Není to tak dávno, kdy děti s juvenilní artritidou končily na vozíčku. Přestože je tato nemoc, která je nejčastějším chronickým onemocněním vedoucím k pohybovému omezení dětí, zatím považována za nevyléčitelnou, lze díky novým léčebným postupům dosáhnout stále častěji dlouhodobého zklidnění neboli plné remise. Avšak specializovaná péče není v Česku dostupná ve více než polovině krajů a centralizovaná péče chybí úplně.
Obecně vžitý názor, že „revmatismem“ trpí pouze dospělí, je mylný. V dětském věku se může projevit celé spektrum zánětlivých revmatických onemocnění, některá z nich dokonce začínají výhradně v dětství, mnohá přetrvávají do dospělosti. Všechna však splňují kriterium vzácných nemocí podle definice Světové zdravotnické organizace. „A právě vzácnost těchto onemocnění u dětí je hlavní příčinou často pozdního stanovení správné diagnózy i problémů s nastavením adekvátní léčby, což by mělo být v kompetenci kvalifikovaného specialisty, tedy pediatra s odbornou způsobilostí v oboru dětská revmatologie,“ uvádí pro ZD profesorka Pavla Doležalová z Centra dětské revmatologie VFN a Kliniky dětského a dorostového lékařství 1.LFUK a VFN v Praze.
Pozdní stanovení diagnózy i nesprávně vedená terapie mohou mít pro dítě dlouhodobé, často nevratné následky. V případě vzácných systémových onemocnění se může jednat o bezprostřední ohrožení života či poškození životně důležitých orgánů. To se týká zejména velmi vzácných stavů, jakými jsou primární systémové vaskulitidy, systémový lupus erythematosus (SLE) nebo juvenilní dermatomyozitida (JDM). V případě nejčastější dětské revmatické choroby, označované jako juvenilní idiopatická artritida, je neadekvátně léčená nemoc spojena nejen s dlouhodobou bolestí a omezením aktivit dítěte, ale také s rizikem funkčního i strukturálního poškození kloubů a s řadou dlouhodobých psychosociálních následků pro pacienta a jeho rodinu.
Juvenilní idiopatická artritida (JIA) označuje skupinu zánětlivých onemocnění kloubů s výskytem pět až dvacet nových případů na 100 000 dětí za rok, přičemž dívky jsou postiženy 2-3x častěji. Vlastní příčina vzniku tohoto autoimunitního onemocnění známá dosud není, svůj podíl hraje genetická dispozice imunitního systému.
Správná a včasná léčba zvyšuje naději na úspěch
Ještě donedávna měli revmatologové k dispozici pouze tradiční léčbu, tedy nejčastěji nesteroidní antirevmatika a necílenou imunosupresivní terapii, která se obvykle zahajovala až po řadě týdnů trvání nemoci. Moderní léčba používaná v současné době stojí na pečlivém klinickém zhodnocení typu a závažnosti JIA a z toho plynoucího individuálně na míru šitého léčebného postupu. Léčba je zahajována v době stanovení diagnózy JIA, tedy často pouze po několika týdnech trvání potíží.
Léčba JIA je komplexní, má tedy řadu součástí, které se navzájem doplňují. Neexistuje jeden univerzální lék, který by tuto nemoc definitivně vyléčil, ve většině případů však při správné léčbě dochází ke zklidnění, často i úplnému ústupu projevů artritidy. Hlavním cílem je umožnit dítěti vést co nejnormálnější život a předejít rozvoji nevratného poškození kloubů a dalších orgánů (např. zraku při uveitidě). Léčba je založena na kombinaci podávání léků tlumících zánět a bolest a na metodách fyzikální a pomocné léčby, obnovujících a udržujících funkci pohybového aparátu i zařazení dítěte do běžného života. Na léčbě JIA se podílí tým odborníků, jehož členy jsou nejen dětský revmatolog a rehabilitační pracovníci, ale podle potřeby také oční specialista, ortoped, psycholog, učitel a sociální pracovník, případně odborníci jiných medicínských oborů.
„V léčebných postupech se nejčastěji uplatňuje nitrokloubní aplikace depotního kortikosteroidu a podávání metotrexátu. Léčba nízkodávkovaným metotrexátem je účinná u 60-70% dětí s JIA, u kterých je indikovaná. Při nedostatečném efektu je k dispozici několik léčiv ze skupiny biologik, které mají příznivý efekt až u 80 % pacientů. Obecně platí, že vhodně zvolená a časná léčba má větší naději na navození remise onemocnění,“ vysvětluje profesorka Doležalová.
Horší prognózu mají děti s tzv. systémovým typem JIA, který je provázen celkovými mimokloubními příznaky a často rychle destruktivním postižením řady kloubů. Právě tyto děti v minulosti často končily upoutány na invalidní vozík. Současný pokrok v terapii nyní toto riziko může téměř eliminovat a ve většině případů umožnit zařazení do běžného života. Jak odborníci upozorňují, od doby, kdy mohou nasazovat cílenou biologickou léčbu, neměli u dětských pacientů žádnou indikaci k implantaci totální endoprotézy.
Cílená biologická léčba musí o své postavení bojovat

První přípravek ze skupiny biologik byl v ČR v indikaci JIA schválen v roce 2003. V současné době jsou pro děti registrována a plně hrazena tři biologická léčiva: etanercept (Enbrel), adalimumab (Humira) a tocilizumab (RoActemra). Bohužel ne všechna biologika, která mají evropskou registraci v indikaci JIA nebo jsou součástí mezinárodních terapeutických doporučení, jsou u nás pro děti s juvenilní artritidou hrazena a jejich dostupnost je tím omezena (abatacept, anakinra, canakinumab).
„Pro léčbu juvenilní artritidy se v případě, že stávající standardní terapie není dostačující nebo ji nelze podávat (z důvodů nežádoucích účinků či intolerance), také používají léčivé přípravky mimo jejich registrované indikace „off-label“. Úhrady léčiv biologické terapie, která nebyla pro léčbu JIA registrována, respektive nemá v této indikaci stanovenu výši a podmínky úhrady z prostředků veřejného zdravotního pojištění, je výjimečně revizními lékaři zdravotní pojišťovny povolována na základě žádosti ošetřujícího lékaře, pokud je doloženo, že u konkrétního pacienta byly vyčerpány všechny možnosti standardní terapie nebo ji nelze použít s doložením dat z relevantních klinických studií o účinnosti a bezpečnosti v této indikaci,“ vysvětluje Dana Blahutová z tiskového oddělení VZP.
„Jelikož biologická léčiva představují jedno z nejrychleji rostoucích odvětví farmaceutického průmyslu, předpokládáme, že počet léků určených k léčbě JIA se bude časem ze současných tří, které hradíme, zvyšovat. K terapii je indikován také LP Orencia (abatacept), držitel ale zatím nepodal oficiální žádost o stanovení výše a podmínek úhrady v této indikaci v ČR. Britský National Institute For Health and Care Excellence (NICE) plánuje vydání nových směrnic pro léčbu JIA a pravděpodobně i zhodnocení postavení abataceptu v klinické praxi v únoru 2016. Je tedy možné, že skupina hrazených léčiv pro léčbu JIA by se mohla v blízké budoucnosti rozšířit právě o LP Orencia, eventuelně další přípravky,“ domnívá se Dana Blahutová.
Léčba drahá ale účinná
Biologická léčba JIA probíhá pouze v tzv. centrech pro biologickou léčbu ve FN Motol a na Klinice dětského a dorostového lékařství VFN, od roku 2010 přibylo ještě centrum při Pediatrické klinice FN Brno. Děti, léčené biologickými přípravky, jsou sledovány v národním registru ATTRA, do něhož jsou zahrnuti všichni pacienti se zánětlivými revmatickými onemocněními, užívající biologické přípravky. „Centra pro biologickou léčbu juvenilní artritidy jsou v Praze a v Brně. Zajištění komplexní péče o pacienta je předpokladem pro správné fungování centra,“ uvádí profesorka Doležalová s tím, že dostupnost biologické léčby je pro dětské pacienty v současné době uspokojivá a zatím se nestalo, že by ji dítě s indikovanou JIA nemohlo dostat.
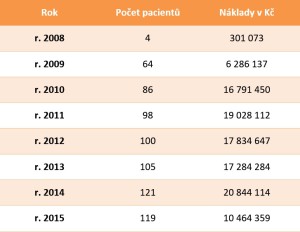
„Roční náklady na léčbu juvenilní artritidy se nyní pohybují nad 20 milionů korun. Název nemoci sice napovídá, že léčba by se měla týkat děti, ale z celkového počtu přesahujícího 100 pacientů ročně jich je kolem deseti značně starších,“ uvádí Dana Blahutová. Biologická léčba je oproti standardní terapii vysoce nákladná a její úhrada podléhá zvláštnímu mechanizmu. Každoročně je ministerstvem zdravotnictví v tzv. úhradové vyhlášce definován způsob stanovení konkrétních finančních prostředků na další rok. Na základě této vyhlášky jsou pak uzavírány smlouvy mezi zdravotnickým zařízením, které provozuje centra biologické léčby, a jednotlivými pojišťovnami. „Problém nastává v okamžiku, kdy příliv nových pacientů v daném období přesáhne předpokládaný minimální nárůst čerpání. V takovém případě vstupují zdravotnická zařízení do dalších jednání o navýšení finančních prostředků v průběhu roku, která mohou být protahována a jejich výsledek nejistý,“ dodává profesorka Doležalová.
Jak se dětští revmatologové shodují, o nasazení biologické léčby se uvažuje u jakéhokoli podtypu JIA, který splňuje přesně daná kritéria, ve kterých je hodnocena zejména aktivita a charakter kloubního onemocnění a odpověď na předchozí léčbu.
Podle SÚKL je třeba vážit kvalitní hrazenou péči na straně jedné a finanční udržitelnost systému úhrad na straně druhé. „Zájmem Ústavu je zajistit kvalitní léčivé přípravky, které budou dostupné pro české pacienty, a zároveň nastavit výši úhrady tak, aby byly veřejné prostředky využívány hospodárně. Z aktivit ostatních výrobců biologické léčby revmatoidní artritidy a zdravotních pojišťoven, kteří jednají o uzavření dohod, a z činnosti odborné společnosti, která ochotně poskytla data z klinické praxe v ČR, je zřejmé, že stejný cíl sledují i ostatní účastníci řízení a odborníci,“ uvádí se v prohlášení tiskového oddělení SÚKL.
Chybí specialisté
Otázka nezbytnosti odborné expertízy zdravotnického týmu vystupuje ještě více do popředí v oblasti vzácnějších revmatických onemocnění, než je JIA. Při předpokládaném výskytu systémového lupusu nebo juvenilní dermatomyozitidy kolem 5-10 dětí za rok v celé České republice je jasné, že by péče o ně měla být centralizována podobně jako je tomu například u dětských onkologických onemocnění. „Výskyt chronických primárních systémových vaskulitid, jako je například granulomatóza s polyangiitidou, nodozní polyarteritida nebo Takayasuova artritida a geneticky podmíněných autoinflamatorních onemocnění je ještě nižší a jejich diagnostika a léčba obtížnější. Systémová onemocnění mohou kromě pohybového aparátu postihnout jakýkoli orgán včetně centrálního nervového systému, ledvin, plic, kardiovaskulárního aparátu a střev a bezprostředně tak ohrozit funkci orgánu, případně i život dítěte,“ vysvětluje profesorka Doležalová.
„O děti trpící vzácnými chorobami by se měl dlouhodobě starat specialista v daném oboru, ideálně v zázemí interdisciplinárního centra vybaveného dětskou jednotnou intenzivní péče. V dětské revmatologii narážíme na nedostatek kvalifikovaných lékařů v oboru i na fakt, že systém centralizované péče není v této oblasti zatím zaveden,“ upozorňuje profesorka Doležalová. Jak dodává, správná diagnostika se netýká pouze pojmenování nemoci tím správným názvem, ale také stanovení její individuální závažnosti na základě prognostických faktorů a podle toho nastavení optimální terapie ušité na míru aktuálnímu stavu daného pacienta.
„S nedostatkem kvalifikovaných odborníků a neexistující sítí odborné péče, pokrývající všechny regiony, souvisí i problém pozdního stanovení diagnózy, se kterým se bohužel setkáváme poměrně často,“ říká lékařka s tím, že diagnózu revmatického onemocnění lze potvrdit s vysokou mírou pravděpodobnosti až po určité době trvání projevů onemocnění, jejichž hodnocení bývá pro lékaře jiných oborů obtížné. V Česku se podle profesorky Doležalové setkáváme se dvěma extrémy – s pacienty dlouhodobě nediagnostikovanými a neléčenými, kteří přicházejí již ve stavu výrazného fyzického handicapu, který se ne vždy podaří intenzivní léčbou napravit, a s pacienty nesprávně diagnostikovanými nebo neadekvátně léčenými.
Podávání řady léků v terapii těchto vzácných onemocnění není podloženo adekvátními klinickými studiemi a principy léčby se obvykle odvozují od léčebných schémat používaných u dospělých pacientů. Jedním z úskalí je nastavení systému financování některých nákladnějších léčiv, která jsou sice součástí evropských terapeutických doporučení, ale u nás nemají schválenou úhradu v indikaci těchto chorob, i když mohou mít nastavenu úhradu v jiné indikaci, např. JIA nebo Crohnovy nemoci. Cena většiny u dětí používaných biologik se u nás pohybuje v řádu 10-25 tisíc korun za měsíc v závislosti na typu léku a hmotnosti dítěte. „Podávání léků „off-label“, tedy mimo schválené a hrazené indikace, je v oblasti léčby vzácných onemocnění velmi časté. Vyplývá to z jejich principu – u vzácných chorob, z nichž některé jsou typické právě jen pro dětský věk, je provedení registračních studií vyžadovaných regulačními úřady prakticky nemožné,“ upozorňuje na neuspokojivou situaci profesorka Doležalová.
Centralizovaná péče stále ještě neexistuje
Jak se odborníci shodují, potvrzení diagnózy a stanovení individuální optimální terapie dětských revmatických onemocnění patří do rukou dětského revmatologa. Časná a adekvátně volená léčba je důležitým prognostickým faktorem – neléčené onemocnění může vést k nevratnému poškození pacienta. K tomu, aby se pacienti dostali k adekvátní léčbě, ale nejprve potřebují přístup ke specializované péči. A té se u nás nedostává.
„Česká dětská revmatologie se v první řadě potýká s problémy, které se týkají celkové organizace zdravotní péče a zejména pediatrie jako takové u nás. Revmatická onemocnění jsou prototypem chorob, které vyžadují týmovou péči nejen různých pediatrických specialistů, ale i spolupráci napříč spektrem různých úrovní péče, od praktického lékaře pro děti a dorost přes pediatry ve spádovém dětském lůžkovém zařízení až po plně kvalifikovaného specialistu centra, který by měl celkovou péči řídit a koordinovat,“ vysvětluje lékařka.
Ačkoli pracovní skupina dětské revmatologie při České pediatrické společnosti má přes 20 členů, většinou se jedná o pediatry, kteří se věnují revmatologii pouze menší částí své pracovní náplně a nemají formální vzdělání ve specializačním oboru. „Plnou kvalifikaci v podobě atestace má v současné době v Česku pouze 8 lékařů, z nich se na plný úvazek věnují oboru pouze dva, jedna lékařka je na mateřské dovolené,“ říká profesorka Doležalová s tím, že celkem dvě mimopražské fakultní a šest krajských nemocnic nemá žádného kvalifikovaného dětského revmatologa. Velmi špatnou dostupnost této péče mají děti z osmi ze 14 krajů, a to zejména v regionech severních, severozápadních a jižních Čech a severní a východní Moravy. „Kvalifikovaný odborník s atestací v oboru by měl být k dispozici minimálně v každé fakultní nemocnici a v oblastech, kde tato není, v nemocnici krajské. Odborná centra, fungující jako konziliární pracoviště s globální působností, by pak měla mít minimálně 2-3 kvalifikované specialisty,“dodává.
Jak jsme na tom v porovnání se světem?
Přesnější srovnání s úrovní péče v zahraničí je pak podle odborníků velmi obtížné. V jednotlivých evropských zemích se konkrétní podmínky liší, a to zejména v závislosti na systému financování a organizaci zdravotní péče. Obecně lze podle profesorky Doležalové konstatovat, že pacientovi, ošetřovanému v některém z neformálních center dětské revmatologie u nás, se dostane péče srovnatelné s rozvinutými zeměmi „západní“ Evropy.
„Pracovní skupina dětské revmatologie se rozhodla, že vyčká na dokončení evropských doporučení pro jednotlivá revmatická onemocnění, která vznikají v rámci rozsáhlého mezinárodního projektu a budou zveřejněna v průběhu nadcházejícího roku 2016. V praxi jsou zejména v oblasti biologické léčby zatím používány publikované mezinárodní algoritmy,“ vysvětluje Pavla Doležalová.
Biologická léčba je sice nákladnější než jiné, tradiční způsoby, ale ve správně indikovaných případech je také výrazně účinnější. Proto by podle lékařů v České republice měly být provedeny kroky k úpravě legislativy, jako je tomu například v Německu, Rakousku či Švédsku. V těchto zemích už cílená terapie není vnímána jen jako zátěž pro zdravotní systém, ale především jako vysoce efektivní léčba, zlepšující kvalitu života a ve svém dlouhodobém důsledku i snižující celkové náklady na zdravotní péči chronicky nemocných pacientů.
Zdenka Kolářová