Počet lidí, kteří pečují o svého nemohoucího bližního, roste, a zároveň přibývá i těch, kdo vyžadují ústavní péči. Spolu s tím jsou ale také stále patrnější mezery českého systému, a to zejména ve smyslu problematického financování služeb na zdravotně-sociálním pomezí. Nutno ovšem podotknout, že na poli dlouhodobé péče nečelí potížím jen Česká republika, ale celá Evropa. Objevují se přitom i snahy do věci zasahovat na úrovni Evropské unie – jenže podle Asociace poskytovatelů sociálních služeb ČR to není úplně nejlepší nápad. Prezident APSS Jiří Horecký se domnívá, že by EU měla kontrolovat dodržování lidských práv, ale řešení dlouhodobé péče ve smyslu systému, kapacit a standardů by měla nechávat na jednotlivých státech. Tématem se odborníci zabývali na konferenci Kvalita, bezpečnost, efektivita společnosti Hartmann-Rico, která se konala na začátku června v Čestlicích.
„Co bývalo zvykem v minulosti, tedy že se ve většině případů rodina o své blízké postarala, se mění každým desetiletím. Je větší a větší poptávka po formálních službách, ať už pobytových, ambulantních či terénních, a ta je intenzívnější, než je míra stárnutí populace. Poptávku nových lůžek či pečovatelů a pečovatelek tak ovlivňuje nejen to, že je tu více lidí trpících demencí, ale i to, že se rodiny nechtějí z různých důvodů starat a zabezpečit péči v celém rozsahu. Jedním z nich jsou změny v hodnotách, přístupech a preferencích,“ konstatuje Jiří Horecký.
Do budoucna se přitom situace bude jen zhoršovat. V Česku nyní žije 150 tisíc lidí s demencí, přičemž v roce 2050 jich má být podle Zprávy o stavu demence 2016 383 tisíc. U těchto pacientů je zároveň velmi obtížné, aby po celou dobu své nemoci zůstali jen v domácí péči jednoho člověka – ve třetím stadiu už je totiž vyžadována péče 24 hodin denně sedm dní v týdnu, vzhledem k osobnostním změnám postiženého je navíc tato péče pro rodinu velmi psychicky náročná. I proto roste v poslední době nejen v Česku počet pobytových služeb zaměřených na osoby s demencí.
„S rostoucím ekonomickým tlakem jsou poskytovatelé motivováni k tomu, aby byla péče poskytována především klientům s vyšším stupněm závislosti. Z druhé strany dnes do pobytové služby odcházejí klienti zpravidla až v okamžiku, kdy už jim rodina sama není schopna zajistit péči v přirozeném domácím prostředí,“ poukazuje Ladislav Průša, ředitel Výzkumného ústavu práce a sociálních věcí.
Ačkoliv ale potřeba těchto zařízení stoupá, v rámci Evropy se objevují snahy je limitovat. „V posledních letech jsme zaznamenali tlak Evropské unie na zastropování jednotkových kapacit. Hovoří se zatím jen o doporučeních, že se nebudou otevírat větší zařízení než s kapacitou 25 lůžek. Doporučující jsou kapacity osm až dvanáct lůžek, což je oficiální dopis Evropské komise České republice. Je tu také tlak na unifikaci péče, to znamená, že se vytváří celoevropský standard péče, který by měl být představen někdy v příštím roce. Já osobně mám zásadní problém se zastropováním a také si nemyslím, že to, co potřebuje dlouhodobá péče vzhledem k tomu, co nás čeká, je vytváření celoevropského standardu kvality. Něco jiného jsou guidelines a doporučení, ale toto je věc, která nás vzhledem k jiným problémům až tolik netrápí,“ myslí si Horecký.
Ten vzhledem k výše zmíněným skutečnostem zdůrazňuje, že neformální i domácí péče mají své limity a nejsou univerzálním řešením. Tlak na nižší kapacity v pobytových zařízeních ovšem vzhledem k finančním dopadům není udržitelný. Nutno přitom podotknout, že oproti vyspělým zemím na tom nejsme nijak tragicky, protože zatímco u nás má průměrné zařízení 71 lůžek, ve Švýcarsku je to 61, ve Francii 59 a ve Velké Británii 45 lůžek. Co se týče počtu domovů, jsme na evropském průměru, přičemž státy jako Francie, Belgie či Nizozemí mají pobytové kapacity vyšší. V severských státech, Německu či BENELUXu navíc mají podíl institucionální péče oproti té domácí vyšší než u nás.
„Závěry diskutované na úrovni Evropské asociace poskytovatelů dlouhodobé péče a ředitelů těchto zařízení jsou, že by Evropská unie měla nechat konkrétní návrhy řešení a jejich realizaci na jednotlivých zemích, protože každou zemi trápí něco jiného,“ shrnuje Horecký s tím, že některé státy trápí nedostatek zaměstnanců, další kvalita péče a jiným schází systémové řešení. „Monitorování lidských práv je věc, která je celoevropsky stejná, a zde tedy role je. Snaha o vytvoření celoevropského standardu kvality ubytování je ale z našeho pohledu nesmyslná, protože i celková kvalita života na Kypru je jiná než třeba ve Švédsku. Nevidíme důvod, proč vytvářet něco mezi tím,“ dodává.
Rizika? Přílišné spoléhání na technologie či pracovní síly z ciziny
Prezident APSS ČR také apeluje na smysluplnější využívání Evropského sociálního fondu. Podle něj by bylo na místě využívat prostředky k tomu, aby se stala práce pečovatelů atraktivnější, než aby se řešila léčebná politika či genderové rozložení pracovníků. „Nemáme dost peněz na to, abychom zaplatili stávající personál, ale v novele zákona o sociálních službách diskutujeme o tom, že bude povinná pastorační péče, která bude stát 250 milionů korun. Ať je povinná, ale až v momentě, kdy zajistíme elementární část péče,“ zdůrazňuje Jiří Horecký.
Nejde ovšem o jediné chyby, kterých se na poli dlouhodobé péče podle něj dopouštíme. Problémem jsou i falešná očekávání, z nichž jedno se vkládá do hlavní role technologií. Ty se v dlouhodobé péči zaměřují zejména na monitoring nebo vyhodnocování chování, přičemž v případě problému systém spustí alarm v dohledovém středisku.
„To samozřejmě pomáhá a zvyšuje bezpečí klientů i zaměstnanců, ale nemůžeme se bavit o celkovém řešení a o tom, že technologie naplní výrazné potřeby dlouhodobé péče, které budou už za deset let – pokud tedy nebudeme rezignovat na kvalitu. Jakákoliv služba a péče je založena na lidském přístupu, nikoliv na technologiích. Lidský prvek nenahradí, byť víme, že se v Japonsku vyvíjejí roboti, kterým nahrají biografii a osoba s demencí si s nimi bude povídat. Zavádění těchto systémů samozřejmě naráží na etická dilemata,“ poukazuje Horecký.
S povoláním pečovatelů je také spojen další, vesměs celoevropský problém, který vede k jejich nedostatku. Jde o zaměstnání, které je snad s výjimkou Dánska všude odměňováno podprůměrně, v mnoha zemích dokonce tak mizerně, že se lidé ocitají na hranici chudoby a musí mít tedy ještě další zaměstnání, aby se uživili.
Problematická pak může být také migrace pracovníků, kteří v dlouhodobé péči působí. Trendem je přesun ze zemí východní Evropy na západ, u nás patrný v Projektu Ukrajina, kdy do některých nemocnic přicházejí lidé právě z této postsovětské země. Podle Horeckého má ale spoléhání na dovoz zaměstnanců rizika – pokud se totiž zhorší ekonomická situace a práce pro tyto lidi nebude, vrátit všechny do jejich vlasti nebude příliš reálné. „Další věc je etická a souvisí s tím, že Ukrajina už se vůči České republice ozvala s tím, že protestuje proti odlivu zaměstnanců. Je tedy otázka, kdy se program zabrzdí nebo zastaví,“ dodává prezident APSS ČR.
Dlouhodobé strategie a nikam nevedoucí pracovní skupiny situaci neřeší
Obecně jsou u nás v dlouhodobé péči jednou z nejproblematičtějších otázek kompetence, tedy kdo má co na starosti a kdo co financuje. „Všichni ukazují, ať to platí ten druhý, ale kompetence a odpovědnosti v České republice nejen v oblasti sociální péče nejsou vůbec nebo jsou stanoveny neutrálně,“ konstatuje Horecký.
Výsledkem je nesystémovost, netransparentnost (kritizovaná zejména ze strany zdravotnictví k sociální sféře) a podfinancovanost (uváděná sociální sférou směrem ke zdravotním pojišťovnám). „25 let je péče financována minimálně, špatně a po dlouhých jednáních s pojišťovnami a ministerstvem zdravotnictví na nesrovnatelně nižší úrovni, než srovnatelná péče v léčebnách dlouhodobě nemocných,“ uvádí Ladislav Průša z Výzkumného ústavu práce a sociálních věcí.
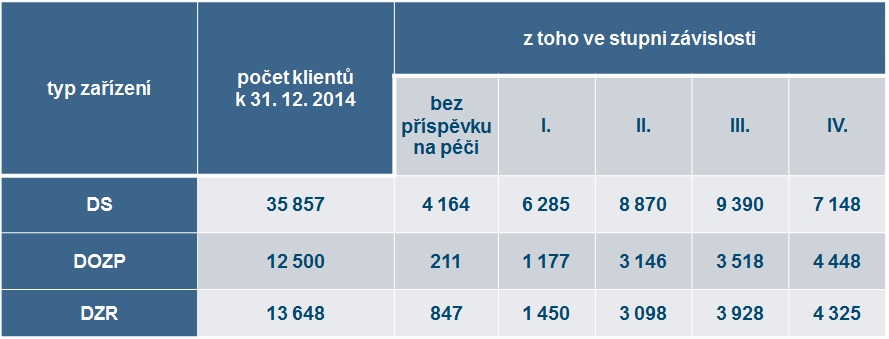
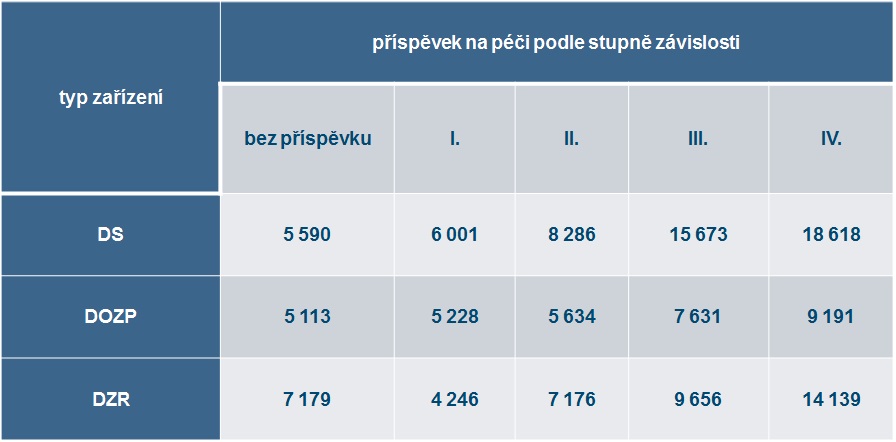
Podle šetření VÚPSV v letech 2014 až 2016 provedeného v deseti pobytových zařízeních sociálních služeb na 1899 klientech se výše reálných nákladů na poskytování ošetřovatelské a rehabilitační služby indikované ošetřujícím lékařem se stupněm závislosti zvyšuje (s výjimkou domovů se zvláštním režimem, kde jsou náklady na klienty bez příspěvku na péči oproti těm s příspěvkem na péči v I. stupni závislosti vyšší, což se vysvětluje tím, že se zdravotní stav klientů často změní ze dne na den a chvíli trvá, než se v pobytovém zařízení příspěvek vyřídí). Celkově přitom ústav spočetl náklady na ošetřovatelskou péči na 7,7 miliardy korun, ze zdravotního pojištění šlo ale v roce 2014 1,2 miliardy. VÚPSV proto navrhuje jako řešení denní paušál ve výši 340 korun na klienta, a to bez závislosti na stupni přiznaného příspěvku na péči, aby se minimalizovala administrativa a zásahy revizních lékařů (metodika Návrh úprav systému financování ošetřovatelské a rehabilitační péče v pobytových zařízeních sociálních služeb certifikovaná MPSV je k nahlédnutí zde). Lze ovšem vcelku s jistotou předpokládat, že tento návrh zdravotní pojišťovny nepřijmou.
Problematiku sociálně-zdravotního pomezí přislíbila řešit i dosluhující vláda, nakonec ale neuspěla. Její návrh změnového zákona, který přicházel s novým konceptem ošetřovatelských domovů, sice nedávno opustil legislativní radu vlády, na schválení už ale naději nemá. „Pokud se podíváme na množství nevypořádaných připomínek a rozporů materiálu, můžeme spíš hodnotit, že to je dobře. Někdy je lepší nechat věci, jak jsou, než je měnit k horšímu,“ říká k tomu Jiří Horecký.
Stejně tak je podle něj zbytečné plýtvání silami na tvorbu strategií na 20 či 30 let dopředu. Místo toho bychom se měli soustředit na pětileté cykly, v nichž se budou řešit aktuální problémy a zároveň zohledňovat predikce do budoucna. Zároveň by podle prezidenta APSS ČR bylo na místě změnit současný stav, kdy roky zasedá pracovní skupina jen proto, aby přinesla definici dlouhodobé péče. „Můžeme se další čtyři roky bavit o strategii, mezitím ale problém nabyde takových rozměrů, že jeho řešení bude dražší a bolestnější,“ poukazuje Horecký.
Sociálně-zdravotní pomezí by přitom u nás bylo reálné řešit dvěma způsoby, které jsou běžné i v Evropě. Jedním je důsledné oddělení sociální a zdravotní složky, druhý naopak spojení (zvláštní pojištění na ošetřovatelskou péči, jaké má Německo, podle Horeckého u nás vzhledem k vysokému daňovému zatížení a dalším faktorům příliš ve hře není). „Poslední roky jsem byl příznivcem, aby byl systém smíšený, jak to kdysi prezentoval ministr Heger. Měli jsme velké naděje, protože jsme si říkali, že když má dva resorty stejná politická strana, tak snad konečně – jenže to o tom úplně není. V tuto chvíli se domnívám, že v českých podmínkách je nejlépe prosaditelné řešení oddělením tak, aby sociální část dlouhodobé péče platila ve sta procentech sociální služba a zdravotní část ve sta procentech zdravotnictví. Neříkám, že je to optimální, ale ze zkušeností nejlépe prosaditelné a odstranilo by to dosavadní tahanice,“ dodává Horecký.
Michaela Koubová



