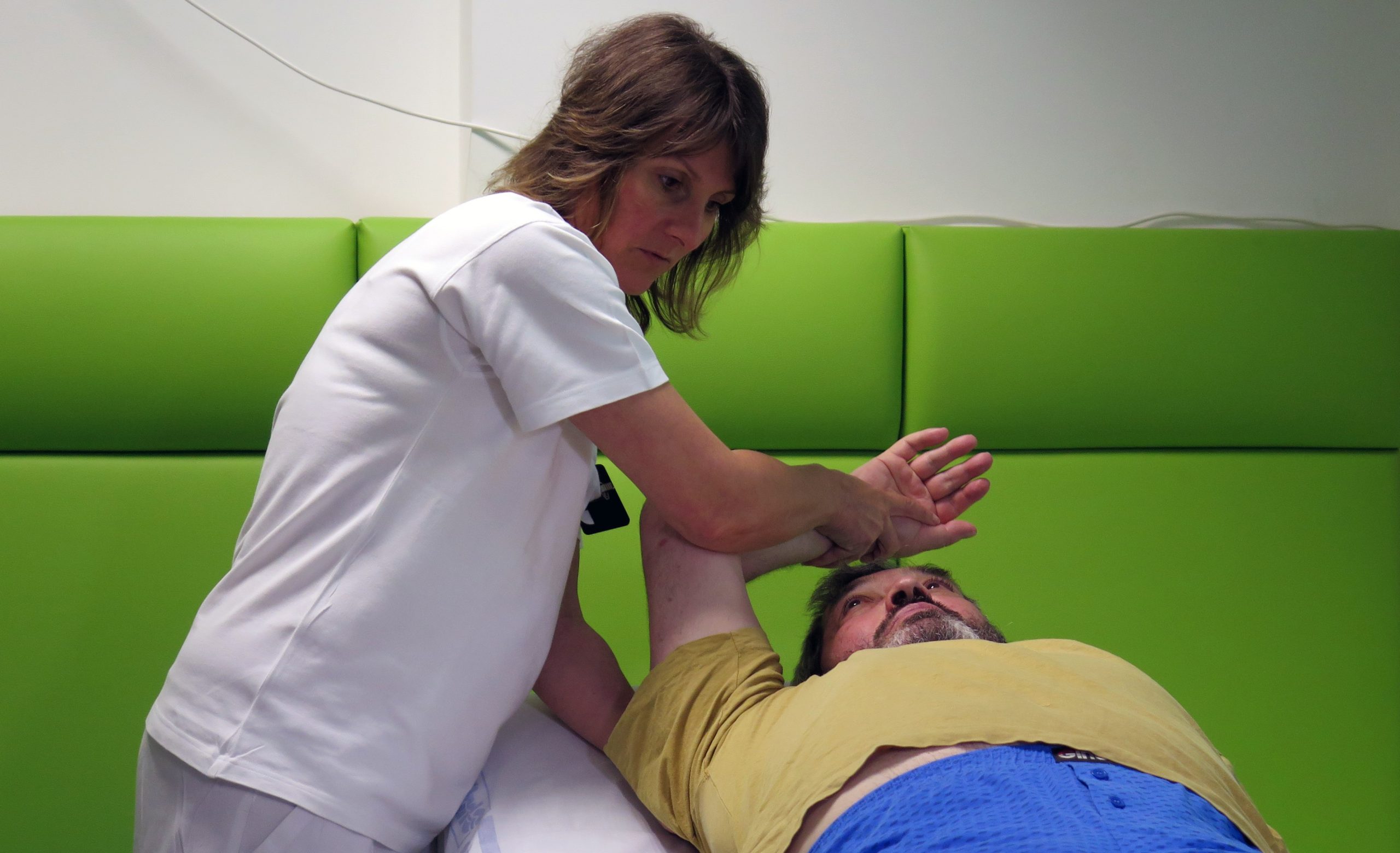
Pomáhají obnovovat citlivost končetin, učí, jak znovu udržet příbor či kartáček na zuby a mnohé nemocné dokážou znovu postavit na nohy. Odborníci v oblasti rehabilitace mají nezastupitelnou úlohu při péči o pacienty, kteří prodělali cévní mozkovou příhodu (CMP). Těch je v ČR každoročně kolem 30 tisíc a stále vyšší procento jich přežívá. Bohužel, jak připouští primář rehabilitačního oddělení Rehabilitační kliniky Malvazinky v Praze Libor Musil, i když je v ČR akutní péče na velmi dobré úrovni, ve chvíli, kdy bychom pacientovi měli pomoci zpět do normálního života a zaměstnání, naprosto selháváme.
„Výskyt cévní mozkové příhody roste a zároveň stoupá i množství pacientů, kteří přežijí s určitým stupněm omezení. Naším úkolem zde i na jiných rehabilitačních klinikách je navrátit pacienta zpět do normálního života, popřípadě i do zaměstnání. Péče o cévní mozkové příhody ovšem zahrnuje nejen problematiku lékařskou, ale i sociálně-zdravotní. My v současné době neřešíme ani tak akutní péči, která je v ČR a ve většině Evropy zvládána, ale řešíme spíše sociálně-zdravotní a následnou péči ve smyslu návratu člověka do běžného života, rodiny a zaměstnání. Člověk má v našich podmínkách obrovský problém vrátit se zpátky domů a komunikace mezi zdravotnickými zařízeními a sociálním systémem, který by měl umožnit třeba i určitý typ uplatnění, příliš nefunguje,“ konstatuje primář Musil.
Dobrá rehabilitace? Jen se stroji těžko
Co je základem pro kvalitní rehabilitační péči? „Pacienta první vidí lékař. Ten by měl být schopen odlišit priority pacienta. Je rozdílná priorita u člověka, který hrál na hudební nástroj, a jiná u IT specialisty nebo někoho, kdo dělá na počítači. Když takový člověk přijde o končetinu, uživí se, protože může použít hlasový software, zatímco to samé u hudebníka znamená konec kariéry. V závislosti na typu pacienta je důležitá také ošetřovatelská péče, která je v ČR stále opomíjená. U nás funguje hierarchie lékař – sestra, mezi nimiž je dost velká mezera, což je také velká chyba, a pak nějaký sanitář, který je tu dle povědomí většiny pacientů jen k tomu, aby je převezl nebo jim dal jídlo. Ve skutečnosti ale jde o člověka, který by měl pacienta stimulovat – stavět či posazovat, tedy dělat s ním bazální úkony, které jsou po cévní mozkové příhodě velmi důležité,“ zdůrazňuje Libor Musil.
Co naopak podle něj v rehabilitaci až takový význam nemá, je přístrojové vybavení. Systémy robotické rehabilitace sice s pacientem mechanicky cvičení provedou, nikdo ale nestanoví priority. Vždy je proto lepší, když s člověkem cvičí fyzioterapeut, který je schopen vnímat, co pacient v danou chvíli dělá, jestli to nedělá špatně a zda je pohyb účelný.
Mohlo by vás zajímat
Dva z pěti pacientů se mohou vrátit do života téměř bez omezení
Lidé po CMP navíc mívají omezení, které se nemusí týkat pouze hybnosti končetin, ale také psychických schopností. Často se tak u pacientů objevuje dezorientace a deprese, takže je na místě péče psychologa a psychoterapeuta, mnozí také mají problém s řečí, kdy je nezbytný logoped. Návrat do běžného života pak umožňuje ergoterapeut, který pacienta znovu učí používat předměty, jako je příbor, případně mu poskytuje pomůcky či pomáhá odstraňovat překážky, které by mu komplikovaly každodenní život.
„Vzhledem k tomu, že velké procento pacientů s tímto onemocněním ztrácí soběstačnost, je klíčové začít s účinnou rehabilitací co nejdříve. Nejlépe ihned po stabilizaci stavu pacienta,“ vysvětluje Klára Moravcová, vedoucí fyzioterapeutka Rehabilitační kliniky Malvazinky. V prvních týdnech po příhodě je přitom podle ní vedle rehabilitace potřeba ošetřovatelská péče, která zajistí, aby pacient neměl proleženiny a ležel ve správné poloze. Podle primáře Musila přitom míra uzdravení pacienta záleží na mnoha faktorech, jako je lokalizace a rozsah poškození mozku, stav cév zásobujících zasaženou část, na prodlevě v léčbě a v neposlední řadě právě na rehabilitaci. Až 40 procent pacientů se tak po úspěšně zvládnuté rehabilitaci může vrátit k běžnému životu, na druhé straně je však CMP ve vyspělých státech stále druhou či třetí nejčastější příčinou úmrtí s přibližně dvacetiprocentní úmrtností během prvního měsíce od příhody.
Příprava na každodenní život
Aby se pacient mohl navrátit do běžného života, podstupuje tzv. neurorehabilitaci, což je komplex léčebných procesů, které mají minimalizovat dopad příhody. Většina pacientů se znovu učí každodenní úkony – jak mluvit, chodit, psát, dělat osobní hygienu nebo se obléct. Zásadní přitom je, získat spolupráci pacienta a přehled o tom, kde je největší šance na zlepšení.
„Samotná rehabilitace zahrnuje různé formy smyslové stimulace. Jedná se například o cílenou stimulaci jednotlivých senzorických vstupů do mozku – např. sluchová a kožní stimulace aktivací oslabených svalových skupin. Později se přidává nácvik běžných denních aktivit jako je oblékání, nácvik sedu, přesuny na lůžku či z lůžka. To je základem ergoterapie, která se zabývá využitím pohybových aktivit pro denní činnosti a jejich tréninkem. Důležité je při fyzioterapii pouze necvičit jednotlivé pohyby, ale zakomponovat je vždy do určitého úkonu, který je přirozený v běžném v životě,“ dodává Klára Moravcová.
Někteří pacienti se ovšem dostanou do chronického stadia, kdy i několik let po příhodě postižení přetrvává. I tito lidé ale stále mají z rehabilitace přínos, i když už u nich nedochází k tak velkému pokroku. „Setkáváme se tedy s pacienty v různých stadiích postižení a v různé délce po příhodě. Podle toho k nim přistupujeme a pracujeme s nimi,“ doplňuje Moravcová. Rehabilitace obvykle trvá týdny až měsíce. To, zda se pacient bude moci vrátit k běžnému životu téměř bez postižení nebo zda bude už trvale potřebovat stálou péči, přitom dokážou lékaři určit obvykle během tří čtyř dnů po příhodě.
Systém neumí vrátit pacienty do práce
Zásadní problém ovšem nastává ve chvíli, kdy má pacient přejít do následné péče či domů. „U nás se stává to, že je člověk po těžké mozkové příhodě vypiplán – leží několik týdnů na ARO, kde dostane neskutečně drahou léčbu. Pak se začne přemýšlet, kam s ním, a zjistí se, že sem to nejde, protože nemají lůžko, jinde ho nechtějí – a tak ho dáme na LDN. To, co se za neskutečného úsilí zachrání, najednou přijde vniveč – jde ležet na oddělení, kde má základní ošetřovatelskou péči a to je vše. I dnes vidíme případy seniorů po příhodě, kteří v některých menších nemocnicích končí na LDN nebo interních lůžkách, kde s nimi nikdo nic nedělá. Období, kdy se mohli zlepšit, se tak prošvihne. Chybí tedy pozvolný pokles péče ve smyslu intenzity. Proti LDN nic nemám, mají svůj smysl, ale pokud jsou vedeny v určité kvalitě. Po akutní a intermediální péči zkrátka máme velké okno,“ upozorňuje Libor Musil.
Naprosto pak chybí služby, které by pacientovi umožnily život doma v případě, kdy potřebuje spíše zdravotně-sociální podporu.
„Když člověk odchází domů s určitým postižením, měla by se ho okamžitě ujmout sociální sféra, která by mu umožnila určitý typ kompenzace, a to jak finanční, tak v uplatnění v dalším životě. To u nás často chybí. Přestože by tak pacienti byli schopni jednoduché práce, nemají na to, aby si ji nalezli. To je pro ně špatné, protože sedí doma, nemají v životě uplatnění a zatěžují sociální systém, protože berou nějakou formu dávky, kterou by přitom brát nemuseli,“ vysvětluje primář Musil.
Bez podpory rodiny a aktivního přístupu to nejde
Pro to, aby se člověk po CMS mohl opět zapojit do života, ovšem vedle státem poskytované péče potřebuje jak vlastní aktivní přístup, tak vhodný přístup rodiny a okolí. Právě ten totiž může udělat velkou škodu. Pokud blízcí pacienta po návratu z nemocnice ve všem „obskakují“, zapomene všechny návyky, které se při rehabilitaci naučil.
„Co se týče samotného pacienta, je velice těžké hodnotit, co je jeho chybou a co ne. Setkáváme se s tím, že je nadměrně pasivní, ale u velké části jde o důsledek onemocnění – třetina pacientů po cévní mozkové příhodě má depresi, u těch s poruchou mluvy je to ještě daleko více. Chybou lékaře či ošetřujícího personálu pak je, pokud depresi neléčí. Potřebujeme totiž, aby pacient byl aktivní, měl zájem a cvičil pravidelně. Když totiž přijde domů a nebude to dělat, velice rychle se funkce ztratí. Pro pacienta je pak velmi důležité, aby měl podporu a pochopení rodiny. Ta totiž často nechápe, jak s ním komunikovat a zaujmout postoj, obává se i jeho návratu domů z nemocnice. U nás totiž ještě stále panuje stav, kdy se všichni domnívají, že pacienta v nemocnici dají do pořádku a jde to mimo rodinu. Podobně dochází k chybám stran komunikace okolí. Přístup by měl být jako před příhodou, tedy nedělat za pacienta všechny věci a naopak ho donutit, aby, co může, udělal sám. To je sice náročné, ale nejlepší cesta k návratu do normálního života,“ uzavírá Libor Musil.
Michaela Koubová