Sestra měla smůlu a ocitla se v nesprávný čas na nesprávném místě. Špatně se podívala a podala pacientce namísto fyziologického roztoku jednorázově vyšší dávku chloridu draselného. Dalo se následné smrti mladé dívky předejít? Jak snížit rizika, plynoucí z nakládání s tzv. vysoce rizikovými léky? V dalším díle seriálu o bezpečí pacientů MUDr. David Marx představuje jednoduchá, ale účinná opatření na straně nemocnice, která chrání zdraví a životy pacientů i zdravotníky před jejich vlastními chybami.
Každý lék je jed a každý jed je lék – rozdíl je pouze v dávce.
Paracelsus 1493-1541
Kasuistika:
Téměř 17letá Marie byla operována pro flegmonosní appendicitidu a pooperačně dostávala nitrožilně antibiotika. Právě končí poslední infúze a sestra chce před odstraněním periferní kanyly propláchnout infúzní set fyziologickým roztokem. Infúzní roztoky jsou uloženy ve skříňce pod pracovní plochou. Sestra se při vyndávání roztoku přehlédne a namísto fyziologického roztoku podává jednorázově větší dávku 7,45 % KCl. U Marie dochází k srdeční zástavě, kterou se následně nepodařilo zvládnout a dívka umírá. Nemocnice zahajuje šetření, věc rychle uzavírá jako selhání sestry, kterou propouští a žádná další opatření neprovádí.
________________________________________________________________________________
Chyby spojené s medikací patří ve zdravotnictví k těm nejčastějším – není ostatně divu – prakticky všichni hospitalizovaní a valná většina ambulantních pacientů alespoň jeden lék užívá. A tak zatímco z hlediska bezprostředního dopadu na pacienta je statisticky nejrizikovějším procesem anestézie a perioperační péče včetně postanestetické fáze, z hlediska frekvence jsou tzv. medikační chyby nejčastějšími vůbec. – zahraniční statistiky uvádějí, že u 16-21 % hospitalizovaných během jejich pobytu proběhne alespoň jedna medikační chyba. Pokud nezahrnujeme „pozdní podání léku“, tedy nedodržení stanoveného času podání o více než 30 minut (jako pochybení s relativně nízkým rizikem), jedná se o 12-14% hospitalizací.
K výskytu pochybení může dojít v řadě fází nakládání s léky – chyby vznikají při objednávání, skladování, předepisování, výdeji i podávání léků. Jednoznačně nejčastěji dochází k pochybení při ordinaci léků – na vině jsou nejasné, neúplné či nečitelné ordinace, častým rizikem je zkracování názvu léku vedoucí k riziku jeho záměny. Příkladem rizikové ordinace je přiložený obrázek – řada záznamů je prakticky nečitelných a nejasných (včetně ordinací KCl do infúzí) – přesto byla veškerá medikace podána.
Mohlo by vás zajímat
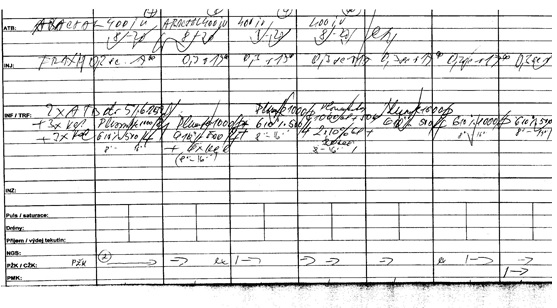
I když stoupá počet zdravotnických zařízení, kde se ordinace píše pomocí nemocničního informačního systému, v řadě případů se stále ordinuje ručně, či alespoň se ručně ordinace dopisují a mění v průběhu dne.
V tomto díle bych se však chtěl zabývat především nakládání s tzv. vysoce rizikovými léky – o jednom z nich ostatně pojednává i úvodní kasuistika. Termín „vysoce rizikové léky“ nemá jednoznačný obsah, v oblasti prevence rizik ve zdravotnictví se do této skupiny řadí jednak léky, jejichž nesprávné podání může vést k bezprostřednímu závažnému poškození pacienta a dále pak léky s vyšším rizikem záměny v důsledku toho, že jejich název, či vzezření obalu, jsou podobné názvu (či obalu) léku jiného – tz. LASA léky (z anglického look-alike sound-alike).
Za rizikové z hlediska záměny lze jistě (v duchu úvodního motta) označit jakýkoli lék, ve zdravotnické praxi k nim počítáme především koncentrované injekční elektrolyty (zejména KCl), heparin a inzulín. V roce 1996, na základě opakovaných výskytů fatálních záměn koncentrovaného KCL za jiný lék, zavedla v USA největší akreditační organizace (Joint Commission) tzv. národní bezpečnostní cíl týkající se bezpečného nakládání s koncentrovanými elektrolyty – tento postup se pak stal součástí mezinárodních akreditačních standardů a v roce 2004 jej jako doporučení přijala i WHO. V roce 2009 vyhlásilo Ministerstvo zdravotnictví ČR vlastní Resortní bezpečnostní cíle – jeden z nich se věnuje právě rizikovým lékům – vychází přitom z doporučení WHO a vyžaduje následující postupy:
- v rámci zařízení definovat, které léky jsou pokládány za rizikové, s tím, že vždy tam patří koncentrované roztoky KCl, dále heparin a inzulíny.
- stanovit bezpečný způsob skladování rizikových léků primárně s cílem zabránit jejich záměně za léky jiné. V praxi se osvědčuje oddělené skladování – např. společně s léky jiných lékových forem, dále také jejich umístění do samostatných kontejnerů (jakákoli „překážka“ zpomalí sestru, která lék připravuje a může tak přispět k prevenci rizika záměny – příkladem může být jen minimální výskyt akcidentálních pochybení při podávání návykových látek, které jsou uloženy odděleně a uzamčené).
- rizikové léky skladovat pouze tam, kde pro to existuje klinická argumentace. Nikoli tedy na základě principu „abychom to tu měli, kdyby náhodou“, ale s ohledem na průběžnou potřebu.
Zejména dodržování třetího bodu cílů bývá problematické – na řadě zdravotnických pracovišť, kde bychom to s ohledem na spektrum pacientů a prováděných činností nepředpokládali (např. ORL, oční, urologická oddělení) se nachází relativně velké (a rizikové) zásoby zejména koncentrovaného KCl a to navzdory faktu, že na i na českém trhu se již vyskytují roztoky s KCl již naředěným.
Velmi důležitý je proaktivní přístup k identifikaci rizikových léků pro dané pracoviště a pro nakládání s nimi – zejména způsobu jejich skladování či dodatečného označování (např. výstražnou etiketou).
Bezpečné nakládání s rizikovými léky – tedy systémové řešení tohoto problému je jednou z odpovědností managementu každého zdravotnického pracoviště. S ohledem na náročnost každodenních činností zdravotníků – v tomto případě zejména sester, není správné ani korektní veškerou odpovědnost za prevenci přesouvat jen na ně. Obecné principy prevence těchto rizik jsou známé a opakovaně publikované a jejich zavádění není finančně náročné.
Aplikace Resortních bezpečnostních cílů nejen v lůžkových ale i v ambulantních zdravotnických zařízeních je nutným nástrojem vedoucím k minimalizaci rizik. Nedávná causa záměny dezinfekčního roztoku za roztok glukózy při vyšetření glukózového tolerančního testu u těhotné ženy, záměna, která skončila fatálně, ukazuje, že trvalé a aktivní vyhodnocování možných medikačních rizik a implementace preventivních opatření (v tomto případě velmi jednoduché oddělené skladování) je nedílnou součástí řízení jakkoli velkého (či malého) zdravotnického zařízení. A vrátíme-li se závěrem k úvodní kasuistice – příběh se stal v roce 2008, v době, kdy bylo obecně známo, jakým rizikem mohou být koncentrované roztoky zejména KCl. Absence preventivních opatření a spoléhání se na neutuchající obezřetnost jednotlivých zdravotníků namísto systémových řešení vedlo nejen k úmrtí mladé pacientky, ale i k profesionální dehonestaci sestry, která měla jen smůlu, že byla v nesprávný čas na nesprávném místě.
David Marx
Příště: Prevence rizik při přípravě a podávání léků pacientům












