V rozvinutých zemích sílí hlasy, které poukazují na to, že spojité nádoby nákladů na zdravotní péči a její kvality, ve kterých se politici a systémy snaží vybalancovat cenovou hladinu co nejníže a rysku kvality poskytovaných služeb přitom posunout co možná nejvýše, je možné ovlivnit i jinak než pouhým tlakem na poměr cena/hodnota. Tenčící se finanční zdroje a současné změny, které v tomto prostředí probíhají, nutí zodpovědné osoby hledat v širším rámci zdravotnických systémů i poněkud „holističtější“ přístupy, než jen prosté škrty. Co by tedy mohlo být lékem pro churavějící systémy zdravotní péče? Dle Harvard Bussines Review například investice do komunitních služeb.
Tak moment! Nezní to nelogicky? Ale vůbec ne. Jak píší Taz Hussein a Mariah Collinsová z The Bridgespan Group, i velké organizace působící v oblasti zdravotnictví si uvědomují, že důsledkem pozitivního ovlivnění sociálních faktorů, které mohou mít dopad přímo na zdraví lidí, vydají později méně prostředků na léčbu i kompenzaci negativních vlivů. Říká se tomu rozvíjení komunitní péče, či podpora sociálních projektů na místní úrovni. A z úspěchů na tomto poli se mohou šťavnaté plody sklízet i v oblasti zdravotnictví.
Negativní vlivy, které na člověka dopadají z nezdravého životního prostředí a případně i v nevyhovujícím bydlení, díky konzumaci nekvalitní stravy a v důsledku působení dalších vnějších a sociálních aspektů, mohou i dobře nastavenému systému zdravotní péče pustit výrazně žilou. A to může následně bolet nejen poskytovatele péče, ale i samotné pacienty. A bolí.
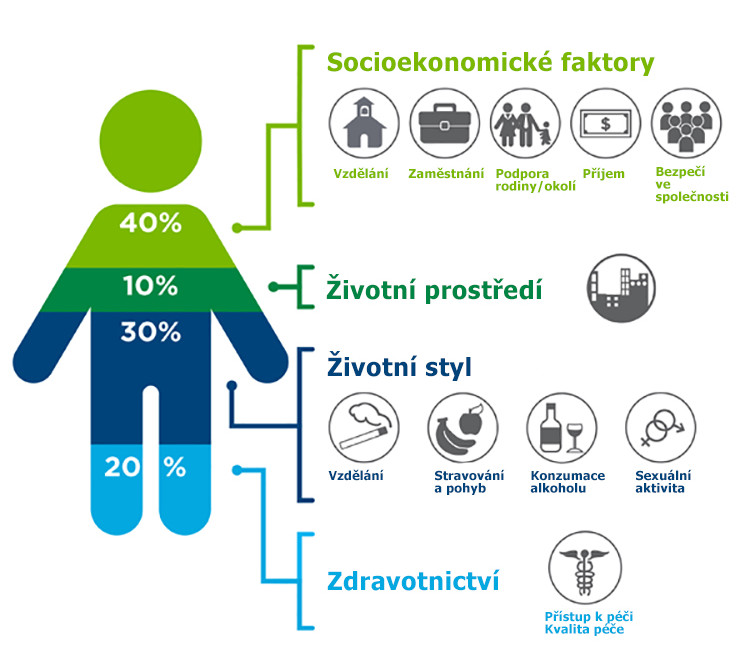
Zdravotnictví pomáhá jen z 20 procent
Při posuzování zdraví i zdravotnictví je třeba se vymanit ze striktně klinického způsobu uvažování. I dle nedávno zveřejněné studie, kterou provedla nadace Robert Wood Johnson Foundation, se jen 20 % faktorů, které ovlivňují zdraví každého z nás, týká dostupnosti a kvality zdravotní péče. Zbývajících 80 % jde na vrub jiných okolností – sociálně-ekonomických, environmentálních a behaviorálních. Jak již bylo výše uvedeno – i na vrub nevyhovujícího bydlení, nezdravého stravování, nedostatečné pohybové aktivity či konzumace návykových látek a alkoholu.
Prováděné reformy způsobu hrazení zdravotní péče se stále více odklánějí od tradičních modelů proplácení výkonů za objem poskytnutých služeb bez ohledu na výsledek a snaží se úhrady posouvat směrem k modernějšímu modelu „úhrada za efektivitu terapie“, který odměňuje za to, že lidé zůstanou zdravými lidmi a nestanou se pacienty. V tomto světle již uvolňování finančních zdrojů na ovlivnění sociálně-zdravotních (a tedy nezdravotnických) činitelů smysl dává.
Trend preventivního napojování zdravých obyvatel, ale i léčených pacientů, na zdroje z komunitní sféry bude získávat čím dál víc na síle – tento názor například přebírá a otiskuje i Stanford Social Innovation Review. Musí například skončit neustálá a opakovaná (a nákladná) ambulantní a nemocniční léčba malých astmatiků, kteří s rodiči žijí v zatuchlých a plesnivých suterénech. Nebo lépe – musí být něčím nahrazena. Nejen efektivnější léčbou, ale i změnou životních podmínek. Tuto situaci však lékaři neovlivní, mnohdy se čistou pravdu o zázemí svých nemocných ani nedozví. Podpora musí přijít odjinud – z komunity.
Namísto léčby naordinují farmářský trh
A podobných problémů je více. Ve Spojených státech i jinde na světě zažívají pracovníci urgentní péče neustále opakovaná vyšetření i následné hospitalizace stále narůstajícího počtu bezdomovců v bezútěšném zdravotním stavu. Analýzou dat jednoho z největších zdravotních systémů zajišťujících péči ve Spojených státech – Kaiser Permanente – se zjistilo, že 25 % celkových ročních nákladů na hrazené služby čerpalo jen pouhé 1 % ze všech ošetřených pacientů, přičemž se ani nemuselo jednat o úhradu terapie nebo léků, mnohdy tyto výdaje totiž neměly charakter léčebného opatření. A o sekundárních důsledcích epidemie obezity a cukrovky v mnoha částech světa, pojící se s přílišným stravováním ve fast-foodech a konzumací slazených nápojů, není třeba hovořit, jsou dobře známé již dlouhou dobu. I zde může (musí!) zasáhnout komunitní osvěta, než bude pro tyto (prozatím) nepacienty pozdě. „Poskytování klinické péče nemocným lidem je ovšem stěžejní“, namítají pochopitelně lékaři. Jistě. Ale i oni si již uvědomují, že spousta práce se musí udělat i mimo zdi nemocnic a ordinací.
Zní to neuvěřitelně, ale v USA již některé progresivní subjekty z oblasti zdravotnictví začínají investovat do pořádání farmářských trhů, zajišťování cenově dostupného bydlení pro své klienty i jiných sociálních opatření. Je však pravdou, že mnoho z těchto pilotních projektů a experimentů je hrazeno z vládních a nadačních grantů nebo charitativních sbírek nemocnic. Pojišťovny a poskytovatelé péče se při plánování takovýchto výdajů samozřejmě také zabývají otázkami typu: „Na které pacienty se zaměřit? Vyvíjet služby se sociálním přesahem interně nebo je pořizovat externě? Jak zapracovat tyto aktivity do klasických systémů a procesů klinické péče? A jak vyhodnocovat přínosy a nákladovost těchto opatření?“ Koneckonců, nedávno bylo Centrem pro služby Medicaid a Medicare uvolněno 150 mil. USD na provedení výzkumu toho, jaké skríningové či intervenční strategie jsou v této souvislosti nejslibnější.
Obama nebo Trump, výzvy jsou stejné
Nikdo neříká, že se pacientům budou v budoucnu odpírat nebo nemocnicím neproplácet vyšetření pomocí RTG, CT či MR. S prohlubující se diskusí nad zdravotnickou reformou v USA a halasně oznamovanou náhradou zákona Affordable Care Act (tzv. Obamacare) novými opatřeními Trumpovy administrativy se však možná americkým zdravotnickým zařízením zanedlouho stane, že budou finančně motivována k tomu, aby místo rutinních nákladných vyšetření raději pojištěnce léčila tak, aby právě zůstali mimo jejich zdi co nejdéle.
„Lékaři jsou odborníci na léčbu, když nám není dobře. Měli by nás ale léčit tak, aby nám dobře bylo dlouhodobě“, píše se v Harvard Bussines Review. Kromě předepisování tabletek a plánování zákroků je možná zdravotnictví i ve Spojených státech na další moderní opatření až příliš zkostnatělé. Ale alespoň se již najdou průkopníci i v této oblasti, kteří se snaží vysvobodit alespoň některé pacienty a přesunout je do náruče komunitních služeb, které by mohly zlepšit jejich zdraví… a zdravotnictví ušetřit o nějaké ty výdaje.
-ipo-