Biosimilární léky zpřístupnily v posledních třech letech biologickou léčbu dvakrát více pacientům s Crohnovou chorobou, a to s obdobným rozpočtem. Tato terapie přitom před deseti lety vyšla na zhruba 550 tisíc korun za pacienta za rok, zatímco dnes je to okolo 300 tisíc. I když se ale proléčenost pacientů, kterým terapie může pomoci, zlepšuje, stále za vyspělými zeměmi zaostáváme – zatímco u nás biologickou léčbu podstupuje zhruba jedenáct procent pacientů s idiopatickými střevními záněty, v západní Evropě je to až třetina.
Není to tak dávno, co řada českých pacientů s idiopatickými střevními záněty (tj. Crohnovou chorobou a ulcerózní kolitidou), kterým nezabrala konvenční léčba, museli na léčbu biologickou čekat nebo se k ní vůbec nedostali. U této diagnózy přitom biologika v podobě monoklonární protilátky infliximabu nejsou žádnou novinkou – poprvé se v klinické praxi ve světě objevila v roce 1998 a i v Česku jsme je měli k dispozici na začátku minulého desetiletí.
„Zásadní nevýhoda v České republice i v chudších zemích byla, že se jednalo o terapii velmi ekonomicky nákladnou a nebyli jsme schopni poskytnout dostupnost biologické léčby všem potřebným pacientům. V gastroenterologii i dalších oborech jsme měli seznamy čekatelů, kteří byli dle průběhu nemoci vytipováni jako vhodní kandidáti. Ti čekali, až se uvolní místo, protože finanční budget u plátců péče byl omezený,“ vysvětluje předseda České gastroenterologické společnosti ČLS JEP profesor Milan Lukáš s tím, že zatímco v BENELUXu a Francii byla proléčenost pacientů touto terapií kolem 30 procent, u nás šlo o pět až osm procent.
Zlom nastal v roce 2015
Rozdíl se začal snižovat po zavedení biosimilárního infliximabu, který schválila Evropská léková agentura v roce 2013 ve všech indikacích originálu. Šlo přitom o vůbec první biosimilar monoklonární protilátky (první biosimilární přípravek vůbec se v EU objevil v roce 2006, šlo o růstový hormon somatropin). Zpočátku ovšem byli lékaři k nové možnosti vlažní, protože nebylo dostatek zkušeností s její bezpečností a tím, jak ji používat. I v roce 2014 tak biosimilární přípravek používalo jen několik center.
„V roce 2015 se situace zásadně změnila. Na našem pracovišti v současné době používáme biosimilární infliximab téměř u 400 nemocných se střevními záněty. Jeho zavedením totiž došlo ke snížení ceny nákladů na biologickou terapii téměř o 50 až 60 procent. Budgety jednotlivých plátců přitom zůstávaly stejné nebo byly mírně navýšené, takže o to jsme mohli léčit více pacientů,“ uvádí profesor Lukáš, podle kterého je biosimilární přípravek stejně účinný jako originální léčba. Problém podle něj není ani výměna léků u rozléčeného pacienta. „Záleží na rozhodnutí konkrétního lékaře. Ve státech, kde je cena diferencovaná a originální infliximab je dražší, je preferenčně podáván biosimilární přípravek a pacienti jsou převáděni z originálu na biosimilar,“ uvádí Milan Lukáš, podle kterého se masivně převádí například v Norsku. U nás je ale úhrada stejná, takže tzv. switchování nemá ekonomický smysl. Výkonný ředitel České asociace farmaceutických firem Martin Mátl k tomu dodává, že dnes jsou biosimilars infliximabu využívány ve 40 procentech případů a během tohoto roku by se jejich podávání mohlo zvýšit až na polovinu pacientů.
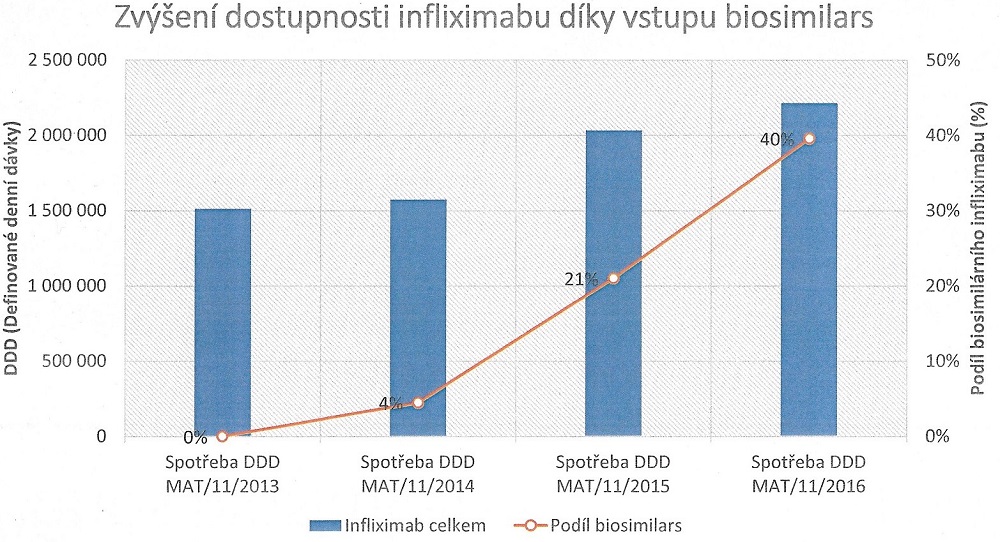
Dnes je přitom v EU dostupných celkem 20 biosimilárních léčivých přípravků s osmi účinnými látkami určenými pro léčbu různých chorob (epoetin alfa, epoetin zeta, filgrastim, follitropin alfa, infliximab, insulin glargine, somatropin a etanercept). Celkem už s nimi bylo na světě odléčeno přes 400 milionů pacientodnů. Nyní se navíc očekává vstup biosimilars do oblasti onkologie, kde by měl být během letošního roku dostupný pegfilgrastim (podpůrná léčba v onkologii a hematoonkologii, v roce 2015 dosáhly náklady na něj 200 milionů korun), rituximab (přípravek na leukemii a lymfomy, v roce 2015 tvořily náklady 614 milionů korun) a trastuzumab (karcinom prsu a žaludku, náklady 2015 činily 604 milionů korun). „Zlevnění léčby bude významné a z hlediska dostupnosti pro pacienty přínosné,“ uvádí Mátl, který zároveň pokládá otázku, zdali je český systém schopný plně potenciál biosimilars využít.
Mátl také poukazuje na to, že proléčenost biologickou léčbou je u některých diagnóz v ČR stále ve srovnání se zahraničím poměrně nízká. Například u revmatoidní artritidy jde o necelých pět procent, zatímco Maďarsko má devět procent, Slovensko deset a západní Evropa dvacet až třicet procent; pacienti s lupénkou se u nás dostanou k biologické léčbě ve dvou až pěti procentech indikovaných případů a u lidí s Crohnovou chorobou a ulcerózní kolitidou se proléčenost nyní odhaduje na deset až dvanáct procent, zatímco indikováno by mohlo být přes třicet procent pacientů. V posledním jmenovaném případě je důvodem to, že se terapie nyní hradí jen lidem s těžkou formou Crohnovy choroby. „Stále pokulháváme za potenciálními možnostmi léčby. Je to nastavením indikačních kritérií,“ konstatuje Mátl.
Úhradu zřejmě letos dostane nový lék. A další se blíží
Bohužel, efekt infliximabu u idiopatických střevních zánětů nemusí být trvalý – podle zahraniční studie ztrácí polovina pacientů během deseti let na terapii odpověď. V Česku ještě máme k dispozici adalimumab (který taktéž pochází ze skupiny anti TNF-α), který by měl mít na trhu biosimilar v tomto nebo příštím roce. Zároveň se hledají nové přípravky, mezi něž patří antiintegriny, které jsou už v Evropě využívané, ale v Česku ještě nemají úhradu. Vedolizumab, který do této skupiny spadá, přitom působí jen na trávicí ústrojí, takže má méně nežádoucích účinků než protilátky proti TNF. Nově pak byl také v Evropě na konci loňska povolen v indikaci Crohnovy choroby ustekinumab (jinak užívaný na psoriázu).
„Vedolizumab ani ustekinumab ale bohužel nejsou součástí klinické praxe. Věříme, že v průběhu tohoto roku bude mít úhradu vedolizumab a stane se tak součástí běžné klinické praxe. Zatím jsou oba léky dostupné omezeně v rámci povolení revizního lékaře na paragraf 16, kdy dokumentujeme reviznímu lékaři a plátci, že jsme vypotřebovali veškeré možné dostupné prostředky. Jde tedy o časově náročný byrokratický proces,“ říká profesor Lukáš s tím, že vedolizumabem je v Česku nyní léčeno kolem šedesáti pacientů, zatímco v Německu je to pět tisíc. I do budoucna by pak na tomto poli měly léky přibývat, protože je v současnosti testováno minimálně čtyři až pět slibných molekul.
Mohlo by vás zajímat
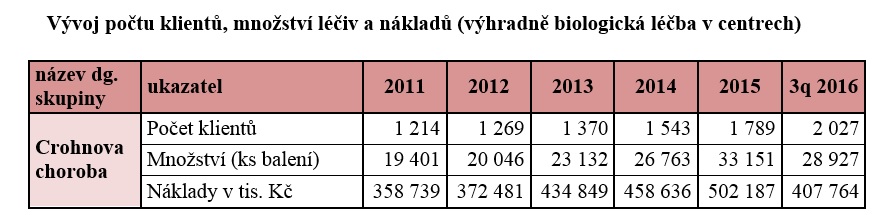
To pochopitelně nebude pro pojišťovny snadná situace, protože náklady na centrovou léčbu rostou napříč diagnózami. „Náklady na centrovou péči v současné době vykazují největší dynamiku nárůstu v porovnání s ostatními segmenty zdravotní péče. Zdravotně pojistný plán pro rok 2016 předpokládal pro centrovou péči objem financí ve výši 8 451 milionu Kč. V současné době je však zřejmé, že očekávaná skutečnost je vyšší – a to ve výši 9 119 milionů Kč. Velký objem nákladů na centrovou péči a několikanásobná dynamika nárůstu v porovnání s disponibilními příjmy představuje vysoké riziko pro finanční stabilitu VZP ČR v roce 2017,“ konstatuje mluvčí VZP Oldřich Tichý. Největší nadějí pro zvýšení proléčenosti pacientů s idiopatickými střevními záněty tak zůstávají biosimilars, které by za stejné peníze zpřístupnily terapii většímu počtu lidí.
Účinnost léčby zmonitoruje nový registr
Na kolik dnes léčba člověka s idiopatickým střevním zánětem vyjde? „Pacient, který je konvenčně léčen, stojí kolem sta tisíc korun, pacient na biologické léčbě tři sta tisíc korun, a pokud pacient musí podstoupit chirurgický zákrok, což je u pacientů s Crohnovou chorobou v 80 procentech případů, vyjde to pojišťovnu navíc na 80 až sto tisíc korun,“ přibližuje Martina Pfeiferová, předsedkyně pacientské organizace Pacienti IBD, která se snaží zvyšovat počty pacientů na biologické léčbě také proto, že počet nemocných i agresivních průběhů choroby přibývá. Profesor Lukáš dodává, že oněch 300 tisíc korun je už po zavedení biosimilars – například v roce 2007 tato léčba vyšla na 550 tisíc korun za rok. Cena ovšem může být vyšší v závislosti na váze pacienta (dávkuje se podle kilogramů) a délky léčby – jak bylo naznačeno výše, po čase tělo začne látku rychle odbourávat a je tedy třeba její dávku zvyšovat.
Jaké jsou vlastně výsledky nákladné léčby, začal nyní v Česku monitorovat nový registr pacientů. Díky němu by pak mělo být do budoucna snazší drahou terapii prosazovat. Registr CREDiT založený loni Českou gastroenterologickou společností ve spolupráci s Institutem biostatistiky a analýz Masarykovy univerzity už v současnosti zahrnuje téměř dva tisíce pacientů se střevními záněty na biologické léčbě (70 procent tvoří právě pacienti s Crohnovou chorobou – ke konci loňského roku bylo v registru 1341 lidí s Crohnovou chorobou a 425 s ulcerózní kolitidou).
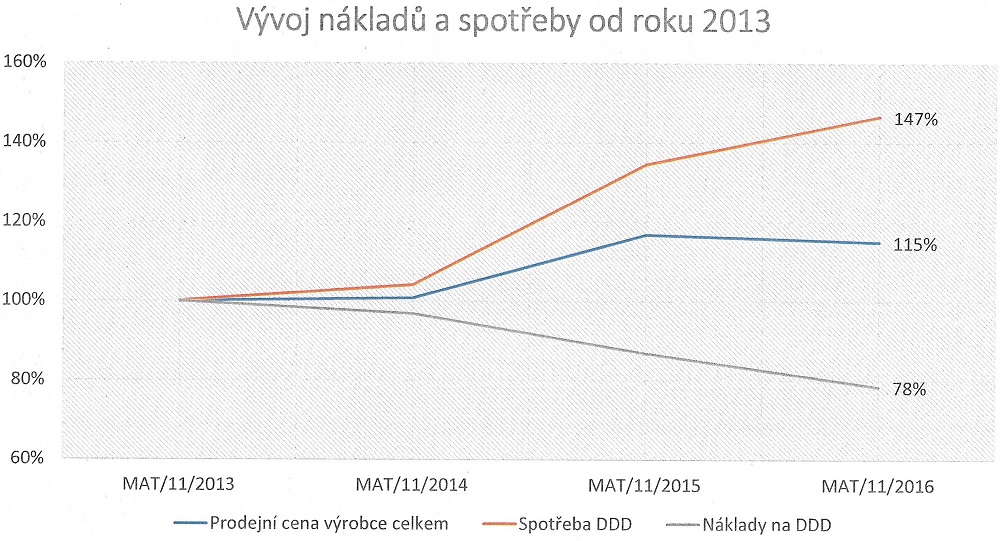
„Jestliže se lék uvádí do klinické praxe, využívají se kontrolované, randomizované klinické studie. Ukázalo se ale, že nelze přenášet výsledky klinických studií do klinické praxe, protože klinická studie je arteficiální podnik, který je trochu mimo realitu – pacienti mají mnohem vyšší adherenci k postupům a jsou přísně selektovaní. Klinické studie slouží k tomu, aby přesvědčily, potvrdily účinnost a v jednotlivých státech ukázaly, že by plátci měli léčbu hradit. V klinické praxi, kde je těhotenství, mladý pacient, starý pacient, komplikovaný pacient, kteří v klinických studiích nejsou, je to trošku něco jiného. Proto jsou pro konkrétního doktora výsledky z registru daleko přínosnější a významnější, než z klinických studií, které jsou pochopitelně nutné, ale jsou z arteficiálního prostředí,“ vysvětluje profesor Lukáš. V současnosti je v České republice 30 center, která mohou biologickou léčbu podávat. Z nich 24 v tuto chvíli do registru přispívá svými daty. První výsledky by přitom mohly být prezentovány za jeden až dva roky.
V ČR žije přes 40 tisíc lidí s idiopatickými střevními záněty a jejich počty rostou. Protože většinou postihují lidi v produktivním věku, často kolem 20. či 30. roku, je důležitá včasná diagnostika a léčba, aby se předešlo nevratnému poškození střev. Onemocnění se projevuje chronickými průjmy, bolestmi břicha, teplotami, oslabenou imunitou a řadou mimostřevních projevů. Střídají se při něm fáze vzplanutí nemoci a remise, vyléčit ho ovšem nelze. Díky biologické léčbě lze ale zvýšit kvalitu života téměř u 90 procent pacientů.
Michaela Koubová











