Segmenty zdravotní péče nemohou pro příští rok počítat s tím, že dostanou oproti letošku zásadního navýšení. Rozdělovat by se mělo 13 až 14 miliard navíc, přičemž pojišťovny předpokládají, že segmentům přidají tři až čtyři procenta. Mimořádné výdaje si pak zřejmě vyžádají stomatologie a psychiatrie, a to kvůli konci amalgámových plomb a reformě psychiatrie. Svaz zdravotních pojišťoven přitom doufá, že tentokrát bude dojednání úhrad ponecháno na účastnících cenových ujednání a ministerstvo tak nebude intervenovat sliby dalšího navyšování. Segmenty by tedy neměly dostat víc, než co si vyjednají při dohodovacím řízení.
Žádné desetiprocentní navýšení pro nemocnice ani více peněz tam, kde systém nefunguje zcela efektivně – takový je výhled pro cenová ujednání úhrad na příští rok ze strany zaměstnaneckých pojišťoven. Většina segmentů se tak rozhodně nemůže těšit na to, že by dostala tolik jako letos, kdy náklady rostou o sedm procent čili 18 miliard korun. Dohodovací řízení startuje už příští týden 30. ledna a od účastníků si zřejmě vyžádá větší kompromisy.
„Nárůst zdrojů v roce 2019 chceme využít především k financování předpokládaného navýšení léčebných výkonů z důvodů dlouhodobě stárnoucí populace v ČR, k pokrytí vlivu očekávaného zavádění nových léčebných postupů a alespoň minimálnímu cenovému navýšení pokrývajícímu ve většině segmentů předpokládanou míru inflace,“ uvádí prezident Svazu zdravotních pojišťoven Ladislav Friedrich s tím, že podle odhadů by na zdravotní péči mělo jít skoro 300 miliard. V porovnání s letoškem se nárůst prostředků odhaduje na 13 až 14 miliard.
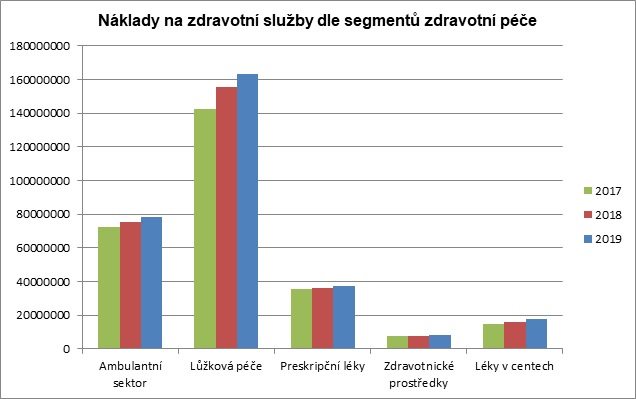
S relativně malým nárůstem okolo 2,5 procenta se přitom počítá u léků na recept, kde se zřejmě promítne vedle inflace jen každoroční jednoprocentní nárůst způsobený stárnutím populace. Naopak velká dynamika se ještě očekává u centrové péče, kde zřejmě dojde k nárůstu o devět až deset procent. U ostatních segmentů pak pojišťovny počítají se zmíněným tří až čtyřprocentním nárůstem tak, aby byl zohledněn vliv stárnutí populace, rozšiřování nových léčebných metod a vlastní cenová valorizace.
„Když koncipujeme základní východiska pro cenová jednání, chtěli bychom postupovat především tak, že pokud je v daném segmentu důvod se domnívat, že zvyšujeme kvalitu či efektivitu léčby, je na místě směřovat sem i cenové navýšení. Kde se ale dosud nedaří omezit plošný nárůst vykazování výkonů, které se byť v malém procentu jeví jako neefektivní, předpokládáme, že pokud nenajdeme cestu ke zvýšení racionality v čerpání výkonů, budeme se snažit cenu nezvyšovat. V tuto chvíli míříme zejména na komplement, kde se nám zdá, že počty laboratorních vyšetření a jejich rozsah jsou možná zbytečně veliké,“ načrtává Friedrich.
Pojišťovny by během cenových jednání rády dosáhly také zjednodušení úhradových regulací v akutní lůžkové péči a diferenciace cen v zařízeních následné a dlouhodobé péče jak v závislosti na délce hospitalizace či počtu případů, tak na počtu případů zpětného překladu na akutní lůžka.
Podaří se u praktiků domluvit bonifikace za kvalitní péči?
Změn by pojišťovny chtěly docílit také u praktiků, a to zejména ve struktuře toho, jak je jejich péče hrazena. „Dlouhodobě nám vadí, že nejsme schopni sledovat četnost kontaktů zahrnutých do kapitační platby. Je správné diferencovat paušální složku úhrady podle toho, jestli se lékař s pacientem setkává, sleduje jeho zdravotní stav a poskytuje mu výkony, které jsou obligatorně do kapitací zahrnuty, případně zda je tam velký podíl jen formálně registrovaných pojištěnců, kteří buď zdravotní problémy nemají, nebo je řeší vlastním panelem ambulantních specialistů. To hrozí hlavně ve větších městech, kde je vyšší dostupnost specializované péče, nebo u mladších a středně starých pojištěnců, kde je orientace ve zdravotnictví lepší. Pak je kapitační platba z hlediska pojišťovny relativně neefektivní. Diskuse se tedy v rámci cenových jednání povede, nemělo by to ale znamenat, že pojišťovny mají v úmyslu celkově snižovat zdroje pro praktické lékaře – to v žádném případě. Budeme se jen snažit přesměrovat část finančních zdrojů, které nejsou dostatečně doloženy z hlediska efektivity, na ty, kde prokazatelně ke zvýšené pracnosti dochází,“ vysvětluje šéf Svazu zdravotních pojišťoven s tím, že bonifikace by měly být za měřitelné benefity.
„Už v minulých dnech proběhla schůzka zástupců plátců a Sdružení praktických lékařů, kde se hovořilo o možných bonifikačních opatřeních případně i pro dohodovací řízení, které by podchytily kvalitu péče alespoň o chronické pacienty. Pro první kolo jednání tedy očekáváme, že i praktičtí lékaři řeknou, jak by si to představovali,“ doplňuje předsedkyně zdravotní sekce SZP Renata Knorová.
Mohlo by vás zajímat
Na druhou stranu se ale podle ní nemusí praktici v tuto chvíli bát, že by pojišťovny tlačily na zavádění malifikací v podobě snížené kapitace například za to, že některé pacienty dlouho nevidí. „Dokud občan České republiky nebude prokazatelně zatažen do péče o své zdraví a nebude mít povinnost reagovat na výzvu nejen praktického lékaře, ale i zdravotní pojišťovny, tak pouze malifikovat praktika za to, že my nevidíme péči v jeho ordinaci s konkrétním člověkem, je asi cesta rychlá, ale s vaničkou bychom mohli vylít i dítě,“ domnívá se Knorová.
Vedle toho by se pojišťovny chtěly spolu s praktiky zaměřit i na další problematiku. „V tuto chvíli nás trápí nedostatečná dostupnost praktických lékařů v některých regionech a také to, že ne všechny existující programy, které tvoří buď zdravotní pojišťovny v navyšování úhrady za zajištění dostupnosti, případně dotační programy ministerstva zdravotnictví, nepřinášejí kýžený efekt. Půjde tedy o jedno z témat, kterými se budeme chtít zabývat,“ říká Knorová.
Na zákaz amalgámu u dospělých mohou „prasknout“ i tři miliardy
Vedle těchto „klasických“ nárůstových titulů ovšem ve dvou případech zřejmě zasáhnou mimořádné vlivy, které si vyžádají finance navíc. Není přitom zcela vyloučeno, že půjde o nárůsty nezvladatelné, u nichž by bylo třeba vést diskusi ohledně vykrytí ze strany státu. První oblastí, která si zřejmě vyžádá největší částku, je stomatologie v souvislosti s předpokládaným úplným zákazem nedosovaného amalgámu, druhou pak je psychiatrie, konkrétně její reforma.
Co se týče stomatologie, zákaz amalgámových plomb u dětí a těhotných, který začal platit na začátku letošního roku, se od 1. ledna 2019 zřejmě rozšíří na všechny pacienty. V tuto chvíli je návrh zákona, který s touto změnou přichází, v připomínkovém řízení. Pokud by přitom byla situace obdobná jako letos, kdy se úhrada plomby u dětí a těhotných zvedla z 270 korun na 495 korun, znamenalo by to v příštím roce nárůst nákladů o více než miliardu. Pojišťovny už ale mají signály, že Česká stomatologická komora bude požadovat více, takže by se mohly náklady vyškrabat až na tři miliardy. Podle Friedricha by přitom pojišťovny byly spíše pro plně hrazený výkon tak, aby na základní variantu pacient nedoplácel – byť se počítá se tím, že velká část pacientů bude, tak jako dosud, volit variantu, kterou si uhradí sami.
„Budeme usilovat o to, aby financování těchto dodatečných nákladů podpořil stát a navýšil platby z rozpočtu. Pokud se tak nestane, budou se muset tyto jednorázové náklady minimalizovat a snížit disponibilní zdroje pro cenová jednání,“ upozorňuje Friedrich. „V případě, že by k navýšení ze státního rozpočtu nedošlo a nebylo by to dotováno, budou cenová jednání velice tvrdá a musíme počítat s tím, že tam může doutnat konflikt,“ dodává.
V psychiatrii zřejmě půjde o náklady nižší, protože se začnou promítat až v druhé polovině roku. Pojišťovny totiž předpokládají, že si o úhradu z veřejného zdravotního pojištění začnou žádat nové kapacity. Dosud přitom byly reformní kroky financovány z EU. „V této oblasti jsme poměrně málo informováni, takže jsme uvítali možnost delegovat zástupce do příslušné pracovní skupiny na ministerstvu zdravotnictví. Ta by měla mít k dispozici výčet investičních akcí a dotovaných programů, takže doufám, že během prvního pololetí letošního roku bychom měli mít možnost podrobněji se seznámit s tím, jaké kapacity pro rok 2019 nám tu vyrůstají,“ poukazuje Ladislav Friedrich, který dopad odhaduje na stovky milionů.
Ambulance dostanou letos víc, než bylo ve vyhlášce
Celkově pojišťovny doufají, že letos bude mít dohodovací řízení větší váhu než loni, kdy se povedlo domluvit se jen se třemi segmenty (z toho jedním dílčím). „Předpokládáme, že ingerence státu do dohod by měla být významně nižší než v loňském roce, který byl i předvolebním a pracoval také s mimořádným nárůstem. Pro rok 2019 musíme včas vyslat signál, že sice ekonomika produkuje přiměřený nárůst zdrojů, ale zdaleka ne takový, aby naši partneři mohli uvažovat až téměř o deseti procentech nárůstu. To je absolutně vyloučeno,“ dodává prezident Svazu zdravotních pojišťoven.
V tuto chvíli to přitom vypadá, že skutečně ministerstvo požadavku vyhoví. „Pan ministr k tomu chce přistoupit pro letošní rok nově, kdy bude velmi silně apelovat na to, aby dohody byly a dohodovací řízení nebylo formální. Chce dát pojišťovnám prostor, který si myslí, že jim náleží. Vyšle silné signály, že nebude možné spoléhat na to, že ti, kdo se nedohodnou, si na ministerstvu domluví lepší podmínky. Naopak ministerstvo bude držet jen velmi nízký standard se zohledněním inflace a podobně. Pan ministr bude chtít také vidět výsledky z jednání, nepředstavuje si, že by se opakovalo to, co v minulých letech, kdy se sešli zástupci velkých segmentů, řekli svá stanoviska, ale nedošlo k žádnému sbližování nebo hledání konsenzu. Odhlasovala se nedohoda a tím jednání končila. I kdyby nedošlo k dohodě o základní sazbě či kapitaci, chtěl by vidět oblasti, kde dohoda možná byla,“ uvedla včera na semináři sdružení Občan náměstkyně Helena Rögnerová.
V letošním roce přitom zdravotně pojistné plány pojišťoven slibují sedmiprocentní nárůst úhrad, peníze jsou ovšem rozděleny velmi disproporčně ku prospěchu lůžkové péče. Pojišťovny ale nakonec oproti úhradové vyhlášce poslaly více na ambulantní péči, v součtu jde podle zdravotně pojistných plánů o navýšení 3,9 procenta. U stomatologie je vlivem nárůstu nákladů na výplně u dětí a těhotných navýšení o 4,9 procenta, praktici mají navíc 3,3 procenta a ambulantní specialisté (kteří byli v úhradové vyhlášce postiženi nejvíce) by měli mít 3,8 procenta navíc. „Péče přirozeně roste. Jestli je to jen stárnutím populace, nebo tím, že nemáme gatekeeping, si můžeme jen domýšlet. Reálně ale nárůst nebude jen číslo, které je definované v úhradové vyhlášce,“ doplňuje Renata Knorová.
Michaela Koubová