Loni se v rámci Dohodovacího řízení podařilo nalézt průlomovou dohodu zdravotních pojišťoven se všemi segmenty zdravotních služeb. Rok v českém zdravotnictví uplynul jako voda a už je tu nové vyjednávání o úhradách péče a jejich podmínkách pro rok 2020. David Šmehlík, který stál jako velmi úspěšný vyjednavač u loňské dohody ještě v roli poradce ministra zdravotnictví, je nyní náměstkem VZP pro zdravotní péči. Zdravotnickému deníku prozradil, v jakých finančních mantinelech se nová vyjednávání pohybují a s jakou filosofií do něj VZP a další pojišťovny vstupují. Podrobněji pak zmínil například genovou terapii, bonifikaci lékařů, či lékárenskou péči. Oproti letošku se bude rozdělovat navíc 20 miliard korun, přesto to možná bude těžší.
Jak bude VZP postupovat při letošním dohodovacím řízení?
Zástupci všech segmentů dostanou i tento rok společný návrh od všech pojišťoven. Cílem je dosáhnout dohody se všemi skupinami poskytovatelů.
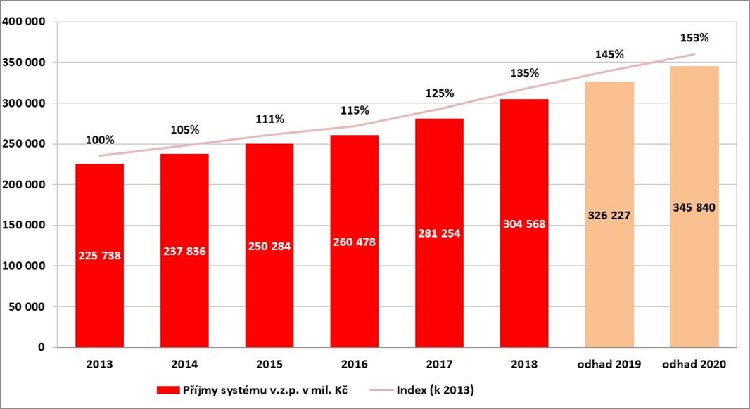
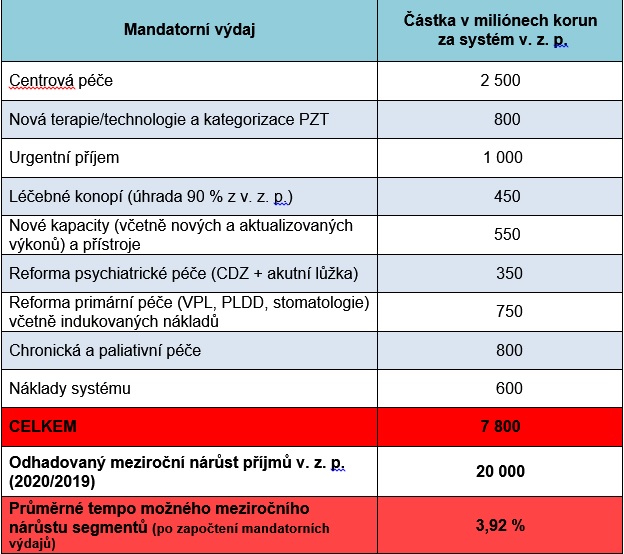
Na začátku předkládáme predikci disponibilních prostředků pro rok 2020, která vyplývá ze zprávy analytické komise o vývoji příjmů a nákladů na zdravotní služby. Na tomto základě budeme alokovat pro všechny segmenty přirozený nárůst úhrad s tím, že ten bude na začátku očištěn o mandatorní výdaje. Předpokládáme, že půjde o nárůst ve výši dvaceti miliard korun, od nichž odečteme zmíněné mandatorní výdaje, čímž mám na mysli tu část, kterou nebude možné dál rozdělit, což jsou: centrová péče, nové terapie a technologie, jako je genová terapie, dále náklady na péči o pacienty s chronickým onemocněním a paliativní péče, reforma primární péče, reforma psychiatrické péče, financování urgentních příjmů, léčebné konopí, nové kapacity, nové výkony a aktualizace stávajících výkonů. Po odečtení mandatorních výdajů nám vychází průměrné tempo možného meziročního nárůstu úhrad, které budeme alokovat mezi jednotlivé segmenty.
Vývoj příjmů veřejného zdravotního pojištění v ČR
V čem se letošní dohodovací řízení bude lišit od toho loňského?
Společná dohoda všech skupin poskytovatelů se zdravotními pojišťovnami v minulém dohodovacím řízení byla klíčová a umožnila nastartování mnoha pozitivních změn v českém zdravotnictví. Chceme tento rok posunout dohodu s poskytovateli zdravotních služeb v dohodovací řízení ještě trochu dál – na úrovni jednotlivých segmentů opravdu konstruovat kontrakt zdravotní péče. Máme už nyní předjednanou dohodu s gynekology, praktickými lékaři a praktickými lékaři pro děti a dorost. Debata probíhá a zajímavá dohoda se připravuje i se stomatology.
Mohlo by vás zajímat
Kontrakt v sobě obsahuje jak zdravotní službu, jako takovou, tak objem úhrad a určité regulace. Je to v podstatě standardizovaná agregovaná platba za nějaký objem poskytnuté zdravotní péče, který v sobě obsahuje vyjmenované položky, ať už prevence, výkony a zároveň i ohodnocení času lékař. Na to bude navazovat ještě bonifikační systém, oceňující čas lékaře, který nabídne, ať už z hlediska rozložení, nebo absolutního počtu ordinačních hodin, zlepšení dostupnosti a přístupu pacienta k péči. Posilujeme tak reálnou efektivní dostupnost péče pro naše pacienty. Už v základním kontraktu bude definován objem základní péče a určitý objem času, respektive ordinační doby plus nastavení časových slotů pro urgentní pacienty. Posouváme se z výkonového systému ke zvýšení hodnoty úhrad. Chceme dosáhnout větší racionality a zároveň předvídatelnosti jako pro lékaře, nebo pro ambulanci, tak samozřejmě pro pojišťovnu i pojištěnce.
Můžete být konkrétní?
První jednání jsme teď vedli s gynekology, kde spolu hovoříme o tom, že bychom například péči o těhotné ocenili standardizovanou úhradou, jednotnou balíčkovou cenou a jednotnou platbu pro gynekology. Zároveň bychom vykazovali signální výkony za kontakty. O podobném způsobu konstrukce úhrady jednáme i se zástupci praktických lékařů a stomatologů.
Na úrovni všech segmentů očekáváme, že budeme vyjednávat tak, jako v minulém roce. Už s mnohými z nich máme stanoveny termíny, kdy se budeme potkávat v rámci přípravné fáze. Jednání bude hodně intenzivní a podrobné, tak abychom se rychle posunuli k dohodě. Například v segmentu gynekologie, stomatologie, praktických lékařů a praktických lékařů pro děti a dorost je již forma významně předjednána. Pokud vše vyjde, tak to bude mít reálný dopad na vyrovnání rozdílu v dostupnosti péče pro pacienty. Nedávno jsme měli rovněž jednání se zástupci hemodialyzační péče, kde jsme se zaměřili na to, abychom dostali více zdravotní služby, kvality a racionálního obsahu a méně výkonového systému, tedy jen prostého navýšení. Nechceme totiž pouze navyšovat a současně zhoršovat dostupnost.
Společná pozice všech zdravotních pojišťoven vznikne až po přípravných jednáních, nebo se nějak utřese již během nich?
My jsme si se zástupci svazových zdravotních pojišťoven, už domluvili základní koncept pro většinu segmentů. Nasbírali jsme data v rámci analytické komise a dokončujeme základní dohodu i k ostatním segmentům. Modelujeme si, zda jsou návrhy z hlediska dopadu do rozpočtu, respektive zdravotně pojistných plánů pojišťoven akceptovatelné.
Uvědomujeme si, že nabídky pro zástupce segmentů musí být atraktivní. Musí být samozřejmě zajímavější, než stav, který by nastal, kdyby k dohodě nedošlo. Současně musí být udržitelné a ufinancovatelné z hlediska systému, i z pohledu VZP a svazových pojišťoven. Vzájemná shoda je zde velmi důležitá. Společným cílem by měla být co největší racionalizace vztahů mezi zdravotními pojišťovnami a poskytovateli a organizace péče, která bude přínosem pro všechny, včetně pacientů.
Návrhy úhrad zdravotních pojišťoven pro segmenty jsou strukturovány do čtyř částí: v první části budou shrnuty základní finanční parametry a finanční prostředky alokované na nárůst úhrad v segmentu, v druhé části budou popsány hlavní úhradové teze a konstrukce návrhu, ve třetí alokace mandatorních výdajů připadající na segment vstupující do celkové bilance a ve čtvrté části náklady na nové výkony, aktualizace stávajících výkonů a další výdaje spojené s náklady segmentu.
O kolik by měla narůst centrová péče?
Dopad nárůstu na centrovou péči kalkulujeme na úrovni dvou a půl miliardy korun.
A u genové terapie?
Tam je náš předpoklad, že první budeme řešit dětskou indikaci a odhad, který teď máme pro první rok, se pohybuje kolem 80 až 100 miliónů korun. Pokud bychom zahrnuli i další indikace, mladé dospělé, pohybovali bychom se v nákladech na úrovni jedné miliardy korun.
Takže první rok znamená otevřít dveře pro několik prvních jednotlivých případů?
Přesně tak. V základní kalkulaci počítáme s částkou do sto miliónů na rok.
Týká se to roku 2020, k němuž probíhá aktuální dohodovací řízení, nebo už letoška a kdy by přišli na řadu zmínění mladí dospělí?
Miliarda na rozšíření indikací touto terapií je kalkulována na pozdější dobu, předpokládáme až pro rok 2021. Jsme v kontaktu a proběhla jednání jak s odbornou společností, tak s držiteli rozhodnutí o registraci, postupujeme tak, abychom v řádech měsíců, dospěli k dohodě o zajištění přístupu pacientů k této péči. Současně ale musí proběhnout certifikace pracovišť, která budou oprávněna s novou technologií pracovat. Ta to nemohou stihnout dříve než do léta. Realisticky tudíž můžeme hovořit o zpřístupnění léčby na začátku podzimu. Pak bychom mohli v průběhu roku 2020 diskutovat o úhradách s hlavním dopadem roce 2021. Aktuálně dokončujeme kalkulaci vstupů, nejen genové terapie a centrové péče, ale také například u konopí pro léčebné účely a dalších nových terapií.
Plánované mandatorní výdaje
Nemáte obavy, že se vám mohou náklady u léčebného konopí nekontrolovaně rozjet, protože o jeho hrazení bylo rozhodnuto spíše politicky. Jakých principů se budete držet, abyste je udrželi pod kontrolou?
Musí být přesně specifikovány indikace, u kterých je definován profit pacienta. Na základě toho budou i jasně stanovená indikační kritéria. Budeme vycházet z toho, že budeme hradit konopí pouze u těch indikací, kde bude jasný konsensus s odbornou společností na přínosu pro pacienta.
Uvidíme, jak se situace vyvine, zda dojde ke změně zákona anebo se půjde jinou cestou. V případě zákona, vznikne prováděcí vyhláška a upřesní se indikace a onemocnění, u kterých se bude konopí hradit. Pak můžeme i modelovat počty pacientů a definovat pracoviště a podmínky preskripce. A nakonec kalkulovat dopad, v současné chvíli je náš odhad 450 mil. Kč.
Počítáte s dalším navýšením plateb i pro sociálně zdravotní pomezí?
Nárůst na tuto oblast je vyčíslen na stovky miliónů až miliardu korun, ale samozřejmě raději bychom zůstali u těch nižších odhadů.
Už máte nějaké odhady nákladů na implementaci DRG restart?
V základním nastavení implementace má vstoupit systém CZ DRG do úhradového systému v roce 2020. Všichni víme, že to neznamená okamžité plné překlopení, ale že půjde o postupný náběh, v průběhu několika let. V roce 2019 probíhají jednání řídící rady pro implementaci CZ DRG, modelace a implementační fáze. Na začátku roku by měl do úhrad vstoupit určitý počet homogenizovaných bází. Rozhodnutí ještě nepadlo, takže tím pádem ještě není ani dokončena kalkulace. Se zástupci segmentů jsem proto dohodnuti, že pro letošní rok budou kalkulace pro dohodovací řízení vycházet ze současných datových podkladů.
Jakých oblastí péče by se první báze týkaly?
Diskutovány jsou porody, některé chirurgické postupy, ale stanoveno to ještě nebylo. Samozřejmě že řešena je nyní i ta část specializované péče, o které se teď mluví jako o případovém paušálu. Tedy ona velmi nákladná část péče, která se dá současně označit jako péče, která je neodkladná – onkologie, leukémie, apod. Přesně je zde definováno, jaký je průběh nemoci/léčby a zároveň se bude „hradit“ jako případový paušál, nebo jako DRG alfa. Část těchto případů tedy bude zřejmě definována tak, že bude vstupovat do první vlny, aby se testovalo, jakým způsobem ovlivní úhradový systém. Probíhají užší jednání zdravotních pojišťoven s ÚZIS o základním nastavení dat ze sítě referenčních nemocnic, proběhne další jednání řídícího výboru se všemi dotčenými a budeme pokračovat v implementační fázi. Informaci o tom, kolik procent bází, respektive péče, bude vstupovat do úhrad, bychom měli mít nejdříve někdy v květnu, červnu.
S čím mohou počítat lékárníci?
U lékárníků jsme zase o krok dál, Na konci února jsme v návaznosti na dohodovací řízení z minulého roku fond pro bonifikaci lékárenské péče v nedostupných oblastech. Kritéria pro přiznání bonifikace byla dohodnuta již v polovině prosince na jednání, jehož se kromě zástupců pojišťoven zúčastnili i zástupci lékárníků. Bonifikována může být lékárna, která je jediná v obci, dojezdová doba k nejbližší další lékárně je více než 10 minut, lékárna vydala za rok 2018 méně než 28 tisíc balení léčiv na recept hrazených z veřejného zdravotního pojištění a má smlouvu se zdravotními pojišťovnami. Tyto lékárny se letos dočkají finanční podpory, o kterou se podělí zdravotní pojišťovny dle toho, jaký je poměr jejich pojištěnců v daném kraji.

Asi byl problém vymezit lékárnu, která by mohla takovou dotaci získat?
Nemá se jednat o dotaci, ale o bonifikaci, podporu lékáren v odlehlých regionech, nebo s horší dostupností zdravotní péče. Definovali jsme kritéria tak, aby to byla jedinečná lékárna, která kdyby zanikla, způsobilo by to problém s dostupností péče. Na základě datové analýzy sítě poskytovatelů a geografických dat z Karlovy univerzity, vznikl model reálných dojezdů, v němž jsme se dostali na hodnotu deseti minut. V otázce dostupnosti, nebo nedostupnosti lékárenské péče už tudíž máme podle mě odpověď. Na základě domluvy z dohodovacího řízení a rozhodnutí komise bude po podání žádostí použito vyčleněných 48 milionů korun s maximální částkou bonifikace 600 tisíc korun na jednu lékárnu, rozdělenou do pevné a proměnlivé složky za výdej každého druhu léčiva. Počítáme s cca 80 lékárnami v Česku, které by splňovaly kritéria bonifikace.
Podobně budete postupovat i pro příští rok?
S lékárníky budeme řešit, co má být obsahem dohody, protože téma nedostupnosti lékárenské péče jsme výše popsaným způsobem vyřešili. Budeme s nimi hovořit o bonifikaci za pohotovostní službu, o tom, co by mělo být obsahem dispenzačního výkonu a jakým způsobem bude doplněn.
Čili by se dispenzační výkon přiblížil k reálnému naplnění a nebude to už nadále pouze signální kód bez obsahu?
Ano. Pokud to má být nějaký kód, který má být naplněn kódem zdravotní služby, musíme se domluvit, co je v něm obsaženo. Nicméně je třeba si korektně říct, že lékárenská obec není úplně jednotná v tom, nakolik posilovat část zdravotních výkonů a nakolik část obchodní část, čili přirážku.
Rozdílný názor mají řetězce a komora a další organizace zastupující nezávislé lékárníky, že?
Přesně tak. Zmíněné organizace chtějí částečně upouštět od obchodní přirážky a přecházet do výkonového systému, zatímco zástupci síťových lékáren chtějí zachovat model obchodní přirážky. Přistupujeme k lékárníkům jako k jiným segmentům péče. Zajímá nás, zda síť kapacitně zajišťuje regionálně stejnou dostupnost zdravotní péče a pak diskutujeme, co je obsahem zdravotní služby a jakou cenu za ni platíme. Čili, budeme snažit naplnit výkon nějakým obsahem a bonifikovat za lepší dostupnost pro pacienty.
Bude nějaký segment péče v dohodovacím řízení výrazněji preferován?
Chceme, aby měly všechny segmenty stejný prostor pro rozvoj. Proporcionalita a růst úhrad pro všechny segmenty bude zachována. U některých skupin poskytovatelů může být navýšení jinak konstruováno, ale diference by neměly být příliš výrazné. Klíčové je, že nebudou některé segmenty preferovány na úkor jiných, navýšení úhrad se musí týkat všech. Jsme ovšem samozřejmě otevřenější takovým dohodám, které nebudou pouze o prostém finančním navyšování, ale které přinesou zlepšení kvality a dostupnosti péče pro naše pacienty.
Zdá se, že dohodovací řízení bude letos náročnější než loni. Věříte v dohodu?
Věřím, že se nám podaří nejenom dohodnout se zástupci všech segmentů, ale že dohody o úhradách s mnoha segmenty posuneme zase o kus dál – směrem k lepší péči pro naše pojištěnce.
Tomáš Cikrt
Foto: autor