V českém zdravotnictví je nyní v plném proudu diskuze, nebo spíše hádka o to, zda rozpustit či nerozpustit rezervy zdravotních pojišťoven. Trochu stranou přitom bohužel zůstává fakt, že situace našeho zdravotnického systému se už do budoucna bude jen zhoršovat – ať už vinou stárnutí populace a zátěží chronických chorob, nebo příchodem nových technologií včetně genové terapie, kde léčba jednoho pacienta nyní stojí kolem deseti milionů. Nová platforma s názvem Kdo zaplatí péči v roce 2030, která vznikla na půdě Hospodářské komory ČR a jejíž první setkání se konalo na konci června (psali jsme zde) si přitom klade za cíl hledat řešení, jež by nám mohla pomoci situaci ustát. Jedním takovým návrhem, na němž se shodla většina diskutujících, je penalizace lidí, kteří vědomě ignorují zvaní na plošné preventivní programy, jako je screening rakoviny tlustého střeva a konečníku.
„Je vysoce pravděpodobné, že aktuální systém zdravotního pojištění není dlouhodobě udržitelný – stojí proti němu vážné demografické a socioekonomické trendy, které se navíc budou v čase měnit. Systém čelí tomu, že bude v následujících letech čím dál tím méně lidí, kteří do něj budou přispívat, a naopak bude přibývat lidí, kteří z něj budou prostředky na zdravotní péči zásadním způsobem čerpat (již dnes tvoří státní pojištěnci více než 52 procent celku a číslo bude už jen růst, pozn. red.),“ konstatoval na prvním setkání nové platformy prezident Hospodářské komory Vladimír Dlouhý.
Ten se ovšem nedomnívá, že by současná vláda našla dostatek politické vůle na to, aby nastartovala reformu. „Většina minulých pokusů o reformu ztroskotala na interpretaci následující věci: zvýšení individuální odpovědnosti a jakákoliv finanční participace občanů rovná se útok na solidaritu a ústavou zajištěné bezplatné zdravotnictví,“ konstatuje Dlouhý.
Hospodářská komora by tak jako zástupce plátců největší části zdravotního pojištění ráda alespoň nastartovala nepolitickou diskuzi o dílčích krocích, které by znamenaly posun vpřed k větší udržitelnosti systému. Řeč by tak měla být vedle spoluúčasti i o struktuře poskytovatelů zdravotní péče, dlouhodobé péči, věcném rozsahu zdravotního pojištění, indikátorech kvality či větší smluvní volnosti pojišťoven.
Diskuzi velmi vítá i ministerstvo zdravotnictví. „Nejen resort zdravotnictví, ale i statistici a makroekonomové vidí, že trendy ukazují, že tu v roce 2030, možná i dříve, bude problém s financováním a organizací péče. Jako ministerstvo zdravotnictví bychom chtěli, aby minimálním cílem této platformy bylo shodnout se na tom, že data jsou pravdivá a je třeba něco činit. Občas nás děsí, když sledujeme „reformní“ aktivity na jiných resortech, například důchodovou reformu, kdy tu a tam se změnou politické reprezentace přicházejí nové návrhy a pak se dočtete, že důchodový systém není problém a peníze vždycky budou. Pouhou změnou politické reprezentace problém, o němž jsme čtyři roky mluvili, najednou neexistuje a není třeba řešit. Tomu bychom se chtěli vyhnout,“ říká náměstek MZ Filip Vrubel.
Pět přípravků genové terapie může během deseti let spolknout 30 miliard
Systém veřejného zdravotního pojištění se přitom do budoucna bude muset vyrovnávat s řadou zatěžujících trendů. Mezi ty patří i stárnutí a zdravotní stav populace. Příští rok budou lidé v seniorském věku nad 65 let tvořit pětinu populace, v roce 2030 23 procent a v roce 2050 31 procent populace, což bude mít nezbytně dopad na strukturu poskytování služeb. Stárnutí se týká i samotných zdravotníků – medián věku lékařů je dnes 49 let a u dětských praktiků dokonce 57 let.
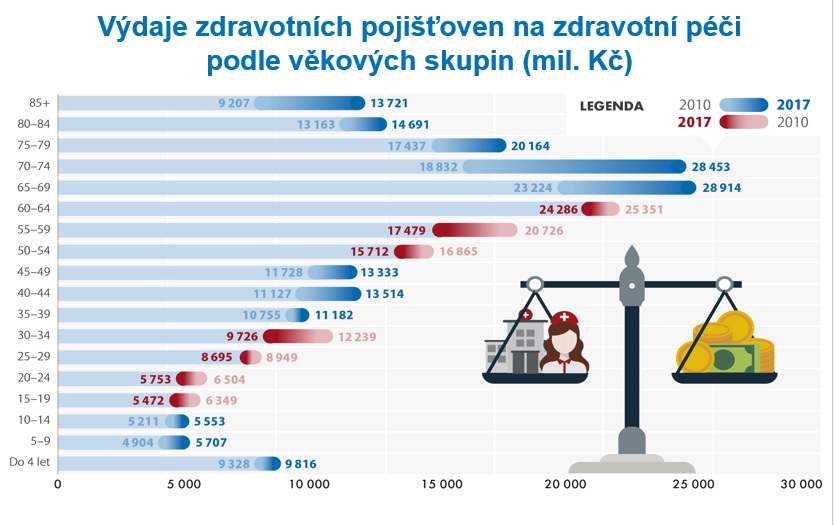
S věkem souvisí i nemocnost. V České republice trpí chronickým onemocněním 35 procent lidí, zásadně však narůstají chronické choroby v souvislosti s věkem – nad 65 let jimi trpí 64 procent spoluobčanů. Tato čísla přitom porostou: zatímco v roce 2017 byl v ČR zaznamenán zhruba milion nemocných s cukrovkou, statistická predikce předpovídá pro rok 2030 téměř 1,3 milionu pacientů; u Alzheimerovy choroby by měly počty vzrůst z 60 na 90 tisíc nemocných. V roce 2016 bylo v ČR nově diagnostikováno 87 290 pacientů s rakovinou a celkem u nás žilo 562 329 lidí, kteří onemocnění prodělali, i relativně konzervativní prediktivní modely ale ukazují, že do roku 2030 by se roční počet nově diagnostikovaných nádorových onemocnění mohl zvýšit až na 110 tisíc a v prevalenci lze očekávat až 790 tisíc osob.
Zároveň se zlepšují výsledky léčby, takže pacienti budou žít déle a velmi často vyvinou další onemocnění, která bude třeba léčit (sekundární nádory tvoří již nyní 18 procent celkové incidence rakoviny). Právě onkologie je přitom segment, do něhož dnes velmi často míří nové nákladné léky. Segment vysoce inovativní léčby a inovativních technologií ovšem nyní představuje nejrychleji rostoucí nákladovou položku pro systém veřejného zdravotního pojištění. Dobrou zprávou je, že v segmentu centrové péče přibývá pacientů a cena za jednoho z nich klesá, na druhou stranu ale celkové náklady stoupají o cca 10 procent ročně. Zatímco v roce 2009 jsme tak odléčili 25,2 tisíce pacientů za 7,6 miliardy, loni to bylo 63,6 tisíce pacientů za téměř 18 miliard korun. Na základě horizon scanningu a také blížící se generifikace některých léčiv pak ÚZIS predikuje, že v roce 2030 půjde na centrové léky 32,7 miliardy korun.
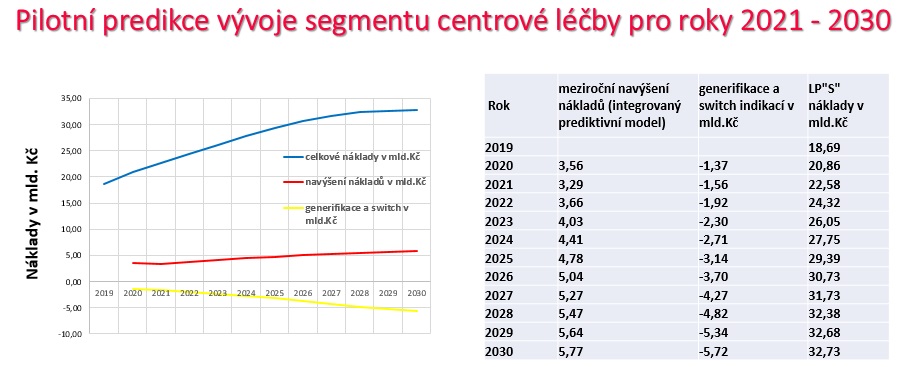
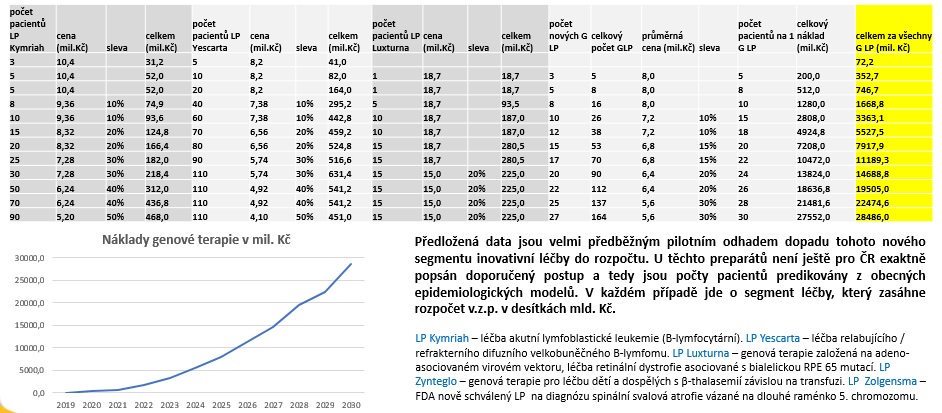
Ještě větší bombu bude pro zdravotnické systémy znamenat genová terapie. Podle lednového prohlášení americké FDA se do roku 2025 předpokládá každý rok registrace 10 až 20 přípravků genové terapie s tím, že v procesu registrace je 76 produktů. Na FDA je přitom nyní schváleno a probíhá 805 klinických studií v různé fázi rozpracovanosti na produkty genové terapie. V EU jsou schváleny tři přípravky (Kymriah, Yescarta a Luxturna); v březnu byla navíc provedena předběžná registrace Zynteglo a v USA nově FDA schválila přípravek Zolgensma, celkem tedy zatím prošlo pět přípravků. Lékem Kymriah jsou už nyní léčeni tři čeští pacienti ve Vídni (s geneticky upravenými přípravky mohou pracovat pouze nemocnice, které mají k tomuto úkonu příslušnou licenci), přičemž cena se pohybuje kolem deseti milionů za jednoho. Podle predikce ÚZIS pak i se zohledněním snižování ceny spolkne do roku 2030 pět výše zmíněných léků skoro 30 miliard korun. „Odhad není úplně profesionální, logicky dojde k většímu tlaku na snižování ceny, takže to třeba nebude 30 miliard, ale 15. Jenže je to pět přípravků ze 70. Je to segment, který má určitě ambici předběhnout segment centrové léčby,“ podtrhuje ředitel ÚZIS Ladislav Dušek.
Zaměřme se na černé pasažéry
O to důležitější roli hraje prevence. „Doba života ve zdraví u nás nedosahuje ani průměru Evropy a je relativně velmi nízká. Jsme populace s množstvím dlouhodobě nemocných lidí, a prevence je jedna z oblastí, kde by se spoluúčast a zodpovědnost člověka měla nejvíce projevovat,“ podtrhuje Ladislav Dušek. Velký význam má prevence právě v oblasti rakoviny. „Máme organizované screeningy, ke kterým občany zveme, a 30 procent občanů úplně v pohodě vyhodí i třetí pozvánku, i když tam mají napsáno, že můžou umřít na něco, co by nechtěli nikdy potkat. Asi by tam měla přijít armáda a člověka vykolonoskopovat. Nikdo nemůže za to, že má zdravotní problém a je obézní, tam se těžko bude hledat spravedlivá odpovědnost. Ale když někdo vyhazuje do koše pozvánky k organizované prevenci, měl by tam být malnus a člověk by měl pak platit třeba dvakrát víc,“ navrhuje profesor Dušek (o efektivitě screeningu rakoviny tlustého střeva a konečníku jsme psali zde).
K podobnému řešení dospívá i ekonom Miroslav Zámečník, který zároveň poukazuje na to, že k reformování zdravotnictví není momentálně ideální situace ani v jiných zemích. „Lidé jsou extrémně citliví na pojetí toho, co je spravedlnost, a poslední dekáda to jen zvedla. Politické formace kapitalizující tento pocit, který nemusí být založen na realitě, ale na percepci, se v řadě zemí dostaly do čela. Z nejcitlivějších oblastí, kde pocit férovosti a preference pro egalitářské rozdělování je nejsilnější, je zdravotnictví – což dokládá třeba příklad britské NHS. Když se přitom bavíme o spoluúčastech, uvědomme si reakci, která může být úplně stejná všude na světě: percepce je a priori negativní a reakce na jakékoliv opatření, kde máte pocit, že nedochází k reciprocitě a není spravedlivě sdíleno, je jasná,“ popisuje Miroslav Zámečník.
Mohlo by vás zajímat
V Česku je přitom nyní podle něj ochota k reformě ještě menší, než byla před deseti či patnácti lety, což je dáno ekonomickou situací a také neúspěšnými pokusy o změny v minulosti. Možností je například dvousložkové pojistné, které by posílilo konkurenci zdravotních pojišťoven. Faktem ovšem podle Zámečníka je, že makroekonomický dopad bude minimální.
„Jediné, jak můžeme navzdory populistům začít vnášet do systému disciplínu, je, že chcete extrémně solidární rozdělení, ale také víte, kdo je černý pasažér. Začněme tedy tím, že se budeme bavit o tom, kolik stojí vyhozená pozvánka. S tím nesolidarizujme,“ apeluje Zámečník. Další možností je ekonomický gatekeeping spočívající v tom, že pacienti, kteří budou chtít jít bez doporučení praktika ke specialistovi, zaplatí poplatek. Velký potenciál pak má také lepší organizace péče.
Soukromé peníze do zdravotnictví přijdou, ať chceme nebo ne
I když ale náklady na zdravotnictví v dalších letech budou nevyhnutelně stoupat, jsou oblasti, kde i v souvislosti se stárnutím populace porostou mnohem více – příkladem budiž výše zmíněná důchodová reforma. Zdravotnictví se ovšem tato problematika dotkne na zdravotně sociálním pomezí. Protože se zřejmě bude prodlužovat život v nemoci, bude stoupat potřeba dlouhodobé péče, kterou už nyní vyžaduje zhruba 11 až 23 procent lidí po šedesátce. V současnosti se ale celkový počet míst v domovech pro seniory pohybuje kolem 37 tisíc a téměř neroste, vedle toho máme cca 40 tisíc dalších sociálních lůžek s téměř stoprocentní obsazeností.
„Poptávka je 300, 400 procent a nejsou kapacity. Je třeba sem dostat fondové financování nejen proto, že samotná péče bude stát peníze, ale také to někdo musí postavit tak, aby až se nám za deset, patnáct let demografie posune, takže potřeba bude 1,5 až dvakrát vyšší, vůbec byly kapacity to poskytovat. Nabízíme proto participaci na spolufinancování,“ říká Filip Král z České asociace pojišťoven. Ten ovšem také podtrhuje, že klíčová při řešení problematiky pomocí komerčního připojištění je motivace klientů s tím, aby začali včas.
Soukromé zdroje do zdravotnictví obecně rozhodně přijdou podle řídícího partnera Advance Healthcare Management Institute Pavla Hroboně, otázka ale je, jakým způsobem. „Volba je buď ta, že nalezneme nějaké chytré, celospolečensky přijatelné řešení, kdy dostaneme do zdravotnictví více soukromých zdrojů tak, aby z nich nakonec benefitovala celá společnost. Anebo je tam nedostaneme, a pak bude vznikat paralelní, možná nelegální nebo pololegální systém přívodu soukromých zdrojů do zdravotnictví, ale z toho rozhodně celá společnost benefitovat nebude,“ načrtává Hroboň. Možností budiž výše zmíněné dvousložkové pojistné, znevýhodnění pacientů nehrajících podle pravidel nebo nabídka vyšší hodnoty, za kterou budou lidé ochotni zaplatit.
„Pokud nedokážeme dát dohromady spoustu drobných opatření na příjmové i nákladové stránce, čeká nás zhoršení dostupnosti zdravotní péče, ale pravděpodobně i zhoršování zdravotního stavu obyvatel,“ dodává Hroboň. Že řešením současné situace je soubor mnoha dílčích nástrojů, potvrzuje také náměstek Vrubel. Podle něj by se v rámci diskuzí měla jednotlivá řešení identifikovat a na základě odborného konsenzu pak prosadit v parlamentu.
Michaela Koubová