V současné době čelíme v souvislosti s covidem bezprecedentnímu útoku na očkování. Pojišťovny, které se ho snaží podpořit, jsou osočovány z mrhání peněz, a zastánci vakcinace schytávají na sociálních sítích nenávistné reakce po tunách. Přesto je však očkování proti covidu příležitostí, jak podpořit i vakcinaci proti dalším nemocem, zejména proti chřipce, ale také třeba rotavirům nebo pneumokokům. Problematice se věnovala konference VZP a Zdravotnického deníku, která se konala 26. srpna v Praze.
„Ve 20. století jsme udělali obrovský kus práce. Pak přichází něco, co bych nazval krizí moderny – je to postmoderna. Jde sice o filozofický koncept, který ale velmi úzce souvisí se zdravotnictvím. Najednou si uvědomujeme, že už nemáme jeden jasný náhled na pravdu – pravda může být všelijaká, názory jsou pluralitní a každý má na pravdu právo. V demokratické diskuzi je to dobře, problém je v tom, že se to dostává do medicíny. Najednou tu máme ne moderní, ale postmoderní medicínu. Z toho vyplývá, že je normální rodit na Praze 4 v paneláku a stejně tak odmítat očkování. To vede k tomu, že se nám vracejí staré nemoci,“ popisuje vedoucí Katedry Infekčního lékařství Nemocnice Na Bulovce Milan Trojánek.

Ačkoliv se přitom kolem očkování proti covid-19 vedou stálé diskuze, už nyní máme plně proočkováno více než 5,7 milionu lidí a další se očkovat nechávají. „Této situace bychom měli využít. Při práci v očkovacím centru byl můj první dotaz, zda byl pacient třeba v 69 letech očkován proti pneumokoku. Většina řekla, že ne. Najednou tu máme lidi, kteří přicházejí do kontaktu se zdravotnickým systémem, a je to dobrá výchozí situace ke zvýšení proočkovanosti proti jiným nemocem,“ načrtává Trojánek.
Tímto způsobem bychom se měli pokusit zvýšit proočkovanost proti sezónní chřipce, pneumokokům, klíšťové encefalitidě, ale také hepatitidě A, dávivému kašli, pásovému oparu či meningokokovým onemocněním.
Že proti některým nemocem příliš očkovat neumíme, potvrzuje také člen Výboru České vakcinologické společnosti a praktický lékař pro děti a dorost Daniel Dražan. Ten na prvním místě uvádí chřipku, kde máme proočkovanost skoro nejhorší v Evropě (byť se rok od roku číslo mírně zvyšuje – loni se povedlo očkovat přes 800 tisíc lidí, letošní ambicí je přes milion).
„Podle nedávného doporučení České vakcinologické společnosti ohledně očkování proti chřipce by zdravotní pojišťovny měly všem zájemcům plně očkování proti chřipce hradit. Na to bych chtěl apelovat,“ podtrhává Daniel Dražan.
Populace bude po roce protiepidemických opatření vnímavá i vůči dalším nákazám
I když ale spolu s očkováním proti covidu může růst ochota nechat se očkovat proti dalším nemocem, budou se na podzim praktici muset při přesvědčování pacientů připravit i na argument, že letos žádná chřipka nebyla (což jde hlavně na vrub protipandemickým opatřením), tak proč se očkovat.

„Může se stát, že imunitní systém, který nedostal svou lekci v loňském roce, ji může dostat teď, a bude méně připraven na případnou ataku. Není třeba vyvolávat obavy, ale určité nebezpečí tu je. Očkovat proti chřipce je proto velmi rozumné,“ vysvětluje prorektor UK pro vědeckou činnost a vedoucí výzkumné skupiny Ústavu organické chemie a biochemie Akademie věd ČR Jan Konvalinka.
„Netýká se to jen chřipky, neměli jsme teď ani průjmová onemocnění v dětském věku a tak dále. Populace bude susceptibilní, takže se do jisté míry připravujeme na to, že zátěž na lůžka přijde z této strany,“ doplňuje Milan Trojánek.
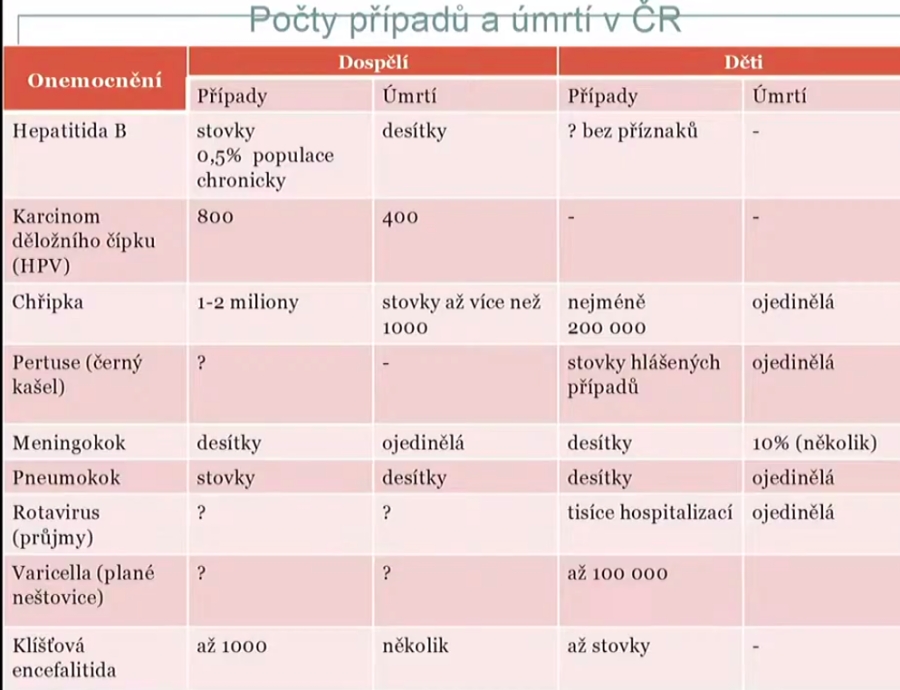
Některým z těchto chorob přitom také můžeme zabránit očkováním – příkladem budiž rotaviry či pneumokoky. Právě u rotavirových infekcí u malých dětí, ale třeba i u varicelly nebo pásového oparu u některých rizikových skupin (pásový opar představuje mnohem větší hrozbu například pro pacienty na imunosupresivní léčbě) ovšem taktéž máme v očkování velké mezery. Smutnou skutečností tak je, že ročně v Česku zemře na očkováním preventabilní nemoci kolem deseti dětí a mnohonásobně více dospělých. Pokud se pak podíváme na hospitalizace, ty se týkají tisíců dětí (nejčastěji jde o rotaviry a chřipku). „Máme tu obrovské rezervy, které bychom se měli pokusit dohnat,“ podtrhává Dražan.
Lékaři musí mít přehled o provedených očkováních
Větší roli při očkování, které je v rámci prevence vůbec nejúčinnějším opatřením, by měli začít hrát také specialisté. Ti by tak při jakékoliv kontrole, třeba u vysokého krevního tlaku, měli pacienta na chybějící očkování upozornit a doporučit mu ho. Podobně by to mělo probíhat třeba při propouštění z nemocnice.
„Ne vždy se to tak děje. Máme pacienty, kteří nejsou informováni ani od svých specialistů, a bohužel někdy ani z primární péče, která se ale zlepšuje. Je tu prostor jak pro primární péči, tak pro rozšíření očkovacích center do menších špitálů. Každý kardiolog či nefrolog musí vědět, ke kterému kolegovi pošle pacienta na očkování,“ vysvětluje Milan Trojánek s tím, že ideální by bylo, kdyby v každé menší nemocnici fungoval jeden infektolog – konziliář, který by v tomto ohledu pomáhal.
Mohlo by vás zajímat
Velkou bariérou při očkování je ale také to, že lékaři často nemají informace o tom, jaké očkování již pacient podstoupil. Mnozí starší pacienti si totiž nepamatují, proti čemu očkováni byli. „Je nutné zavést elektronický očkovací průkaz. Nám to pomůže stran epidemiologické situace, abychom měli třeba při epidemii hepatitidy A informace o tom, jaká je v Praze proočkovanost, a zároveň když budu chtít někoho naočkovat, nemusím se bát, že ho naočkuji podruhé a pojišťovna to neproplatí,“ apeluje Trojánek.

V tomto směru snad ale svítá na dobré časy. „Mám tu čest být členem klinické skupiny při ministerstvu zdravotnictví, a tam se elektronický očkovací průkaz řešil. Řešilo se i dilema, zda bude spravován ÚZIS, nebo bude na SÚKLu. I naším přičiněním nakonec zvítězila varianta, že to bude spravovat ÚZIS – když tu máme státní politiku očkování, měl by stát umět s daty nakládat a statisticky s nimi pracovat. To by varianta na SÚKLu neumožňovala. Registr očkování proti covidu tak je zárodkem elektronického očkovacího průkazu,“ reaguje předseda Sdružení praktických lékařů Petr Šonka.
Medici jdou příkladem
Aby populace pochopila důležitost a užitečnost očkování, je ale hlavně třeba šířit osvětu, a to jak mezi laickou veřejností, tak odborníky. „Nemáme vzdělanou populaci a chybí nám kvalitní oficiální zdroje, například webové stránky,“ konstatuje Daniel Dražan.
Vzorem jdou v tomto ohledu medici z 2. LF UK, kteří vytvořili iniciativu Medici PRO očkování. Ti v rámci videí, webcastů či přednášek vysvětlují, proč se očkovat. Kdybychom přitom měli podobných aktivit více, možná by i situace na poli dezinformací a proočkovanosti byla lepší.
Zároveň je pak třeba pacientům očkování co nejvíce zpřístupnit. „Jako dobrá cesta se nabízí plná úhrada vakcín z veřejného zdravotního pojištění, protože platba od pacientů je důležitou bariérou. Když vidíme, jak se plýtvá prostředky na různá laboratorní vyšetření či sady imunologických testů za desítky tisíc u pacientů s alergickou rýmou, které jsou zbytečné, a přitom nehradíme očkovací látky, tak mi to přijde tristní,“ doplňuje Dražan.

Na druhou stranu je ale důležité dbát na to, aby očkování mělo kýžený efekt. „Opomíjeno by nemělo být ani to, že pokud už zavedeme nějaké očkování například proti pneumokokům, měli bychom si po pěti letech říci: investovali jsme do toho tolik a tolik peněz, tak nám doložte, jestli skutečně klesly počty případů a jestli to je nákladově efektivní. Tady bychom se i my jako odborníci měli více snažit a dávat data lépe dohromady, abychom je měli i z České republiky,“ dodává Milan Trojánek.
Problematice se budeme opět věnovat v dalších vydáních ZD.
Michaela Koubová












