Někdejší jeruzalémské leprosárium by se mohlo návštěvníkovi zdát zvenku jako temné místo, v němž budou stále znát stopy lidského utrpení. Přesto to tak není. Hansenův dům, jak se nyní tato bývalá kolonie malomocných uprostřed izraelské metropole nazývá, je prostorem, kam se přichází za uměním a setkání s přáteli. Dokonce nese i českou stopu. O to zajímavější je podívat se za jeho brány a nahlédnout do historie nemoci, která dodnes existuje a stále se šíří. Podařilo se ji ale dostat pod kontrolu.
Lepra není zrovna infekce, která by přitahovala velkou pozornost. Pro velkou část světa (již) nepředstavuje větší nebezpečí, a i tam, kde se dodnes vyskytuje, je možné zvládat. Její historie však ani zdaleka není tak optimistická. Po celá tisíciletí bylo malomocenství spojeno s obrovským sociálním stigmatem a vyloučením ze společnosti. Nejen, že nemoc samotná ničila lidské životy a nakažené postupně mrzačila, až je nakonec připravila o život, ale také znamenala naprosté vyloučení ze společnosti. Dokonce byla vnímána jako trest od boha a důvod k tomu, aby se ostatní lidé nemocného stranili. O to překvapivějším místem je někdejší jeruzalémské leprosárium. To od roku 1885 sloužilo jako azyl pro malomocné bez ohledu na jejich náboženské přesvědčení.
Jen mimochodem, i po více než sto padesáti letech lepra z Izraele zcela nezmizela. Každý rok se zde několik případů vyskytne. Jedná se však o ojedinělé případy infekce mezi přistěhovaleckou komunitou. V minulosti tomu tak však nebylo. Lepra představovala reálný problém pro veřejné zdraví, proti kterému bylo možné bojovat jen velmi omezenými prostředky. Účinná terapie v podobě kombinace několika antibiotik se objevila až v 60. letech 20. století.
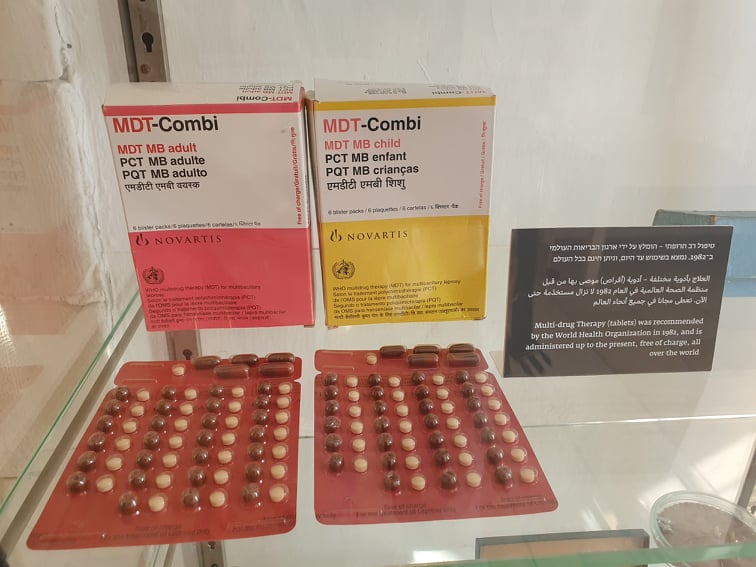
Tato kombinovaná antibiotická terapie (pozn. redakce – MDT neboli multi-drug therapy) se používá dodnes. Podle údajů Světové zdravotnické organizace se v roce 2019 v celkem 118 zemích světa objevilo 178.371 nových případů lepry a celkem s touto nemocí žije 22,9 milionů lidí. Na děti do čtrnácti let pak připadalo 14.893 případů. Celosvětově s leprou žije 7,9 milionu dětí. Zásadní poselství WHO ale je, že lepra je léčitelná, nicméně klíčem k úspěšné léčbě je destigmatizace nemoci samotné i nemocných. Právě sociální stigma znamená vyloučení nemocných ze společnosti a také brání ve správné diagnostice a zahájení účinné léčby.
A bude volat: „Nečistý, nečistý!“
Vztah společnosti k lepře byl do značné míry definován tím, co tato infekční choroba způsobuje. Má dvě základní formy, kdy napadá jak kůži, tak nervový systém. Většina nemocných pak má příznaky obou forem, což je viditelně znát na jejich vzhledu i omezení pohybu. Všechny varianty nemoci pak v konečném stádiu vedou k poškození periferních nervů končetinách, což vede ke ztrátě jejich motorické i senzorické funkce. Člověk pak ztrácí schopnost pohybu a přestává vnímat bolest. Nemoc také poškozuje imunitní systém. K dalším důsledkům patří oslepnutí či poškození zraku. K vlastnímu přenosu infekce dochází pomocí kapének při blízkém a častém kontaktu s nemocným, který není léčen. Běžný krátký kontakt například v podobě podání ruky je poměrně bezpečný.
Existenci lepry, včetně prvních pokusů o řešení na úrovni veřejného zdraví, popisuje už Starý zákon. „Jestliže se u někoho ukáže na holé kůži vřed, strup nebo světlá skvrna – což bývají příznaky zhoubného malomocenství – ať je přiveden k veleknězi Árónovi nebo k některému z jeho synů kněží. Malomocný, na němž se objeví tato vyrážka, ať chodí v roztržených šatech, s rozpuštěnými vlasy a se zahalenými vousy a bude volat: Nečistý, nečistý! Je nečistý po všechen čas, pokud bude mít vyrážku. Je nečistý, bude bydlet sám, musí se zdržovat mimo tábor,“ to podle 3. knihy Mojžíšovy sdělil Bůh Mojžíšovi a jeho bratrovi Áronovi. Nicméně objevují se teorie, že Bible ve skutečnosti popisuje jinou kožní chorobu či spíše několik chorob.
Součástí biblického textu jsou i konkrétní pravidla pro to, za jakých podmínek a vývoje nemoci se nemocný má izolovat, případně vrátit k běžnému životu: „Když se objeví ať muži či ženě nějaké postižené místo na hlavě nebo na bradě, kněz je prohlédne. Bude-li na pohled hlubší než okolní kůže a budou-li na něm jemné nažloutlé chloupky, prohlásí jej kněz za nečistého. Je to prašivina, druh malomocenství na hlavě nebo na bradě. Když kněz prohlédne místo postižené prašivinou a ono není na pohled hlubší než okolní kůže a nejsou na něm černé chloupky, přikáže uzavřít postiženého prašivinou na sedm dní.“
Místo křesťanské lásky pro všechny
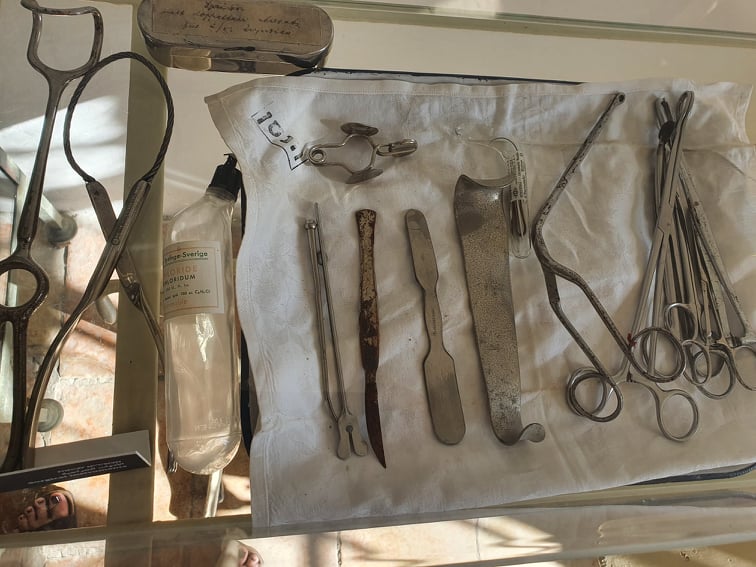
Jeruzalém 19. století byl místem, kde se potkávala tři hlavní monoteistická náboženství, a zároveň sem jen velmi pomalu pronikala tehdejší moderní medicína. Běžnější byly spíš pověry a více či méně účinné „tradiční“ léčebné postupy. Platilo to i o lepře, což tehdy nebyla nijak neobvyklá nemoc. Vyléčit jí tehdy nebylo možné a nemocní, i kvůli znetvoření, které působila, byli vytlačováni na okraj společnosti. Přístup k té době moderním léčebným metodám byl pro místní obyvatele velmi omezený.
V roce 1885 zde však vyrůstá první moderní leprosárium Ježíšovy pomoci, specializované zdravotně-sociální zařízení, které se otevřelo pro nemocné s touto infekční chorobou. Zakládá ho německá křesťanská komunita Moravských bratří, která se odkazuje na odkaz českých husitů, a jejíž součástí je dodnes misijní činnost. Právě tato komunita se o malomocné starala v Jeruzalémě již dříve a poskytovala jim ošetření, oblečení, přikrývky i jídlo. Do zařízení však od začátku jeho vzniku měli přístup všichni nemocní bez ohledu na své vyznání. Důležitou součástí péče bylo také vnímat nemocné jako plnohodnotné lidské bytosti, i když nemoc znetvořila jejich vzhled a okolí se na ně dívalo skrz prsty nebo je dokonce přímo vytlačovalo na okraj společnosti.
Mohlo by vás zajímat
Trvale zde pobývalo zhruba 30 až 50 osob. Do tohoto počtu patřili jak pacienti, tak personál. Dvě třetiny pacientů tvořili muži, zbytek ženy a děti. Většinou se jednalo o muslimy, přicházeli sem však také křesťané různých církví a někdy i Židé. Pobyt zde byl dobrovolný a zařízení bylo otevřeno návštěvám zvenčí, stejně tak pacienti se mohli pohybovat mimo areál. Lékař sem přicházel jednou týdně.
Navzdory skutečnosti, že personál tvořili sestry a bratři křesťanského společenství, kteří dobrovolně přicházeli z Německa, jen minimum z pacientů během svého pobytu konvertovalo ke křesťanství. Naopak důležitá zde byla vzájemná pomoc a respekt, což platilo i pro pacienty. Nejen proto, že pocházeli z rozdílného náboženského a kulturního prostředí, ale také pro to, že některé z nich nemoc paralyzovala, znemožňovala jim pohyb a u jiných vedla k oslepnutí.
Cílem azylu bylo vytvořit co nejvíce domácí prostředí. I proto zařízení nebylo zavřené vnějšímu světu, naopak. Stejně tak součástí terapie nemocných bylo podílet se podle svých možností na provozu zařízení, třeba při pěstování ovoce a zeleniny nebo chovu domácích zvířat. Snahu o domácí atmosféru dokládá i to, že pokud některá ze sester slavila narozeniny, oslavovala je i s pacienty. V roce 1896 se podařilo díky darům zajistit několikadenní výlet pacientů a personálu do Jaffy (dnes součást Tel Avivu). Následně se konaly další výlety k Mrtvému moři či do Hebronu.
Od církevní ke státní instituci
Provoz azylu ovlivnily i historické události. Během první světové války, kdy Osmanská říše stála na straně Německa a Rakouska-Uherska, musela být uzavřena farma a celý Jeruzalém měl problém s nedostatkem jídla. Zodpovědnost za vedení leprosária se přenesla z německé na britskou pobočku Moravských bratří a po dobití Jeruzaléma Brity a vzniku Britského mandátu místně pak zodpovídal zdejší sbor luteránské církve. Postupně začal narůstat počet židovských pacientů, a tak rabbi Aryeh Levin zajistil dodávky košer jídla.
Během druhé světové války se německé sestry pečující o nemocné ocitly v pozici nepřátelského subjektu. Na rozdíl ale od jiných německých občanů nebyly deportovány z Jeruzaléma, platil však pro ně zákaz vycházení. Pro zařízení toto období znamenalo finanční problémy i obtíže s udržením provozu, protože klesl počet personálu. Muselo tak spoléhat na dobrovolníky, aby vůbec dokázalo fungovat.
Válka o nezávislost v roce 1948 znamenala poškození zařízení, protože bylo zasaženo střelbou. Církevní správa dala sestrám na výběr, zda odejdou do bezpečí nebo zůstanou se svými pacienty. Rozhodly se zůstat. Pouze před vstup do areálu vyvěsily znak červeného kříže, aby zabránily dalším útokům. O dva roky později, vzhledem k dlouhodobé finanční nejistotě, ale také rozvoji lepších léčebných metod a narůstajícímu počtu židovských pacientů, se Moravští bratři rozhodli zařízení prodat Židovskému národnímu fondu, a fakticky tak předat jeho provoz izraelskému ministerstvu zdravotnictví.
Místo se přejmenovává na Hansenovu vládní nemocnici podle norského mikrobiologa Gerharda Armauera Hansena, který v roce 1869 objevil původce lepry, bakterii Mycobacterium leprae. Německé sestry nahradil izraelský zdravotnický personál. Změna jména měla praktický i symbolický význam: „Jen bych Vás chtěl informovat o tom, že jsme před dvaceti lety změnili název naší nemocnice z Nemocnice pro léčbu lepry na Hansenovu nemocnici. Stalo se tak v souladu s cílem odstranit diskriminační označení, které bylo spojeno s našimi pacienty,“ psal v roce 1968 profesor dermatologie Felix Sagner, který mezi lety 1948 až 1978 zařízení vedl, jednomu ze svých zahraničních kolegů. Jako specializované zařízení pro léčbu lepry pak místo sloužilo až do roku 2000, kdy bylo uzavřeno. Od roku 2009 slouží dům a přilehlé zahrady jako kulturní centrum a muzeum.
Od oleje z chaulmoogrových oříšků k multi-antibiotické terapii
K prvním moderním pokusům o léčbu lepry patří od začátku 20. století podkožní aplikace oleje z chaulmoogrových oříšků, jehož účinnost však byla přinejmenším sporná. Navíc tato terapie byla pro pacienty velmi bolestivá. Od roku 1941 se začal používat lék Promin (sodium glucosulfone), který sice již byl účinný, avšak vyžadoval podávání velkých dávek anestetik. Současně už byl v té době vyvíjen další lék, antibiotikum Dapson (diaminodifenylsulfon). To představovalo první cílenou léčbou proti lepře. Nicméně jeho použití komplikovala nutnost dlouhodobého, běžně mnohaletého nebo dokonce celoživotního užívání a také následná rezistence bakterie vůči tomuto antibiotiku.
Postupně s objevem dalších antibiotik, konkrétně rifampicinu a klofaziminu, se od 60. let začala terapie lepry měnit. Začaly se zavádět léčebné režimy kombinující všechna tři zmiňovaná antibiotika. V roce 1981 Světová zdravotnická organizace doporučila kombinovanou antibiotickou terapii, která se v současnosti skládá právě z diaminodifenylsulfonu, rifampicinu a klofaziminu, Ta se užívá 6 až 12 měsíců podle formy nemoci. Takto je možné patogen zabít a pacienta zcela vyléčit.
Od roku 1995 je díky WHO dostupná tato léčba pro všechny nemocné celosvětově zdarma. Za posledních let se takto léčilo více než 16 milionů osob. Postupně také dochází k poklesu případů. V některých státech, k nimž patří i Izrael, se jedná o maximálně jednotky případů ročně. Dlouhodobým cílem WHO je lepru zcela vymýtit a také zcela odstranit stigma s ní spojené. Globální cílem do roku 2030 je pomocí řady kroků, včetně vhodné prevence, destigmatizace, trasování a včasné léčby nakažených, dosáhnout toho, že ve 120 zemích světa již nebudou žádné případy lepry, celkový počet nových případů poklesne o 70 procent a o 90 procent klesne počet nemocných v dětském věku.
Fotogalerie
Ludmila Hamplová
Foto: Ludmila Hamplová, Hansen House (historické fotografie)