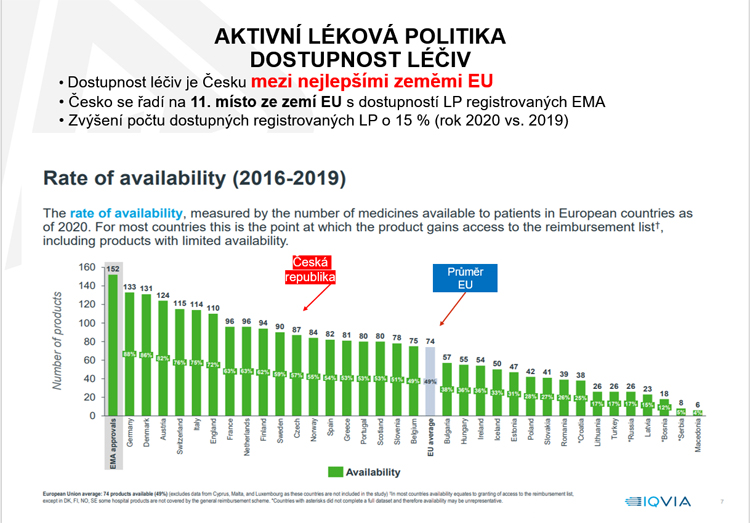
Ani jsme si v náporu, jaký představuje pro celou společnost pandemie covidu-19, nevšimli, jak se proměnilo za poslední roky české zdravotnictví. Kdyby ovšem bylo více mediálního klidu, možná bychom zaregistrovali, že si Česko polepšilo o jedenáct míst v žebříčku zemí Evropy s nejlepší dostupností moderní léčby. O stavu a perspektivách úhradové politiky jsme hovořili s Davidem Šmehlíkem, expertem na zdravotní pojištění, bývalým poradcem ministra zdravotnictví a posléze až donedávna náměstkem ředitele VZP pro zdravotní péči. „Zdravotnictví už nechápeme jako produkci technických konstant bez vazby na medicínskou potřebu,“ říká Šmehlík s tím, že hlavním posláním zdravotních pojišťoven je – při zachování finanční stability – zajištění dostupnosti a kvality péče podle skutečných potřeb pacientů.
Máte za sebou zkušenost ve vrcholové manažerské pozici českého zdravotnictví, co považujete za důležité pro prosazení změn v jinak rigidním systému?
Ukázalo se, že změna je možná, ať už se týká úhradové politiky, tvorby sítě poskytovatelů, organizace péče, respektování odborných medicínských doporučení, lékové politiky a řady dalších věcí. Podařilo se změnit obsah debaty, akcentovat nové cíle a priority, jako jsou dostupnost a kvalita zdravotní péče, stabilita a udržitelnost systému. Reagovali jsme na situaci, kdy se zdravotnictví potýkalo s nedostupností péče, problematickým financováním, velkou variabilitou přístupu k péči, defragmentací a neochotou něco měnit. Zdravotnictví bylo řízeno tak říkajíc korunou a řešilo se především provozní financování a platy. Podařilo se, že účastníci systému spolu začali otevřeně komunikovat a spolupracovat na uvedení nového přístupu, vize a strategie do života.
K jaké změně tedy došlo v posledních letech?
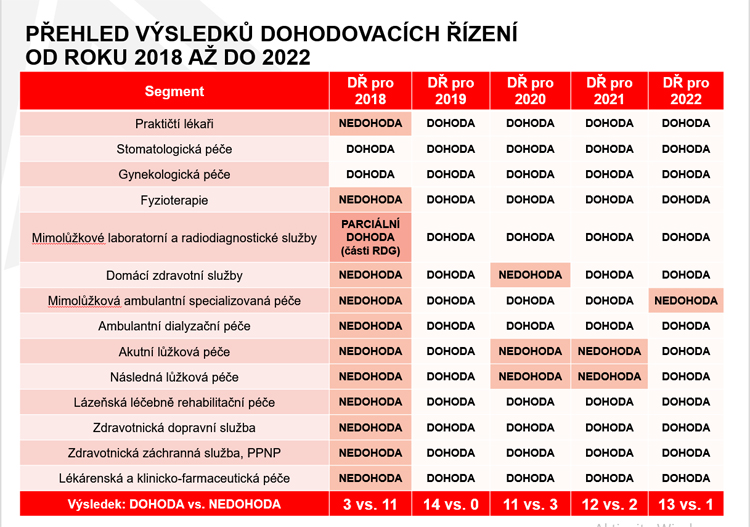
Zdravotní pojišťovny začaly být aktivnější a začaly naplňovat roli, kterou v systému zdravotnictví mají. Tedy nejenom hradit zdravotní služby a financovat síť poskytovatelů, ale skutečně zajišťovat zdravotní péči pro své pojištěnce ve správném rozsahu, dostupnosti, objemu a kvalitě, od péče praktického lékaře, stomatologa, lůžkovou péči, urgentní medicínu až po specializovanou péči v centrech onkologických, revmatologických. Začali jsme při tom daleko více spolupracovat s partnery, tedy s poskytovateli zdravotních služeb a odbornými společnostmi tak, aby péče byla poskytována podle odborných doporučení. Podařilo se obnovit dohodovací řízení a čtyři roky po sobě najít konsenzus mezi zdravotními pojišťovnami a skupinami poskytovatelů zdravotních služeb.
Dalo by se říct, že tu proběhla jakási tichá reforma zdravotnictví, popoháněná zdravotními pojišťovnami?
Obnovené dohodovací řízení je klíčovým motorem dynamiky změn
Proběhla reforma či možná lépe řečeno modernizace péče. Zdravotnictví už nechápeme jako produkci technických konstant bez vazby na medicínskou potřebu a realitu klinické praxe poskytování zdravotních služeb. Tedy že už neříkáme poskytovatelům: Tady máte balík peněz podle úhradového vzorce a víc po nás nechtějte. Vycházíme z rámce, kterým je udržitelnost a stabilita, příjmová a výdajová strana, ale zdravotní pojišťovny začaly být aktivnější v takovém financování sítě smluvních poskytovatelů, které skutečně zajišťuje dostupnost a zlepšuje kvalitu zdravotní péče.
Obnovené dohodovací řízení je klíčovým motorem dynamiky změn. Díky tomu, že jsme se dokázali společně v tomto rámci čtyři roky po sobě dohodnout, jsme vytvořili prostor pro rozvoj a navýšení úhrad u všech skupin poskytovatelů zdravotních služeb. Začali jsme investovat do péče, vytvářet cílené úhradové mechanismy, disease managment programy, bonifikační programy organizace a kvality péče zaměřené na péči u pacientů s chronickými onemocněními, včasný záchyt onemocnění nebo programy zaměřené na podporu prevence a zvyšování dostupnosti péče a kapacit u praktických lékařů a stomatologů. Monitoring a tvorba sítě poskytovatelů zdravotních služeb jsou realizovány na základě datových analýz podle potřeby dostupnosti a kapacit ve spádovém území. Aktivní léková politika zdravotních pojišťoven umožnila managment výdajů na moderní léky, navýšila rozpočty specializovaných center a změnila naprosto zásadním způsobem dostupnost inovativních léčivých přípravků pro pacienty ve specializovaných centrech a posunula nás na úroveň nejvyspělejších zemí v Evropě.
Můžete uvést konkrétní příklady zlepšení, která už pocítili pacienti?
Zlepšila se dostupnost péče, například praktických lékařů či stomatologů. Prodloužily se ordinační hodiny, přijímáno je více pacientů, vytvořili jsme agregované platby u ambulantních gynekologů na základě medicínských kritérií i programy pro nemocnice v oblastech s omezenou dostupností.
Mohlo by vás zajímat
V programu VZP plus stomatologie je 70 procent stomatologů, což vedlo k tomu, že se po dvaceti letech, kdy každoročně klesaly počty pacientů registrovaných u stomatologů, otočil trend a 200 tisíc pojištěnců jsme zajistili registraci a poskytování hrazené stomatologické péče u poskytovatelů zapojených v programu VZP PLUS stomatologie. Ukazuje to, že je velmi efektivní se vydat cestou nejenom základního úhradového rámce, ale doplňovat ho cílenými úhradovými mechanismy a bonifikačními programy zdravotní péče, tedy cestou pozitivní motivace, kdy bonifikujeme poskytovatele za indikátory kvality za péči podle odborných doporučení, kterou pro své pojištěnce chceme. V porovnání se standardními úhradovými mechanismy investujeme do těch cílených ještě pořád málo.
V Polsku se čeká na artroskopickou operaci 3 až 4 roky, na totální endoprotézu 6 až 7 let
Označil jste jako klíčový bod obnovení dohodovacího řízení. Jak důležitý byl postoj ministra zdravotnictví Adama Vojtěcha, který tomu dal zelenou?
Ministr akceptoval aktivnější roli pojišťoven, obnovení dohodovacího řízení a deklaroval, že v případě, že se zástupci zdravotních pojišťoven a skupin poskytovatelů dohodnou na nastavení systému úhrad pro další rok, nebude do výsledku zasahovat a nikdo si u něj nic nevylobuje. To byl klíčový moment obnovy přirozeného nastavování úhrad v dohodovacím řízení. Ostatně tak to předpokládá i zákon, který říká, že úhrady pro následující rok se stanovují vždy v dohodovacím řízení mezi zástupci poskytovatelů a zdravotních pojišťoven. A pouze, pokud se zástupci skupin poskytovatelů a zdravotních pojišťoven nedohodnou, je vydávána úhradová vyhláška.
Takže normální a zákonem předjímaný postup je, že se na nastavení úhrad a regulací pro další rok dohodnou zdravotní pojišťovny s jednotlivými skupinami poskytovatelů. To je dobrý a funkční postup, protože je postaven na systému protivah. Poskytovatelé logicky říkají: my chceme poskytovat péči za těchto podmínek, za takovouto cenu a úhradu. Pojišťovny zase říkají: my vám nabízíme za tento objem péče pro naše pojištěnce v této kvalitě, struktuře a rozsahu tento objem peněz. A když se tito partneři dohodnou, nepochybně dosáhnou lepší výsledku. Dohoda účastníků je daleko stabilnější a obsahově hodnotnější než rozhodnutí někoho třetího.
Platforma dohodovacích řízení prokázala, že naši partneři začali více vnímat vazbu na příjmovou a výdajovou stránku zdravotnictví i objem poskytované péče. Nežijeme naštěstí v systému národní zdravotní služby, která je spojena s daleko horší dostupností a kvalitou zdravotní péče. V Polsku se čeká na artroskopickou operaci tři až čtyři roky, na totální endoprotézu šest až sedm let! U nás jsou čekací lhůty, až na výjimky, na úrovni týdnů. Pojišťovnický systém zkrátka funguje daleko lépe a efektivněji.
Proč by měla dohodovací řízení respektovat i nová vláda?
Dohodovací řízení prokázalo, že zástupci pojišťoven a jednotlivých segmentů zdravotní péče jsou schopni spolupracovat a dohodnout se na racionálním nastavení úhradových mechanismů, a to jak v dobách lepších, tak v dobách, kdy jsme se potýkali s covidovou krizí a obrovským propadem příjmové strany veřejného zdravotního pojištění. Nerozpustily se rezervy, které byly určeny na krytí propadu příjmu v dobách horších, a přitom byl zajištěn trvalý růst příjmů. Dostali jsme daleko lepší obsah úhradových mechanismů, které šly skutečně za péčí, za pacientem a zlepšením dostupnosti a kvality, jak už jsem uvedl před chvílí.
To, že už jsme byli dva roky na platformě dohodovacího řízení a pojišťovny vytvořily rezervy, přispělo, spolu s mimořádným stabilizačním krokem vlády, která navýšila platby za statní pojištěnce, ke zvládnutí financování covidové krize.
Jak konkrétně?
Loni se díky devastujícímu dopadu covidu propadly příjmy veřejného zdravotního pojištění o zhruba 50 miliard korun. Na platformě dohodovacího řízení se dokázali zástupci segmentů spojit a hledat pozitivní východisko. Analýza vývoje příjmů a výdajů zdravotních pojišťoven přispěla k rozhodnutí vlády mimořádně navýšit platby za státní pojištěnce o 500, respektive o 700 korun. Do systému tak přišlo během necelých dvou let navíc dalších 73 miliard korun, což zásadním způsobem podpořilo a stabilizovalo zdravotní pojištění, ale hlavně umožnilo zachovat stejný rozsah, kvalitu a dostupnost zdravotní péče. Zabránilo se tak riziku omezování péče z důvodu nedostatku zdrojů. Letos se podařilo dohodnout navýšení o dalších 200 korun za státního pojištěnce, což je nárůst o dalších 18 miliard korun.
Celkem se tak podařilo tuto platbu za státní pojištěnce a příjem pojistného za pracovně neaktivní navýšit téměř dvojnásobně. A tyto prostředky, čili o 90 miliard korun navýšený příjem, už v systému veřejného zdravotního pojištění zůstanou, i kdyby pandemie covid-19 skončila.
o 90 miliard korun navýšený příjem už v systému veřejného zdravotního pojištění zůstane, i kdyby covid-19 skončil
Co říkáte na námitku, že dohodovací řízení je platforma, kde se dohodnou poskytovatelé a pojišťovny, čili ti, kteří systém potřebují a žijí z něj, ale ten nejdůležitější hráč, čili pacient, zůstává mimo?
Přesný opak je pravdou. Takhle přeci byly konstruovány úhradové vyhlášky prostřednictvím technických konstant produkce. Poskytovatel dostal určitý objem peněz a s tím musel vyjít. A bylo úplně jedno, kolik léčil pacientů. V tzv. risk koridoru se definovalo, že můžete v dalším roce poskytovat méně péče za více peněz a léčit méně pacientů. Zdravotní pojišťovny ale reprezentují zájmy pojištěnců. To je jejich role v systému zdravotní péče. Vyvažují často protichůdné zájmy. Musí zajistit pro všechny své pojištěnce přístup k péči na nejlepší možné úrovni, v dostatečném rozsahu, v dostatečné kvalitě, a pokud možno v co nejlepší dostupnosti To jsme do úhradových mechanismů v rámci dohodovacího řízení dokázali dostat.
Mohu poskytnout mnoho příkladů z různých segmentů. Například se díky vytvoření kombinovaného úhradového modelu pro urgentní příjmy okamžitě zlepšila dostupnost urgentní medicíny. Najednou nemáme problém s tím, že by záchranná služba objížděla nemocnice a pacienta by nikdo nechtěl přijmout. Příklady z ambulantní péče o motivaci přijímat do péče nové pacienty, lepší ohodnocení péče s vyšší časovou náročností a mnoho dalších úhradových mechanismů vytvořených jsem už zmínil. A vzpomenu ještě lékovou politiku. Místo budgetů pro specializovaná centra, které byly nastavovány na základě referenčního období, jsme začali navyšovat rozpočty podle skutečné medicínské potřeby a počtu léčených pacientů.
Kde tedy vidíte roli úhradové vyhlášky?
Úhradová vyhláška má být minimálním úhradovým rámcem. Měla by být pojistkou pro poskytovatele, pojišťovny a pacienta, že zdravotní péče bude poskytována, i když se pojišťovny a poskytovatelé nedohodnou. V dohodovacím řízení vzniká základní úhradový rámec. Nad tím jsou cílené úhradové mechanismy, ty potřebujeme na motivační bonifikaci, například pro lepší péči o chroniky, nebo zvýšení dostupnosti péče pro složitější poskytování péče v odlehlých oblastech s omezenou dostupností v nemocnicích.
Pokud se poskytovatelé a pojišťovny na nastavení úhrad pro příští rok dohodnou, není racionální důvod zasahovat. Rolí ministerstva je definovat zdravotní politiku, strategii, vytvářet legislativní prostředí a kontrolovat dodržování pravidel a dostupnost. Tvorbu úhradových mechanismů v dohodovacím řízení zákon svěřuje pojišťovnám a poskytovatelům.
K zásahům, které jdou nad rámec hotových dohod, ale dochází, ostatně viděli jsme to docela nedávno…
Je s otazníkem, zda byly ve prospěch stability systému, dostupnosti a kvality zdravotních služeb pro pacienty, nebo ve prospěch kompenzací úplně jiných oblastí. Podstatný by měl být veřejný zájem a ten je přece popsán v zákoně – zajištění kvality a dostupnosti zdravotní péče, fungování systému zdravotnictví a jeho stability v rámci finančních možností systému veřejného zdravotního pojištění.
Pojišťovny musejí být konzervativní, protože zodpovídají za stabilitu financování systému a jeho udržitelnost. Nesmí dopustit destabilizaci a dobře hradit zdravotní péči ne pouze jeden aktuální rok, ale kontinuálně a dlouhodobě. Poskytovatelé samozřejmě chtějí co nejlepší ohodnocení za špičkovou medicínu, kterou dělají. Systém se takto přirozeně vyvažuje. Úhradová vyhláška má být minimální záchrannou sítí pro poskytovatele a stabilizačním prvkem, pokud k dohodě účastníků nedojde. Neměla by substituovat dohodovací řízení, neměla by posouvat celkový rámec úhrad, měnit obsah úhradových mechanismů či poměry mezi jednotlivými segmenty poskytovatelů. Navíc to dříve vedlo k pasivitě pojišťoven a demotivaci poskytovatelů, kteří nemají důvod poskytovat péči většímu počtu pacientů nebo správným způsobem, protože za to nedostanou vyšší úhrady.
Bylo by dohodovací řízení životaschopné i v letech nějaké větší ekonomické krize, kdyby nebylo ve zdravotnictví dost peněz? Nebo je to sektor odsouzený k trvalému růstu?
Výdajová strany skutečně roste nepřetržitě. Zdravotnictví se nechová cyklicky a z tohoto důvodu zdravotní pojišťovny i všichni účastníci vědí, že musí vytvářet v rámci udržitelnosti systému dostatečné zdroje, respektive finanční rezervu. Pak je možné každý rok navyšovat úhrady a reflektovat zvýšenou spotřebu péče, která roste vlivem stárnutí populace, zvyšování počtu chronických pacientů, ale i vývojem medicíny a růstem nákladů. Naproti tomu příjmová strana se chová cyklicky a podléhá výkyvům ekonomiky.
Zdravotní pojišťovny se věnují dlouhodobé predikci a usilují o to, aby byl systém udržitelný, stabilní a nedostával se do deficitu. Je to mimochodem další dobrý argument pro zachování pojišťovenského systému, který u nás přes různé menší i větší krize přežil posledních třicet let bez toho, aniž by se do nějakého zásadního deficitu dostal. Náš pluralitní systém veřejného zdravotního pojištění je velmi stabilní a funkční a prokázal, že dokáže dobře zajišťovat jak financování sítě poskytovatelů, tak přístup k zdravotní péči a dostupné a kvalitní zdravotní služby pro pojištěnce. Samozřejmě je potřebné ho průběžně kultivovat.
platba za státní pojištěnce by Měla být automatická a navázána na průměrnou mzdu
Pomůže této stabilitě pravidelná valorizace plateb za státní pojištěnce?
Já této platbě pořád říkám pojistné. I když nemá rizikové složky pojistného, pořád to je pojistné, v tomto případě za ekonomicky neaktivní občany. Během covidové krize došlo k masivnímu navýšení plateb, což bylo velmi správné rozhodnutí, které ukazuje, že je zdravotnictví prioritou a že bez zdravé populace a investic do zdravotní péče nemůže fungovat ani zbytek společnosti. Pravidelná valorizace této platby je v programovém prohlášení nové vlády. Měla by být chápána jako proticyklický stabilizační prvek, měla by být navázána ne na minimální, ale na průměrnou mzdu a měla by být automatická, aby nepodléhala politickým tlakům. Kdyby byla navázána na minimální mzdu, tak by vládě stačilo jednoduše minimální mzdu nenavyšovat a k žádné valorizaci by nedošlo, i kdyby ji zákon předjímal.
Když se podíváte na rozdělení segmentů, které se účastní dohodovacího řízení, zasloužilo by si nějakou změnu, třeba ještě dále rozdělit segment ambulantních specialistů?
Segment ambulantních specialistů je velmi stratifikovaný, zahrnuje široké spektrum oborů s často velmi rozdílnými potřebami a zájmy. Umím si představit, že by si tento segment určité rozdělení zasloužil. Pokud by ten návrh přišel a přijaly by ho ostatní segmenty, tak je realizovatelný. Jinak se ale dohodovací řízení ukázalo jako systém, který dobře a velmi produktivně reprezentuje zájmy jednotlivých skupin poskytovatelů – od primární péče až po nemocnice. Na konci při závěrečném jednání musí schválit uzavřené dohody všechny segmenty. Dohodovací řízení je tak i vnitřně nastaveno k efektivitě a proti nerovnováze. Pokud bychom udělali nějakou nepřiměřenou dohodu s určitým segmentem, ostatní segmenty to mohou odmítnout.
Mohl by se třeba ze segmentu ambulantních specialistů oddělit segment jednodenní péče?
Oblast jednodenní péče je nyní součástí segmentu ambulantní specializované péče a zřejmě by si zasloužila vlastní segment, protože je na pomezí hospitalizační a ambulantní péče, respektive je to ambulantní péče spojená s krátkou jedno- nebo dvoudenní hospitalizací. Nesplňuje ale kritéria dlouhodobé hospitalizace. O tom, zda bychom už v příštím dohodovacím řízení mohli pracovat se segmentem jednodenní péče, se nyní již vede debata. Pokud by se v souladu s jednacím řádem dohodovacího řízení účastníci dohodli, možné to je.
Vybudování důvěry a respektu bylo klíčovým bodem efektivní spolupráce zdravotních pojišťoven a poskytovatelů
Tvořily se úhrady prostřednictvím dohodovacího řízení transparentně?
Samotný průběh dohodovacího řízení je ve svém principu založen na transparentnosti a otevřenosti. Jednání zástupců jednotlivých skupin poskytovatelů a zdravotních pojišťoven probíhají osobně, podle schváleného programu a jednacího řádu. Návrhy zdravotních pojišťoven i zástupců segmentu jsou zveřejňovány, o průběhu jednání a uzavřených dohodách jsou zpracovány písemné protokoly, které jsou také veřejně přístupné.
Vybudování důvěry a respektu bylo klíčovým bodem efektivní spolupráce zdravotních pojišťoven a poskytovatelů. Pojišťovny transparentně představují, jaký je k dispozici objem finančních prostředků. Analytická komise vypracovala podrobnější zprávu a zástupcům segmentů poskytla predikce dalšího vývoje předem k připomínkování. Vycházelo se přitom ze základní teze obnoveného dohodovacího řízení, že každý segment by měl mít prostor pro růst a rozvoj. Korektně se musejí odečíst mandatorní výdaje, které směřují na centrovou péči, na léčbu chronických nemocí, a poté se takto očištěné prostředky použijí na navýšení financování jednotlivých segmentů.
V ten okamžik přichází pojišťovny na jedné straně s nějakou nabídkou a segmenty na straně druhé se svými návrhy. Jednají pak spolu osobně naprosto otevřeně, v době covidu přes Webex, ale jinak u jednoho stolu. Pořizují se zápisy, které si mohou všichni přečíst, k jaké se dospělo dohodě a za jakých podmínek, i proč se případně k dohodě nepodařilo dospět. Jedná se přímo, nerozhoduje nikdo shora nebo někdo, kdo k jednání nemá pověření. Na konci vzniká závěrečná zpráva. O celém průběhu dohodovacího řízení jsme otevřeně komunikovali s médii.
Jak probíhají jednání o cílených úhradových mechanismech?
Cílové úhradové mechanismy na úrovni disease management programů a programu organizace péče tvoříme vždy stejně, a to ve spolupráci s příslušnou odbornou společností a sdružením lékařů, kteří tuto péči nejčastěji poskytují. Například VZP plus diabetes jsme tvořili se zástupci diabetologické společnosti za účasti Společnosti všeobecného lékařství, Sdružení praktických lékařů a Sdružení ambulantních specialistů. Definovali jsme cíl – zajistit lepší kompenzaci pacientů a standardizaci poskytování zdravotních služeb. Vydefinovali jsme základní bonifikační mechanismus podle odborných doporučení, který verifikovala odborná společnost. Pak jsme provedli úhradovou kalkulaci a bonifikaci nabídli poskytovatelům.
Na úrovni aktivní lékové politiky jsme vždy vyjednávali se zástupci odborné společnosti, ať už je to onkologická, revmatologická, pro cystickou fibrózu nebo pro roztroušenou sklerózu a dalšími, kteří definovali medicínskou potřebu. Potom jsme se zástupci držitelů rozhodnutí o registraci vyjednávali o úhradových cenových podmínkách. Pravidelně se monitoruje a vyhodnocuje dostupnost péče, kapacitní síť. VZP má data, na nichž je vidět, kde je dostupnost výborná a kde horší. Používá dynamický model, ve kterém vyhodnocuje jednotlivá území s tím, že chce mít všude stejnou dostupnost. Vždy jsme se drželi odborných doporučení a dbali na jednoznačnost a přezkoumatelnosti kritérií, které jsme používali.
Specificky je třeba postupovat při zajištění přístupu pacientů k moderní inovativní léčbě, to znamená k léčivým přípravkům, které ještě nejsou hrazeny z veřejného zdravotního pojištění.
Pro nehrazené léčebné přípravky jsme vytvořili strukturovaný postup, který stojí na odborných doporučeních, jasné metodice, obsahu a procesu. Rozhodli jsme se být aktivní, aby naši pacienti dostali správnou péči a abychom odstranili variabilitu v rozhodování a zvýšili právní jistotu všech aktérů. Založili jsme pracovní komisi, která má svůj jednací řád, postupy a metodiku, která je i zveřejněna na webu, z jednání jsou pořizovány zápisy.
Pokud se jedná o konkrétním léčivém přípravku, je přítomen zástupce odborné společnosti. Buď osloví pojišťovnu, nebo pojišťovna osloví jeho, tam, kde cítí medicínskou potřebu a absentuje dostupnost. Na základě expertního stanoviska odborné společnosti vzniká společné stanovisko se zdravotní pojišťovnou. Experti odhadují počty pacientů a musím říct, že tyto odhady jsou většinou velmi přesné. Neměli jsme situaci, že by jich nakonec bylo desetkrát nebo dvacetkrát tolik. Ani opačným směrem. Postupuje se vždy dle zásad evidence base medicine. Díky vyjednávání a uzavření dohod s výrobci se nám pak daří dosáhnout velmi významných slev na úrovni desítek procent. Díky tomu se daří zajistit přístup k inovativní léčbě pacientů s onkologickými a hematoonkologickými onemocněními, cystickou fibrózou, SMA apod.
Čili taktika pojišťoven by i do budoucna měla být taková, že budou tlačit u dodavatelů nejmodernějších léků na lepší ceny a tím vlastně vytvářet prostor pro to, aby se léčilo stále více pacientů?
Je to win-win koncept postavený na otevřené komunikaci, spolupráci a partnerství. Průnikem našich zájmů je zajištění dostupnosti léčby moderním přípravkem pro pacienta. Uzavřeme dohodu o podmínkách vstupu a úhrady inovativního přípravku. Dokážeme uspokojit potřebu pacienta, který dostane léčbu, jež zásadním způsobem zlepšuje jeho prognózu a jeho život. Spokojená je odborná společnost, protože tato léčba odpovídá vývoji medicíny a odborným doporučením. Spokojený je i indikující lékař, protože může skutečně účinně pomoci svému pacientovi a samozřejmě je spokojen i poskytovatel, protože je mu drahá léčba zafinancována. Dodavatel získá rychlejší vstup, úhradu a jasnou alokaci prostředků. Spokojená je i pojišťovna, protože za výhodných podmínek efektivně řídí výdaje na moderní léky, za nižší objem prostředků zajistí účinnou léčbu pro více svých pojištěnců. Pro každého je tam něco, všichni uspokojí svoje potřeby tím nejlepším způsobem.
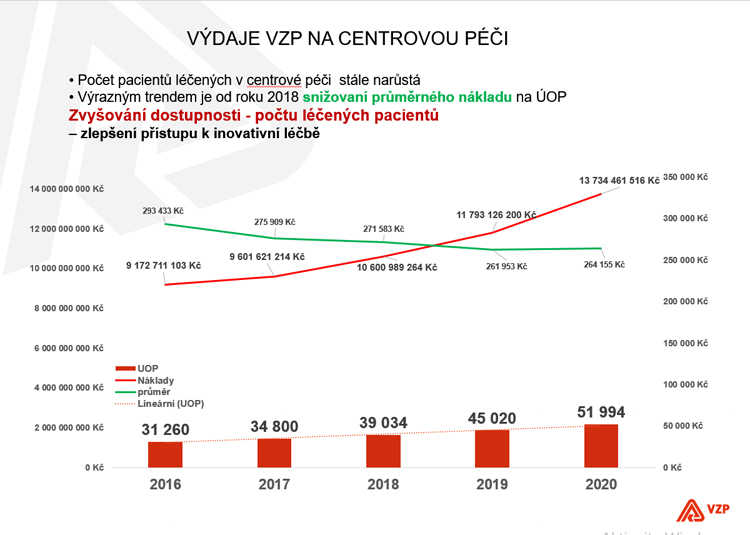
Průměrně jsme díky realizovaným úsporám navýšili rozpočty specializovaných center o další dvě miliardy korun
Medicínskou potřebu definujeme spolu s odbornou společností. S výrobcem respektive dodavatelem se snažíme vyjednat na úrovni risk sharingové smlouvy ty nejvýhodnější podmínky – slevy, zpětné platby, alokaci budgetu a další podmínky hrazení přípravku. Úspory získané na základě těchto smluv o limitaci rizik investujeme znovu do péče ve specializovaných centrech, a tím ještě zvyšujeme dynamiku počtu léčených pacientů a přístupu pacientů k léčbě.
V jakém řádu se pohybují takto získané úspory?
Průměrně jsme díky realizovaným úsporám navýšili rozpočty specializovaných center o další dvě miliardy korun, kromě třech miliard, o které se jim rozpočty na léčbu navyšovaly ročně. Investice do moderní léčby směřují i do rozšiřování sítě center a zvyšováním jejich kapacit. Nechceme se vracet do minulosti, kdy pacienti čekali na léčbu na čekacích listinách a kdy často na začátku nebo na konci roku neměli u některých indikací vůbec přístup k péči. Pořádaly se tiskové konference a nemocnice říkaly, že spotřebovaly rozpočet už třeba v říjnu. Pacienti podávali soudní žaloby.
Dokázali jsme ten trend otočit. Počty léčených pacientů nyní rostou rychleji než výdaje na centrovou péči a současně klesají průměrné náklady na jednoho léčeného pacienta. Výsledky jsou významné i v mezinárodním srovnání. V nezávislé mezinárodní studii IQVIA WAIT REPORT se Česká republika posunula díky aktivní lékové politice oproti roku 2017 o jedenáct míst dopředu mezi země s nejlepší dostupností moderní léčby v Evropě. Mezi severské země, dokonce před Norsko.
Bolavým místem je dostupnost primární péče. Vidíte tam také rezervy?
Role primární péče je klíčová a nezastupitelná. Péče zajišťovaná praktickými lékaři a praktickými lékaři pro děti, ambulantními gynekology a stomatology je základním pilířem v prevenci, organizaci péče, v průchodu pacienta systémem a také samozřejmě včasného záchytu a včasné léčby. Díky nasazení primární péče i ve složitých podmínkách pandemie covidu-19 nedošlo k přerušení poskytování péče u dětí, pacientů s chronickým onemocněním, preventivních prohlídek, péče o těhotné, ani stomatologická péče. Bez zapojení primární péče není možné zajistit a zvládnout očkování, testování, indikace monoklonálních protilátek pacientům s covidem apod.
Podíl primární péče na úhradách je přitom v Česku na nějakých deseti procentech celkových výdajů systému zdravotního pojištění. Při hrubém zaokrouhlení jsou výdaje na zdravotní péči u nás 400 miliard korun a z toho je podíl primární péče zhruba 40 miliard. V evropských severských zemích – Švédsko, Dánsko, kde má primární péče daleko významnější roli v oblasti prevence, péče o chroniky – tento podíl činí 30 procent celkových výdajů. Měli bychom tedy směřovat k navýšení prostředků investovaných do primární péče a využit lépe její potenciál.
Co mohou udělat pro posílení své role v systému sami lékaři primární péče?
Cestu posílení významu a role primární péče v systému poskytování zdravotní péče jsme již nastoupili, ale musíme pokračovat, určitě ještě není dokončena. Jde o lékaře prvního kontaktu, který je pacientům nejblíže. Je potřebné, aby se skutečně stali průvodcem pacienta systémem a bránili tomu, aby v něm bloudil. Nezastupitelná je role v prevenci, screeningu, včasném záchytu a včasné léčbě onemocnění, významnou roli musejí hrát i v péči o pacienty s chronickými onemocněními. Prostředky, které zdravotní pojišťovny investují do zdravotní péče, ušetří nejlépe tím, že zabrání plýtvání v podobě zdravotní péče, která nikdy neměla být poskytnuta, tedy péče, která byla spotřebována neúčelně a neefektivně. Ušetřené prostředky je pak možné investovat do lepšího ohodnocení všech oborů, výkonů, intervencí, případně do zvýšení dostupnosti a kvality péče.
Na úrovni primární péče jsme nastartovali nějakou změnu, která praktickým lékařům dává větší kompetence, akcentuje jejich význam a motivuje je k tomu, aby se chopili své nezastupitelné role. Samozřejmě, že změna si vyžádá čas, navíc ji brzdí nyní i covid. Našli jsme ale partnery, kteří se snaží změnu uvádět do života, kteří chtějí, aby měl praktický lékař pro dospělé, ale i pro děti, větší kompetence, aby se dále rozvolňovala preskripce, aby používal další přístroje, měl dostupné i výkony, které mu dosud nebylo umožněno provádět.
Podíl primární péče na úhradách je v Česku na deseti procentech celkových výdajů systému. Ve Švédsku či Dánsku činí 30 procent
Nedostupnost stomatologické péče je zřejmě asi nejcitlivější téma? Zubaři často nechtějí poskytovat péči na pojišťovnu.
Ale i tam došlo k obrovskému posunu. Změnili jsme přístup a společně se stomatologickou komorou jsme jako prioritu číslo jedna stanovili stabilizaci a zvýšení dostupnosti hrazené stomatologické péče pro pojištěnce. Změnili jsme úhradový model i smluvní politiku a začali dostupnost stomatologické péče aktivně řešit. A výsledky se již začínají dostavovat. Narůstají počty pacientů, kteří jsou registrováni a kterým je poskytována hrazená stomatologická péče tzv. na pojišťovnu. Rostou počty smluvních stomatologů, dokážeme nyní zajistit stomatologickou péči i v regionech kde byla situace velmi problematická.
Zároveň jsme se v rámci dohodovacího řízení pro rok 2022 dohodli na revoluční změně, která významně zlepší dostupnost stomatologické péče. Totiž na agregované platbě, kdy budou pojišťovny stomatologům od 1. ledna platit paušální platbu za to, že jsou připraveni poskytovat péči a za to, že poskytují prevenci a pravidelnou péči našim registrovaným pojištěncům. Očekávám, že dojde k radikálnímu zlepšení v poskytování stomatologické péče. V této cestě je potřebné pokračovat a investovat do ní energii, čas i prostředky.
Vidíme, že cílené úhradové mechanismy, které jsme začali používat, fungují. Proměňují poskytování zdravotní péče velmi pozitivním způsobem, začaly generovat výsledky, a to s poměrně malou investicí. Proto říkám, že musíme do těchto cílených úhradových mechanismů ještě více investovat, protože když jsou poskytovatelé pozitivně motivováni, poskytují péči podle odborných doporučení, lépe využíváme kapacity, dosahujeme lepších výsledků a efektivněji využijeme omezené prostředky veřejného zdravotního pojištění.
Tomáš Cikrt












