České nemocnice stojí před obrovskou výzvou. Na jednu stranu jim klesá obložnost lůžek i produkce, na stranu druhou se musí připravit na demografickou změnu v podobě stárnutí populace. Život jim přitom velmi komplikuje fakt, že právě péče o geriatrické pacienty bývá prachmizerně hrazená a nemocnicím se nevyplácí. A pokud se to nezmění, hrozí, že za 10 či 15 let bude scházet péče o tsunami seniorské populace. Problematice se věnovala konference NZIS Open Datová podpora dohodovacího řízení.
„Lůžkovou péči čekají největší rány, které přijdou. A laicky se mi zdá, že je na to ze všech segmentů nejhůře připravená. Mimo jiné proto, že má rozměr, který asi nenajdete v jiném segmentu péče. Když totiž jinde začne klesat produkce, musí se řešit dostupnost a je to průšvih. Třeba kdyby poklesly preventivní prohlídky u praktických lékařů. V akutní lůžkové péči ovšem dlouhodobě významně klesá produkce, a je to úspěch. Nastupuje jednodenní péče a řada oborů se inovačními technologiemi dostává téměř do ambulantního provozu,“ přibližuje ředitel Ústavu zdravotnických informací a statistiky (ÚZIS) Ladislav Dušek.
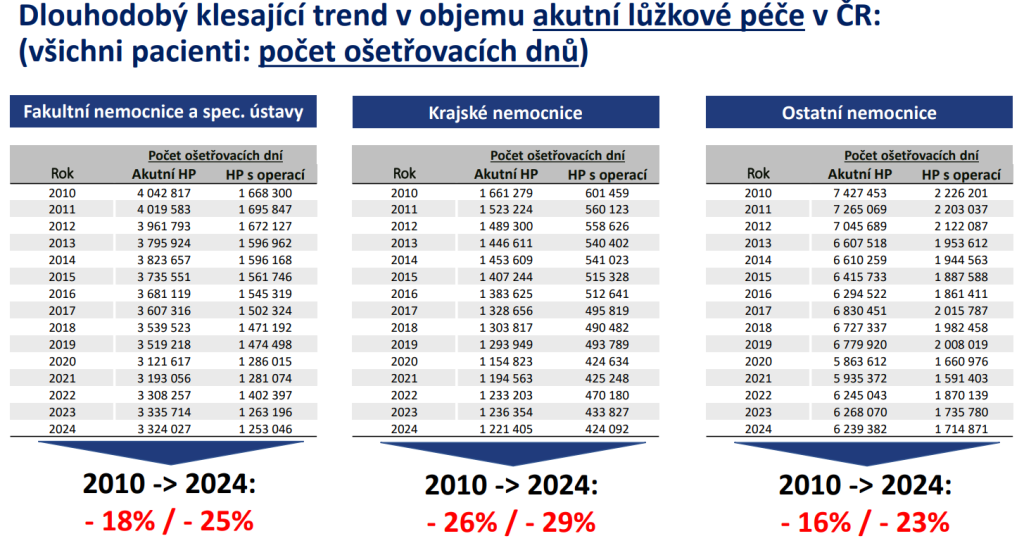
To s sebou ovšem nese nutnost péči restrukturalizovat, a to zejména směrem k následné a dlouhodobé péči. Právě její potřeba totiž vzhledem ke stárnutí populace dále výrazně poroste. Zdravotně-sociální péče se má podle predikcí v roce 2040 týkat 758 tisíc lidí, kteří spotřebují 251 milionů ošetřovacích dnů. Do té doby tak budeme potřebovat minimálně 9 500 následných a dlouhodobých lůžek navíc.
„Nesmí to ale probíhat tak, že někdo bude házet šipku proti mapě. Musí se udělat dobrá definice páteřní sítě nemocnic v jednotlivých regionech. V každém je totiž situace trochu jiná. Je tedy třeba restrukturalizovat tak, aby nebyla narušena dostupnost péče,“ podtrhává Dušek.
Každá pojišťovna platí jinak
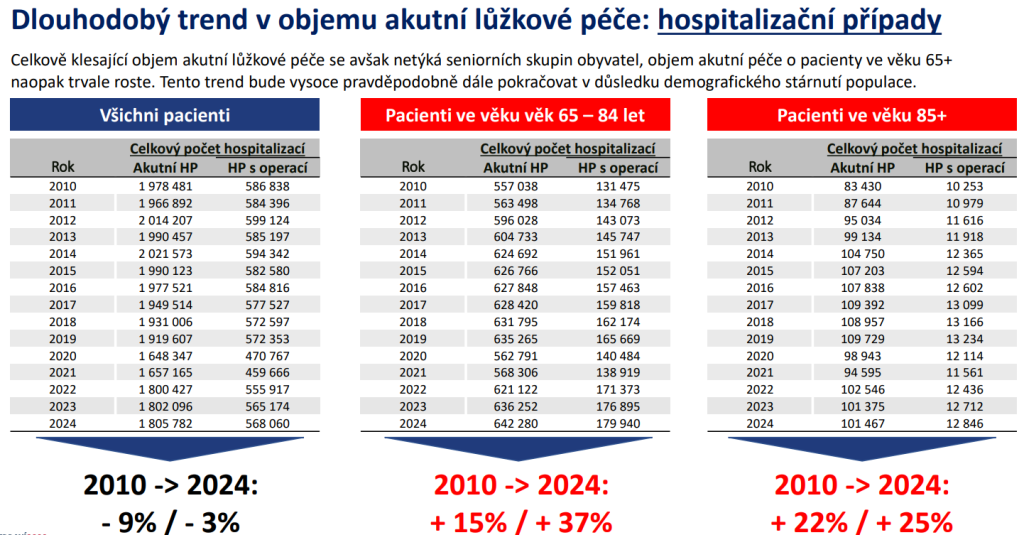
Zároveň platí, že i když produkce nemocnic klesá, v péči o seniory to neplatí. U nich naopak potřeba akutní lůžkové péče roste.
„V některých regionech je to důsledek neexistujícího komplementárního systému navazující péče. Nedávno jsem na kongresu slyšel čelního představitele české úrazové chirurgie, že mají ve fakultní nemocnici o mnoho delší hospitalizace po úrazech, protože nemají kam člověka přeložit. Dílem je to ale tlakem seniorní populace, která v určité fázi své nemocnosti bude potřebovat akutní péči. Výzvou tak je i posílení běžné internistické péče,“ poukazuje Dušek.
Mohlo by vás zajímat
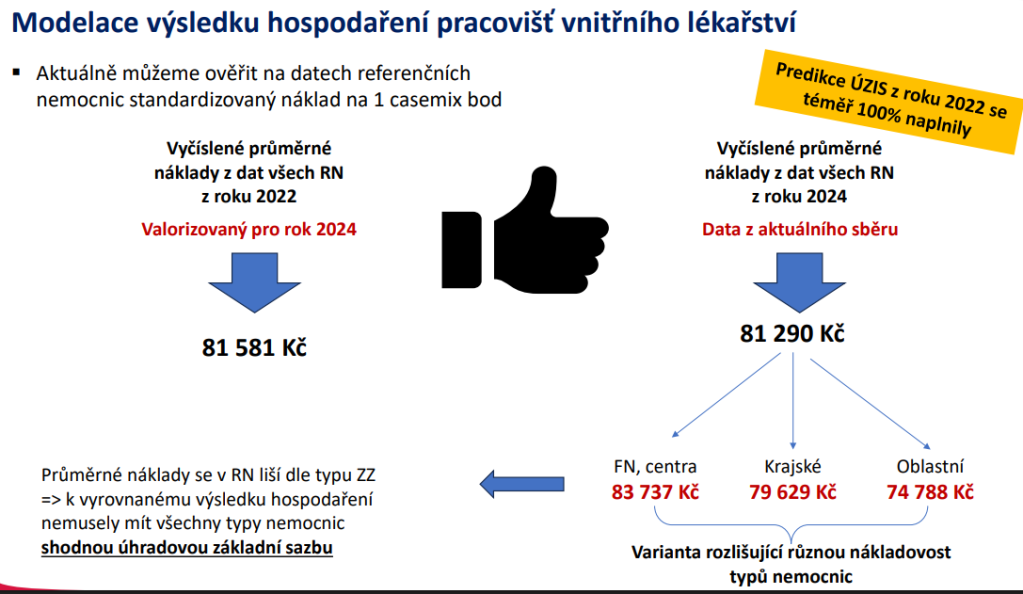
Jenže data sbíraná ÚZIS poukázala na háček právě v provozu interních lůžek v oblastních nemocnicích, která rozhodně budou v řadě regionů potřeba. Ústav totiž spočetl, že k vyrovnanému výsledku hospodaření by oblastní nemocnice měly mít úhradovou základní sazbu na úrovni 74 788 Kč. Reálné základní sazby určující výnosy jsou ale významně nižší, což generuje ztrátu. A základní sazby se navíc významně liší i mezi pojišťovnami, což přispívá k nerovnoměrné distribuci prostředků na stejnou péči.
Interny se dofinancovávají odjinud
Celkem podle ÚZIS oblastním nemocnicím schází 4,77 miliardy, z toho 1,6 miliardy jde právě za interními lůžky. „Z interen děláme lůžka, která nejen že nemocnicím nevydělávají, ale ještě jim prodělávají. Všichni se tak na ně dívají jako na něco, co je prodělečné a ošklivé. A víme, že některé svazové pojišťovny platí razantně méně, než je průměrný náklad na lůžko interního pacienta. Přitom na interně leží lidé nemocní, kteří jsou tam déle než třeba na ortopedii,“ načrtává místopředseda České internistické společnosti Tomáš Hauer.
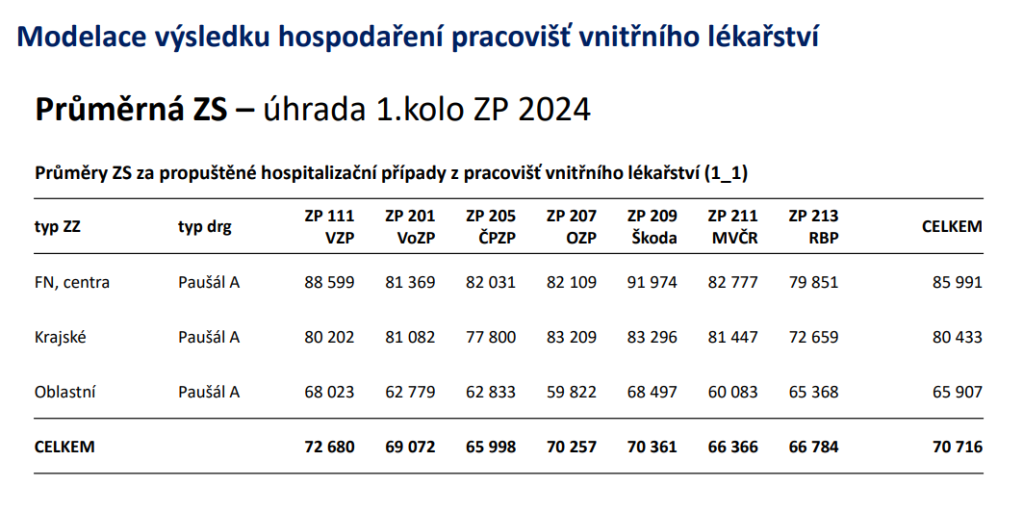
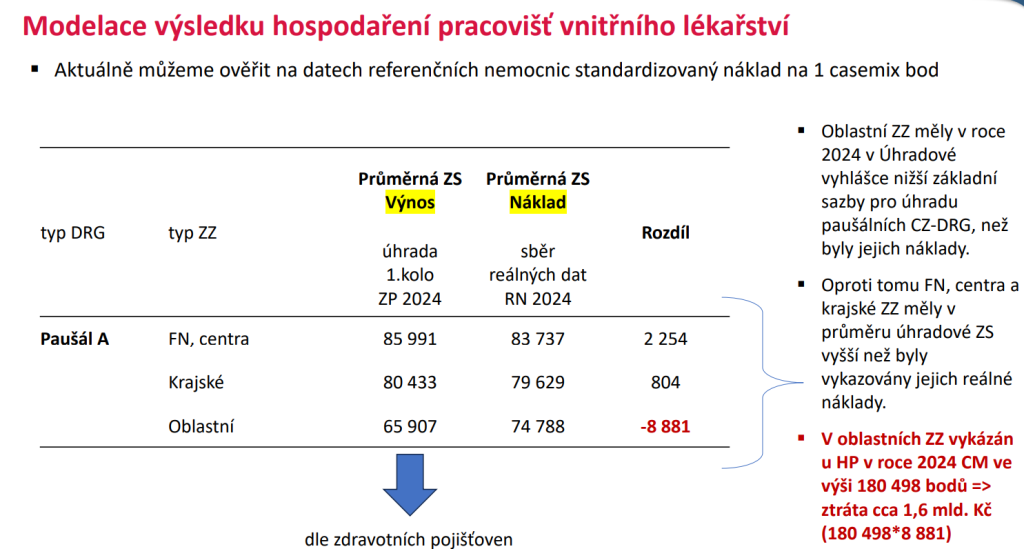
Problém přitom je, že zatímco řada jiných odborností má nemalou část péče hrazenou výkonově, u interny v oblastních nemocnicích je 90 % v paušálu.
„Když se bavíme o chirurgii nebo ortopedii, mají spoustu péče ve výkonové části hrazené vyšší sazbou. Interna je v podstatě celá v paušálu,“ poukazuje předseda Asociace českých a moravských nemocnic Michal Čarvaš. „Nemají šanci si vydělat jinak,“ konstatuje Markéta Bartůňková z ÚZIS. „Je to zároveň obrovský morální hazard. Dnes a denně vidím tlak na výkony na jiných pracovištích nemocnic, aby vyrovnaly ztrátu interních lůžek,“ dodává Hauer.
Průměrná obložnost 56 %
Vyvstává tak otázka, jak vlastně úhrady nastavovat. Dnes pojišťovny zohledňují, zda nemocnice má centrovou péči, nebo ne, podle Bartůňkové by ale bylo vhodnější využít reálnou nákladovost. A také odstranit úhradové rozdíly mezi jednotlivými zdravotními pojišťovnami. „Nicméně chápeme, že nechtějí platit neefektivní poskytovatele. Ruku v ruce se změnou definování úhradových základních sazeb by tak měla jít vazba na dostatečnou produkci, kvalitu a efektivitu péče,“ konstatuje Bartůňková.
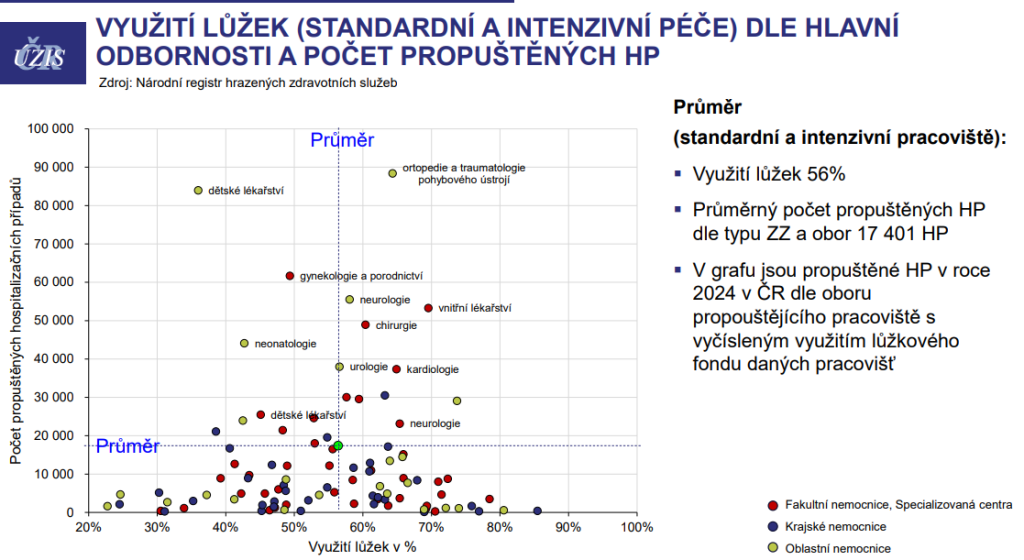
V obložnosti skutečně mají české nemocnice co do efektivity mezery – průměrně totiž měly v roce 2024 zaplněno 56 % lůžek. A třeba na dětských odděleních v oblastních nemocnicích bylo obsazeno průměrně jen 35 % lůžek. Přesto zde ale musí držet personál, což se pak propisuje do nákladů.
Na druhou stranu ale u některých oborů ani o něco nižší obložnost nemusí být důvodem k transformaci. „Můžeme se bavit o tom, jaká interna má jakou obložnost. To je ale chiméra ve chvíli, kdy víte, že i nemocnice s obložností pod 70 % nebudou s populačním nárůstem gerontologických pacientů na internistických lůžcích během pěti let dostačovat a během deseti let přetečou,“ poukazuje Hauer.
Na některých odděleních převažuje jednodenní péče
Při debatě o tom, nakolik lze nákladová data ÚZIS překlopit do reálných úhrad, zároveň hraje velkou roli také skladba pacientů. Třeba v gynekologii se ukazuje, že 74 % hospitalizačních případů je jednodenní péče. Na akutních lůžkách tu tedy leží zejména plánovaní pacienti, ale zároveň i ti opravdu akutní, kteří v reálu stojí řádově víc peněz. Oproti tomu na internách či geriatriích bývají často senioři vyžadující více ošetřovatelské péče.
Aby tedy mohly zdravotní pojišťovny data sesbíraná ze sítě referenčních nemocnic naplno využít k nastavování úhrad, je potřeba několik věcí:
- Nadefinovat, co to vlastně efektivní využívání smluvně sjednaných lůžek je – tedy například obložnost 75 %–95 %.
- Určit, jak vypadá standardizovaná produktivita pracovišť podle typu a produkčních jednotek:
ambulantní pracoviště – standardizovaný počet bodů na 1 úvazek lékaře/nelékaře,
lůžková pracoviště – standardizovaný počet ošetřovacích dnů na 1 úvazek lékaře/nelékaře,
operační sály – standardizovaný počet operačních minut na 1 úvazek lékaře.
- Zohlednit ošetřovatelskou náročnost přes kategorie pacientů.
- Zařadit jen pracoviště akutní lůžkové péče bez významného podílu případů prováděných v jednodenní péči.
- Pokud bude povinná klasifikace zdravotnických přístrojů, lze hodnotit i využívání této techniky.
Na druhou stranu Hauer varuje před tím, abychom všechny, kdo nejsou nákladově efektivní, ze systému vyřadili. „Demografie je jasná. Když se teď v rámci restrukturalizace zbavíme lůžek interní péče, nebude pacienty za 10 let kam dávat. A lůžka nezresuscitujeme. Interna je obor, který budeme potřebovat,“ dodává.












