Česko má v přepočtu na obyvatele více než dvojnásobek intenzivních lůžek oproti průměru OECD. Přesto jsou naše výsledky v dlouhodobém srovnání špatné. Na drahých lůžkách přitom často leží pacienti, kteří tam být vůbec nemají. Problematice se věnovala konference NZIS Open: Datová podpora dohodovacího řízení.
„Česká intenzivní péče má hrozně moc lůžek. Jsou využívaná neefektivně – leží na nich pacienti, kteří tam nemají co dělat. A když se podíváte na obdobná data třeba z Holandska, jsou dlouhodobé výsledky intenzivní péče u nás velmi špatné,“ konstatuje předseda České společnosti anesteziologie, resuscitace a intenzivní medicíny Vladimír Černý.
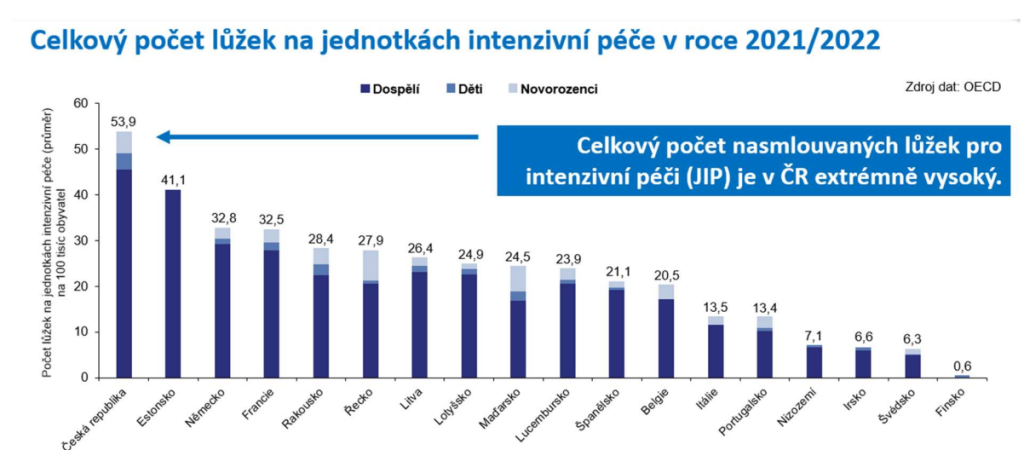
Zatímco Česko tak má 40 intenzivních lůžek na 100 tisíc obyvatel, průměr OECD je 17. A evropský průměr se pohybuje mezi 11 až 12 lůžky. Naše síť navíc trpí nejednotnou klasifikací typu lůžek, rozdílnou organizací i absencí koordinace. A běžné jsou indikace intenzivní péče u pacientů, u kterých nemá žádný přínos.
Výsledek? Nízká efektivita z pohledu dlouhodobých ukazatelů klinického výsledku. Rok po propuštění z intenzivní péče totiž přežívá v Česku pouze asi 72 % pacientů, zatímco třeba v Austrálii je to 90 %.
Jen 15 % tvoří skutečně JIPová péče
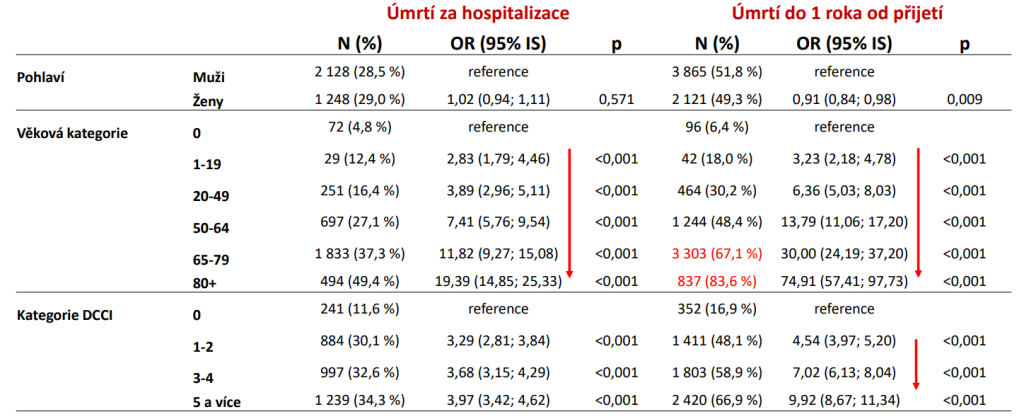
„Pod vedením odborné společnosti jsme připravili otevřený data set. V zásadě říká, že 30 % lůžek JIP, teď nemluvíme o ARO, fakticky nevidělo pacienta. A ze 40 % na nich neprobíhá intenzivní péče – vykazují se tam ošetřovací dny nízké úrovně. 15 % pak tvoří péče, kterou odborníci označují za post-anesthetic care (tedy poanestetická péče, pozn. red.). Jen 15 % tvoří skutečná intenzivní péče,“ shrnuje situaci ředitel Ústavu zdravotnických informací a statistiky (ÚZIS) Ladislav Dušek.
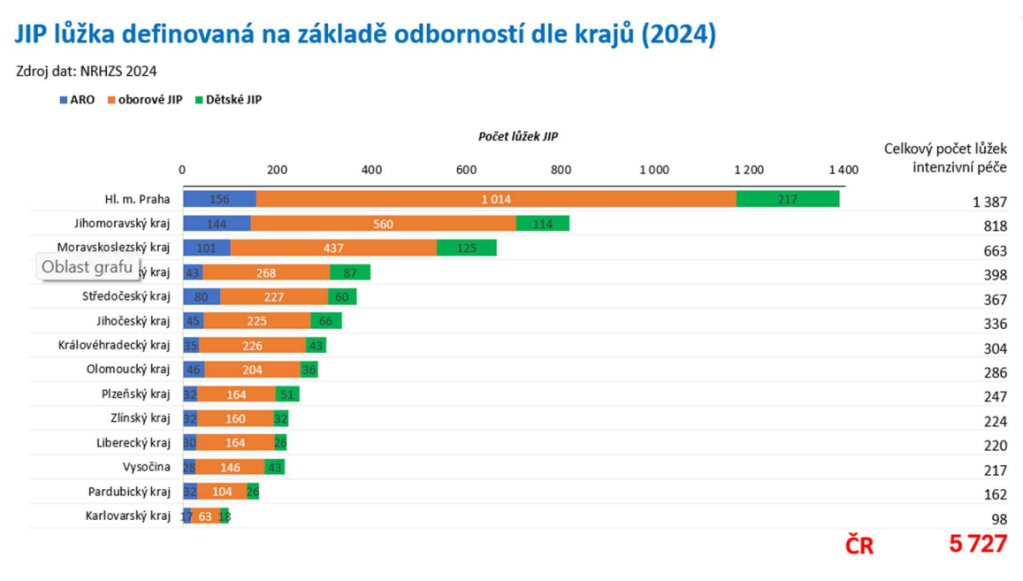
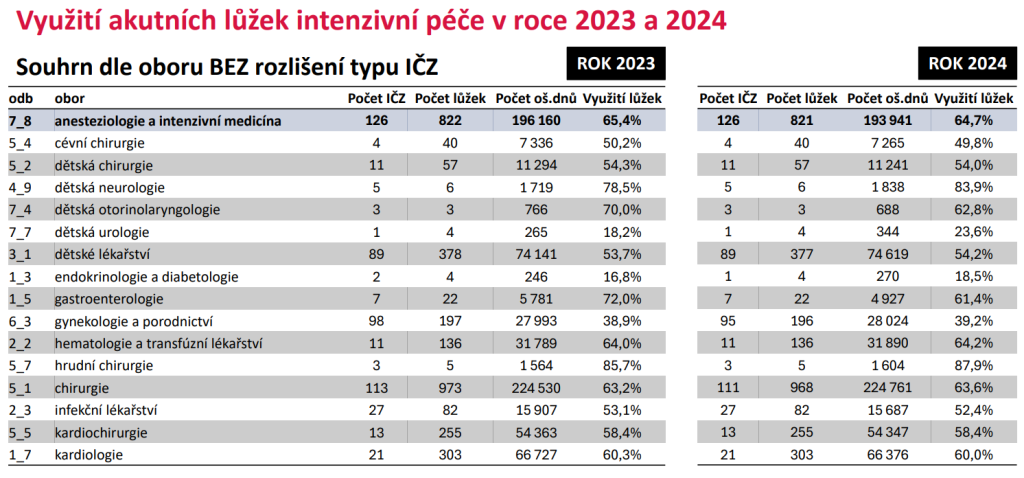
Připomeňme, že intenzivní péče je určená pacientům v bezprostředním ohrožení života. Tedy když selhávají základní životní funkce, je potřeba nepřetržitý dohled zdravotníků a často přístrojová podpora orgánů. Úhrada za den se pohybuje mezi 21 a 29 tisíci korun podle intenzity péče. Celkové roční náklady na intenzivní péči (bez následné intenzivní péče) se odhadují na zhruba 28 miliard korun.
Musíme zavést jednotné řízení
ÚZIS proto namodeloval síť reflektující možnosti systému i množství pacientů, kteří péči budou potřebovat. V tuto máme také hotovou koncepci v gesci Národního institutu kvality a excelence zdravotnictví (NIKEZ). Ten už má schválený i seznam témat, které mají kultivovat přístup lékařů v intenzivní péči. A to hlavně, co se týče indikace.
Pracovní skupina pro restrukturalizaci intenzivní péče na ministerstvu zdravotnictví se také shodla na tom, co se v nejbližší době musí změnit. „Systém intenzivní péče v nemocnicích musí být jednotně řízený. Nemůže tu být autonomie jednotek intenzivní péče,“ podtrhává Černý.
Zelenou už dostal také koncept Advance care planning, který ve vyspělých zemích běží řadu let. Ten by měl přinést racionalizaci poskytované péče, která s sebou ponese menší množství pacientů v intenzivní péči – pokud to tedy není důvodné.
Mohlo by vás zajímat
Reforma by ovšem neměla plošně JIP zavírat, ale přeskupit kapacity tak, aby lůžka byla tam, kde jsou skutečně potřeba. Měl by se tedy snížit počet málo vytížených oborových JIP a naopak posílit klíčová regionální centra s vysokou odborností. Tu musíme provázat s kapacitami následné intenzivní péče a následné péče.
Zásadní součást reformy péče
S řízením péče má pomáhat celostátní registr intenzivní péče s daty o kapacitách, výkonech a výsledcích v téměř reálném čase. Včetně přehledu o obložnosti, složitosti případů a kvalitě péče. Na něj by pak měl navázat nový úhradový model využívající indikátory kvality.
„Cílem není uspořit, ale poskytovat péči důvodně a s očekávaným klinickým výsledkem. To bude změna, která se bude týkat všech nemocnic, ale i všeobecných lékařů a ambulantních specialistů. Půjde tedy o jednu ze zásadních změn celé reformy, a to nejen intenzivní péče,“ poukazuje Černý.
Někdy není, kam pacienty přeložit
Na druhou stranu se musíme zamyslet i nad příčinami současného stavu. „Lidé tam často leží proto, že je není kam odsunout, protože nemáme volná interní lůžka. A jestli máme reálně využitelnost intenzivních lůžek 15 %, pak je problém v definici. Netvařme se, že 85 % intenzivních lůžek je k nepotřebě,“ říká místopředseda České internistické společnosti Tomáš Hauer.
Poukazuje přitom na to, že interní lůžka v oblastních nemocnicích jsou prodělečná. I ÚZIS spočítal, že celkem generují ztrátu 1,6 miliardy korun. Přitom poptávka zrovna po interních lůžcích vzhledem ke stárnutí populace poroste.
„Můžeme se bavit o tom, jaká interna má jakou obložnost. To je ale chiméra ve chvíli, kdy víte, že i nemocnice s obložností pod 70 % nebudou s populačním nárůstem gerontologických pacientů na internistických lůžcích během pěti let dostačovat a během deseti let přetečou,“ poukazuje Hauer.
Prodělečná následná lůžka
I v případě interen, stejně jako u lůžek JIP, je ale na místě diskuse o tom, zda na nich leží pacienti, kteří tam skutečně patří.
„Jsme v situaci, kdy akutní interní lůžka nemají žádný odliv na následná lůžka. Říkáme-li, že za 10 let budeme potřebovat o 9 tisíc následných lůžek navíc, tak už dnes máme obrovský nedostatek akcentovaný v některých oblastech za samou hranici únosnosti. KCC Královské Vinohrady má nejdelší dobu hospitalizace po mrtvici v rámci centrové péče – je to 12 dní. Nikdo tam nechce mít mrtvici tak dlouho. Absolutně ale postrádáme lůžka, kam pacienty odsunout,“ konstatuje Hauer.
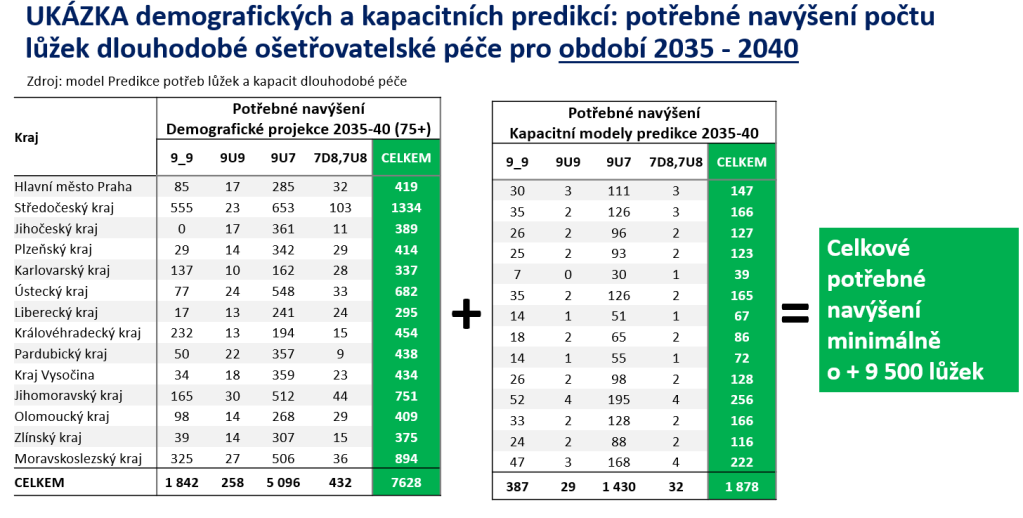
ÚZIS přitom predikuje, že mezi roku 2035 a 2040 budeme vzhledem k demografickému vývoji potřebovat o 9 500 lůžek následné a dlouhodobé péče více. Jenže tato lůžka jsou ještě prodělečnější než ta interní. Podle propočtů dvou asociací nemocnic hradí pojišťovny za jeden ošetřovací den zhruba o 500 korun méně, než jsou náklady dosahující 3 500 korun.
Plaťme za výsledek, ne za délku hospitalizace
Jak je patrné, pokud chceme zvládnout demografickou vlnu seniorů (v roce 2050 tu bude přes půl milionu lidí nad 85 let), bez komplexní restrukturalizace sítě se neobejdeme. „Lůžkovou péči čekají největší rány, které přijdou. A laicky se mi zdá, že je na to ze všech segmentů nejhůře připravená,“ pozastavuje se Dušek.
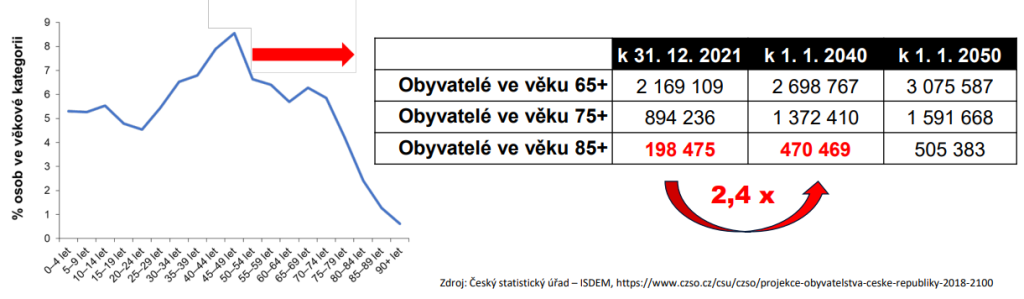
Změna struktury lůžek se zároveň neobejde bez reformy systému úhrad. „Je třeba změna filozofie postoje pojišťoven, a nejde jen o otázku intenzivní péče. Měli bychom odstoupit od konceptu fee-for-service a posunout se k systému, který jsem měl možnost zažít, když jsem dělal ve Spojených státech. Jde o value-based care, kdy plátci péče zohledňují, jak pacient dopadne. Ne to, jak dlouho mu je poskytovaná péče,“ dodává Černý.