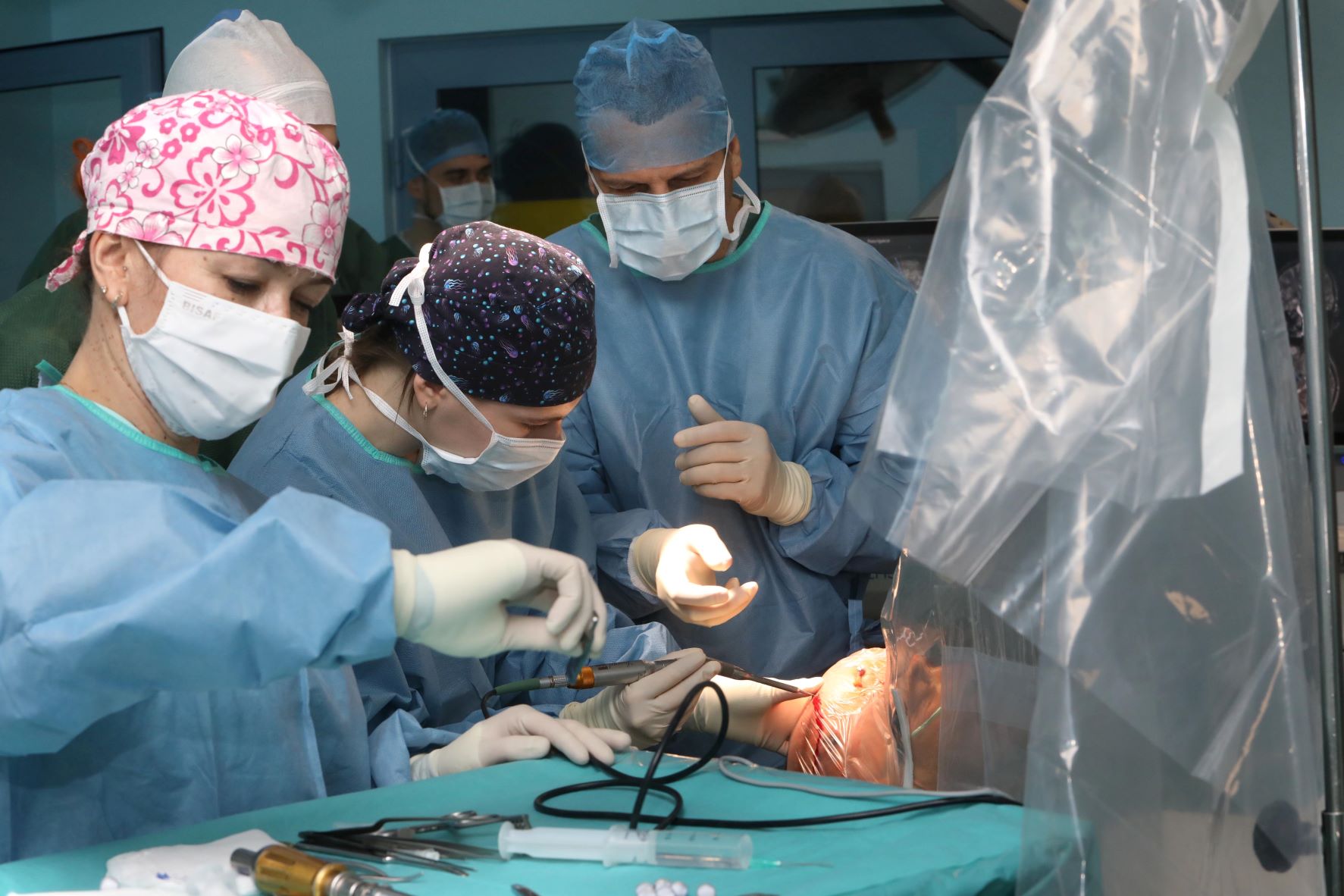
Parkinsonova choroba sa v súčasnosti nedá liečiť, pacientovi však môže skvalitniť život tzv. hlboká stimulácia mozgu. Prostredníctvom neurostimulátora možno „vypnúť“ či výrazne zmierniť prejavy ochorenia ako problémy s pohybom, poruchy reči a ďalšie. Zavedenie elektród do mozgu však predstavuje jeden z najnáročnejších neurochirurgických zákrokov. Odborníci na tlačovej konferencii predstavili novú, komfortnejšiu a menej invazívnu metódu implantácie neurostimulátora. Ako prví na Slovensku ju použili lekári v Univerzitnej nemocnici L. Pasteura (UNLP) v Košiciach.
„Prostredníctvom implantácie neurostimulátora dokážeme prejavy Parkinsonovej choroby vypnúť doslova jedným tlačidlom,“ hovorí neurochirurgička UNLP Veronika Magočová. „V praxi operácia vyzerá tak, že neurostimulátor sa pacientovi zavedie pod kožu v oblasti pod kľúčnou kosťou, odkiaľ je tenkými elektródami spojený s mozgom,“ vysvetľuje lekárka, ktorá ako jedna z prvých na Slovensku implantovala elektródy do mozgu novou metódou s využitím najmodernejších technológií. Elektródy následne dodávajú do špecifických jadier mozgu kontrolované elektrické impulzy, ktoré pozitívne ovplyvňujú centrá mozgu zodpovedné za koordináciu svalov a pohybu.
Celé spektrum ťažkostí
Parkinsonova choroba je druhé najčastejšie neurodegeneratívne ochorenie. Na Slovensku ním trpí 15 tisíc pacientov. Výskyt ochorenia je najčastejší u ľudí nad 50 rokov, výnimkou však nie sú ani pacienti, ktorých choroba postihla ešte pred štyridsiatkou. „Príčinou vzniku Parkinsonovej choroby je odumieranie nervových buniek produkujúcich dopamín. Ide o látku, ktorá zaisťuje správny prenos signálov medzi nervovými bunkami a je dôležitá pre riadenie a koordináciu pohybu a činnosti svalov,“ vysvetľuje neurologička Zuzana Košutzká z Univerzitnej nemocnice Bratislava. Príznaky ako tras, zlá koordinácia pohybu a poruchy reči sú dôsledkom ubúdania dopamínu v štruktúrach mozgu. V neskorších fázach choroby majú pacienti podľa doktorky Košutzkej vôľou nezvládnuteľné mimovoľné pohyby a kŕče, ktoré sprevádza široké spektrum ďalších príznakov ako zažívacie ťažkosti, poruchy spánku či psychiatrické problémy. Preto sú pacienti väčšinou odkázaní na pomoc druhých ľudí. Nepríjemné prejavy tohto ochorenia, ktoré v neskorších štádiách výrazne ovplyvňujú kvalitu života pacientov, sa v súčasnosti nedajú úplne vyliečiť, ale moderné medicínske technológie ich dokážu zmierniť.
International Parkinson and Movement Disorder Society (Medzinárodná spoločnosť Parkinsonovej choroby a pohybových porúch) v odbornom článku uviedla, že keď spočiatku pacienti začnú užívať lieky na Parkinsonovu chorobu, ich účinok trvá celý deň. Avšak so zhoršovaním choroby si pacient môže všímať, že účinok lieku netrvá do nasledujúcej dávky. Keď efekt lieku vyprchá, znovu sa objavujú prejavy ako napríklad tras, spomalenosť a zhoršenie chôdze. Striedajú sa obdobia zlepšenia a zhoršenia prejavov ochorenia.
V Európe najskôr v Česku
Niektorým pacientom v pokročilom štádiu choroby pomôže práve hlboká stimulácia mozgu. Nevylieči ju, ale podľa spoločnosti Parkinsonovej choroby môže skrátiť obdobia zhoršenia prejavov, zmierniť prejavy ako mimovoľné pohyby, bolesť a smútok. Tiež zlepšiť spánok a kvalitu života. Niekedy stimulácia prispeje k zníženiu dávky liekov. „Operácia dokáže pacientom s Parkinsonovou chorobou výrazne skvalitniť život. Môžu opäť normálne fungovať. Má to pozitívny dopad nielen na pacienta, ale aj jeho rodinu a celý spoločenský systém,“ uviedla neurochirurgička Veronika Magočová.

Predtým sa operácia vykonávala tak, že pacientova lebka bola počas nej upevnená v ráme, aby mohli byť elektródy presne umiestnené. Lekári v UNLP v Košiciach už vykonávajú bezrámovú implantáciu systému hlbokej mozgovej stimulácie. Využívajú navigačný systém, ktorý umožňuje presne lokalizovať anatomické štruktúry mozgu. Teda funguje ako GPS, ktorá namiesto mapy zobrazuje lekárom mozog pacienta. Doterajšia metóda implantácie neurostimulátora trvala približne šesť hodín, nová bezrámová metóda dokáže zákrok skrátiť o polovicu. „Je oveľa rýchlejší a komfortnejší aj pre pacienta. Vďaka moderným technológiám ide o menej invazívny zákrok. Vieme sa dostať na presne definované miesto v mozgu,“ tvrdí doktorka Magočová s tým, že pri implantácii elektród sa využíva lokálna anestézia. Pacient je pri vedomí, aby lekári mohli priebežne kontrolovať jeho motorické a kognitívne schopnosti. Implantácia neurostimulátora pod kľúčnu kosť sa už robí v celkovej anestézii.
Bezrámovú implantáciu systému hlbokej mozgovej stimulácie začali ako prví v Európe a druhí na svete využívať špecialisti v Olomouci. Odštartovali ju lekári v USA a celosvetovo túto liečbu podstúpilo už viac ako 300 tisíc pacientov. Na Slovensku je to vyše 250 pacientov. Zákrok je plne hradený zdravotnými poisťovňami a ročne sa na Slovensku vykoná u približne 40 až 50 pacientov s Parkinsonovou chorobou.
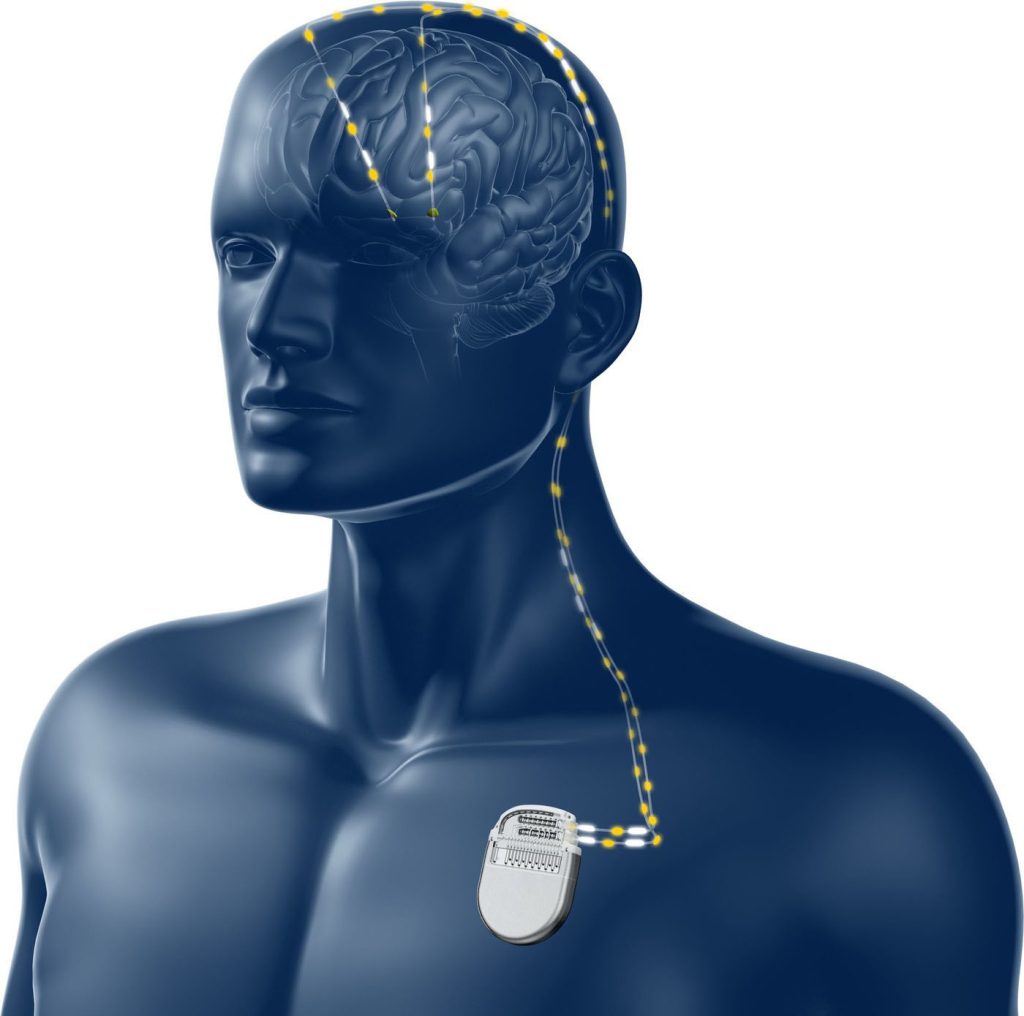
Život pacienta po neurostimulácii
Pacienti sa vďaka pôsobeniu neurostimulátora a tlmeniu nepríjemných príznakov choroby dokážu znova zapojiť do plnohodnotného života, tvrdia odborníci. Sú schopní postarať sa sami o seba, mnohí sa vrátia späť do práce alebo k svojim záľubám a žijú úplne bežný život.
„V súčasnosti máme k dispozícii technológie, ktoré dokážu pacientom zmierniť príznaky ochorenia a prinavrátiť ich k plnohodnotnému životu. Hlboká stimulácia mozgu prostredníctvom implantácie moderného neurostimulátora je jednou z nich, navyše unikátna metóda, ktorú využívame už aj na Slovensku, je skutočne revolučná a pokroková,“ skonštatoval predseda Slovenskej asociácie dodávateľov zdravotníckych pomôcok SK+MED Vladimír Mičieta.
Lucia Hakszer
Mohlo by vás zajímat
Fotografie: SK+MED