Zcela jsme zaspali při restrukturalizaci sítě, která tak nyní neodpovídá potřebě péče. Zatímco si vážeme velké množství kapacit lékařů i dalších zdravotníků v akutní lůžkové péči, která je u nás naddimenzovaná, ujíždí nám vlak v oblastech, které jsou potřeba stále více – totiž v následné a komunitní péči. Aktuální data o tom, jaké máme v Česku rozložení lékařských pracovních sil, kam nás tlačí demografie a kde máme vůbec největší problém, představil v sobotu na sjezdu České lékařské komory ředitel Ústavu zdravotnických informací a statistiky (ÚZIS) Ladislav Dušek.
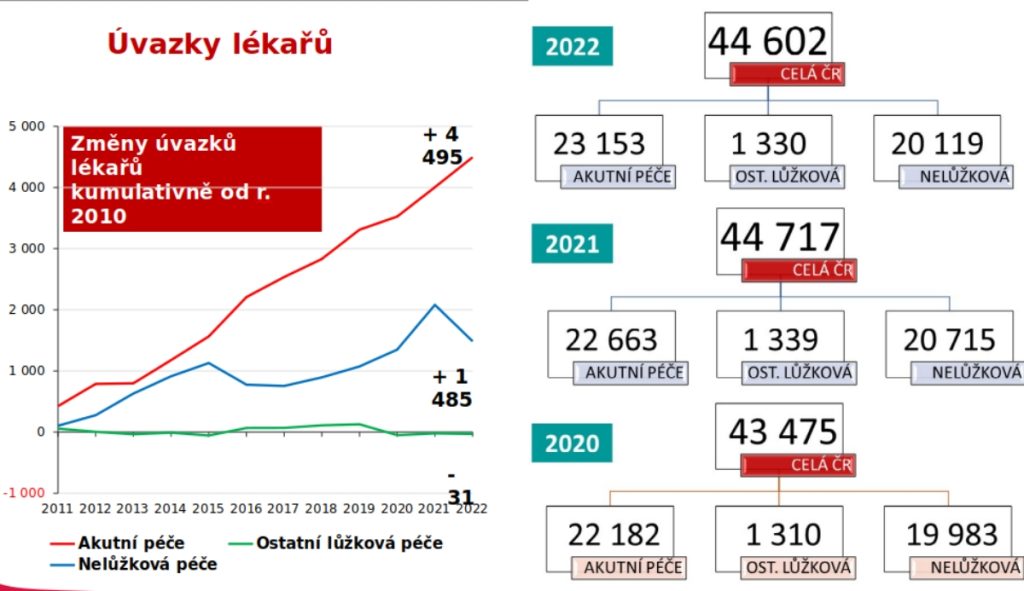
„Viděno z vrtulníku nemá Česká republika málo lékařů – jsme na lepším průměru Evropy. Náš problém je, že kapacitu lékařů máme demograficky starou a ne úplně optimálně rozloženou. Od roku 2010 je jediným segmentem, který roste a absorbuje, akutní lůžková péče. Donedávna to byla i ambulantní péče, tam se to ale v posledních letech zlomilo, a to bohužel v té nejhorší oblasti registrující primární péče, tedy praktiků pro dospělé i děti a dorost. A vůbec nerostou kapacity lékařů v následné a dlouhodobé péči, byť tento segment by měl vzhledem ke stárnutí dostat zelenou,“ uvádí Ladislav Dušek.
Čísla přitom ukazují, že pětina kapacit ambulantních lékařů je starších 60 let. To podle Duška nevyhnutelně povede k úbytku personálních kapacit, který by šlo ale zmírnit výchovou mladých lékařů. Naštěstí byly v minulosti posíleny kapacity lékařských fakult o 15 procent, díky čemuž se mělo předejít nejhoršímu. Za dva roky by tak měly začít vycházet ze škol posílené ročníky, které mají přinést o 300 lékařů ročně navíc.
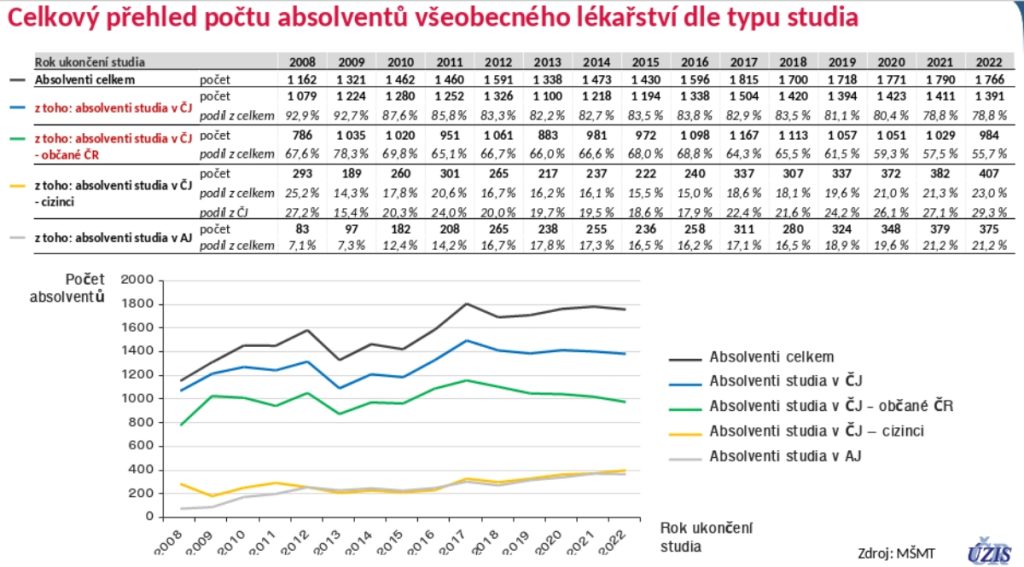
„Zaznívala kritika, jestli je nevychováváme pro Němce nebo farmabyznys. Díky novému registru vidíme, kde mladí lékaři jsou. Realita je, že 90 až 93 procent Čechů začíná po absolutoriu pracovat, respektive studovat. Absolventi se slovenským občanstvím tu zůstávají aktuálně ze 65 procent. Pak tu studuje pár občanů cizích zemí v češtině, ti zůstávají z 83 procent – jinam se jim nechce,“ shrnuje čísla Dušek.
Abychom ale novou krev využili co nejefektivněji, je třeba jí připravit podmínky pro práci – 70 procent mediků jsou totiž ženy. Například v oboru praktických lékařů pro děti a dorost je tak třeba dát zelenou sdílení ordinací či mít dělené úvazky tak, aby ženy zvládly práci i mateřství.
Je personální vyhláška skutečně vyvážená?
Co se týče finanční stránky, odměny lékařů každoročně rostou. Loni tak brali průměrně téměř sto tisíc měsíčně včetně odměn a přesčasů, což je 2,5 násobek průměrné mzdy.
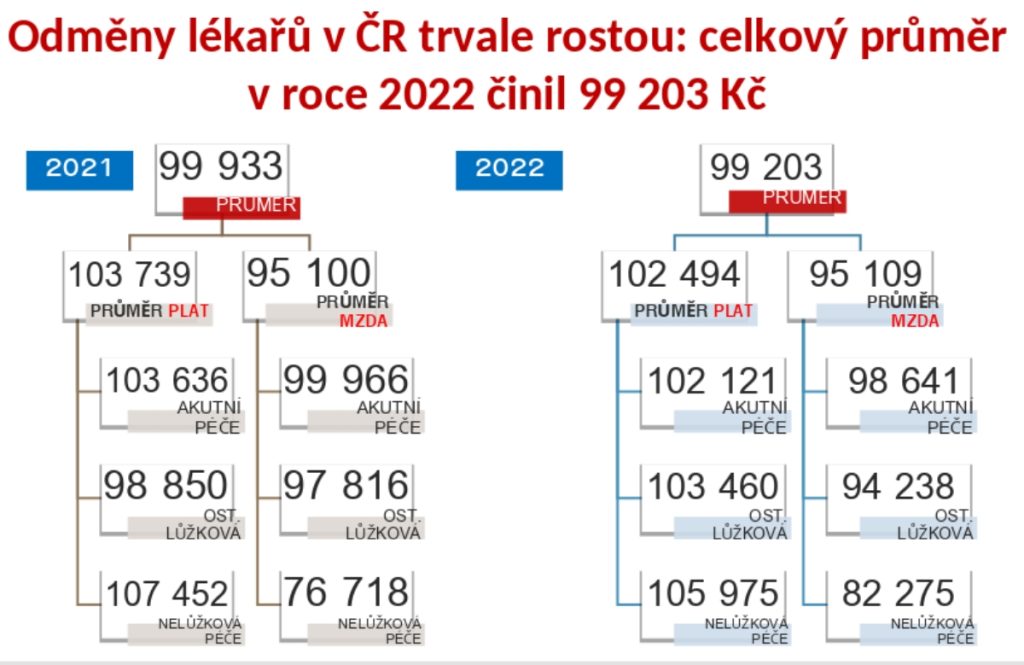
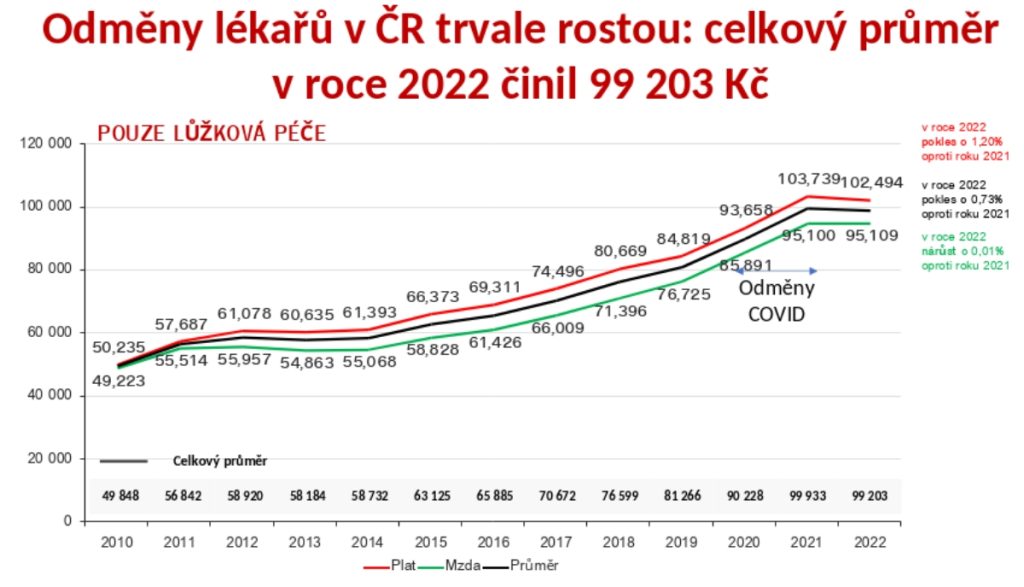
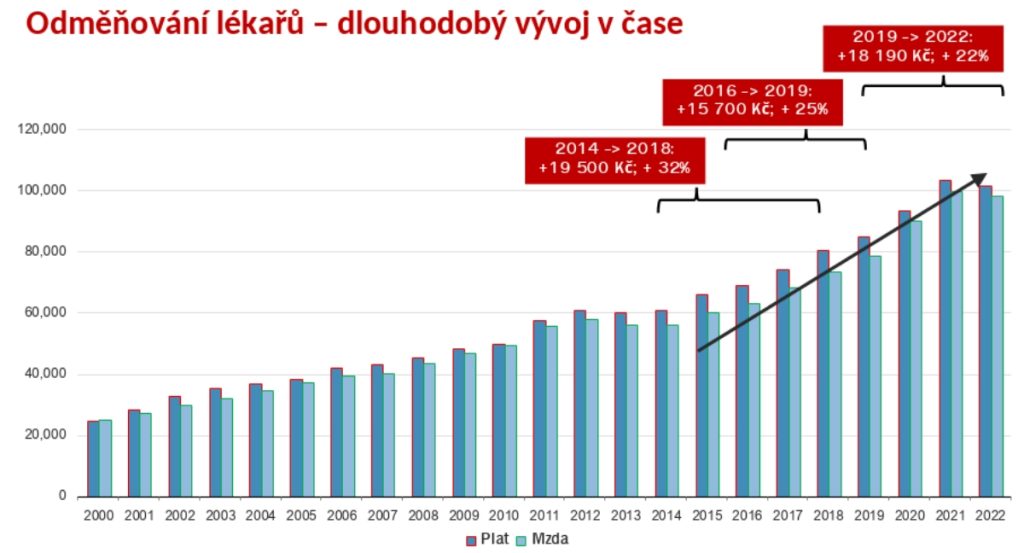
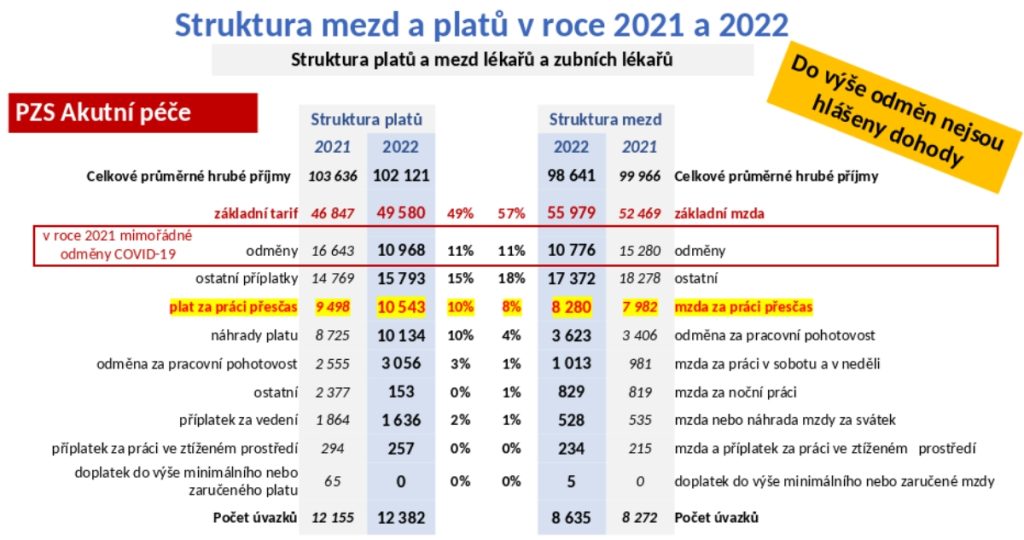
„Problém není celkový příjem, ale jeho struktura. Tarifní základ tvoří 50 až 55 procent celkového příjmu. Vykazovaný, zdůrazňuji, vykazovaný objem práce přesčas představuje nějakých 10 procent celkového příjmu. Když se spočítá průměrná hodinová mzda, je to 618 korun, pokud se ale spočte na základní tarif, je to 317 korun. Není to málo, ale ve srovnání s tím, když vám vyměňují gumy u auta a člověk vidí hodinové mzdy, je tu prostor k zamyšlení,“ pozastavuje se profesor Dušek.
Zároveň s podílem přesčasových hodin roste příjem, mezi jednotlivými nemocnicemi je ale obrovský rozptyl. Některá zařízení totiž mají 30 a více procent přesčasové práce. Na druhou stranu je otázka, jak se přesčasy vykazují, protože při přepočtu vychází 400 přesčasových hodin na hlavu – což je zákonný limit. Podle Duška tak je možné, že všechny přesčasy nejsou vykazovány, navíc je neslouží všichni, takže reálný obrázek je zřejmě jiný. Mnohdy je navíc práce řešena dohodami. Ve výsledku tak vykázané přesčasy tvoří cca 2200 lékařských úvazků plus dalších 2400 úvazků by vycházelo na práci na dohodu.
„Přesčasy jsou ovšem hodně determinovány hustotou a strukturou sítě. Dávám filozofickou otázku: je personální vyhláška skutečně vyvážená a zda to, jak je udělaná, reflektuje současný stav jednotlivých oborů. Hlavně se ale nehýbala dlouhá léta infrastruktura poskytovatelů, lůžkový fond se hýbe tak, že to na slidu není vidět. Nereflektuje to, jak stárneme a jak se vyvíjejí požadavky na péči,“ konstatuje Ladislav Dušek.
Mohlo by vás zajímat
Při systemizaci dle personální vyhlášky u 42 tisíc lůžek je třeba 15 400 lékařských úvazků. Pokud se zohlední přesčasy a skutečná úvazková zátěž, schází nám na naplnění personální vyhlášky 2200 úvazků. „Je ale otázka, jestli je práce v tomto rozsahu potřeba. Je tu otazník hustoty sítě poskytovatelů, která je v ČR enormní, a navíc je tu nedostatečná centralizace péče. Síť je rozplácnutá a atrahuje neuvěřitelné množství personálu,“ poukazuje Dušek s tím, že náročné chirurgické zákroky stále loni prováděly v jednotkách výkonů ročně i menší nemocnice.
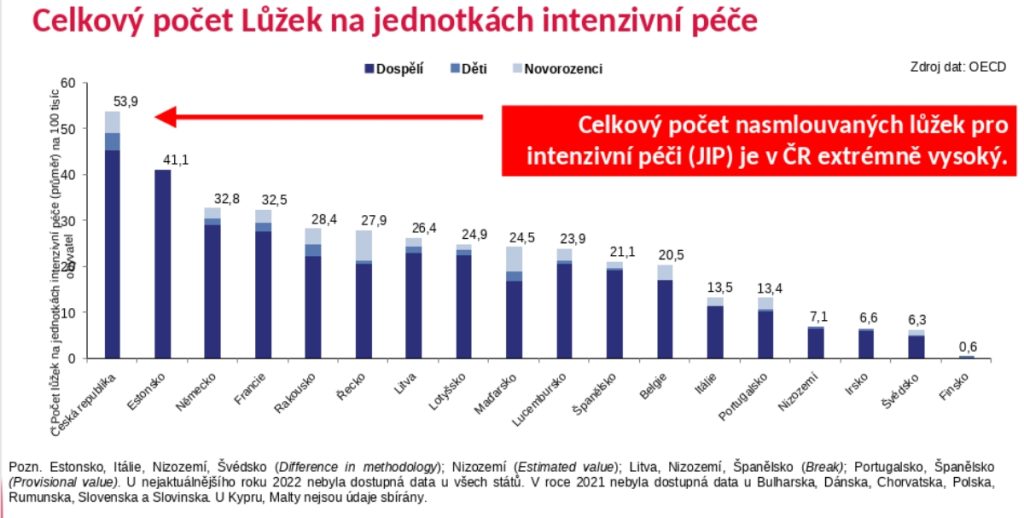
Když se přitom podíváme na počty nasmlouvaných JIP, máme jich o 30 procent více než v Německu. „Při zkušenosti z covidu se JIPová lůžka stávala JIPovými až ve chvíli, kdy je generál Šnajdárek vytáhl ze skladu. V každém případě počty signalizují, že je síť nějakým způsobem nezdravá. Hlavně však lůžkový fond intenzivní péče brzdí rozvoj toho, co budeme potřebovat stále více, a to dlouhodobé, následné a komunitní ošetřovatelské péče. Nejde přitom vůbec o peníze, ale o lidi, kteří tam musí pracovat. Nějaká evoluční restrukturalizace tedy bude muset přijít, protože musíme hledat personální rezervy,“ podtrhává Dušek.
Pediatry potřebujeme v ordinacích PLDD
Personální rizika profesor Dušek ilustruje na dětských lékařích. V primární péči je 2100 úvazků PLDD, polovina z nich je ale nad 60 let a do deseti let odejde do důchodu. Ve všech regionech je přitom situace stejně tristní. Negativní saldo těchto praktiků je patrné dlouhá léta a za posledních pět let tak zmizelo 336 ordinací. To ve výsledku znamená, že nového praktika si muselo najít 300 tisíc dětí. V dubnu tohoto roku pak bylo bez dětského praktického lékaře 270 tisíc dětí, přičemž u těch starších už se o 90 tisíc začali starat praktici pro dospělé.
Podle skóre rizikovosti stávajících ambulancí je zároveň třetina kapacit ve velkém riziku, že do sedmi let skončí, zatímco pouze šest procent je těch, co nedávno odstartovaly provoz. V riziku, že přijdou o svého praktika, tak je dalších 30 procent dětí.
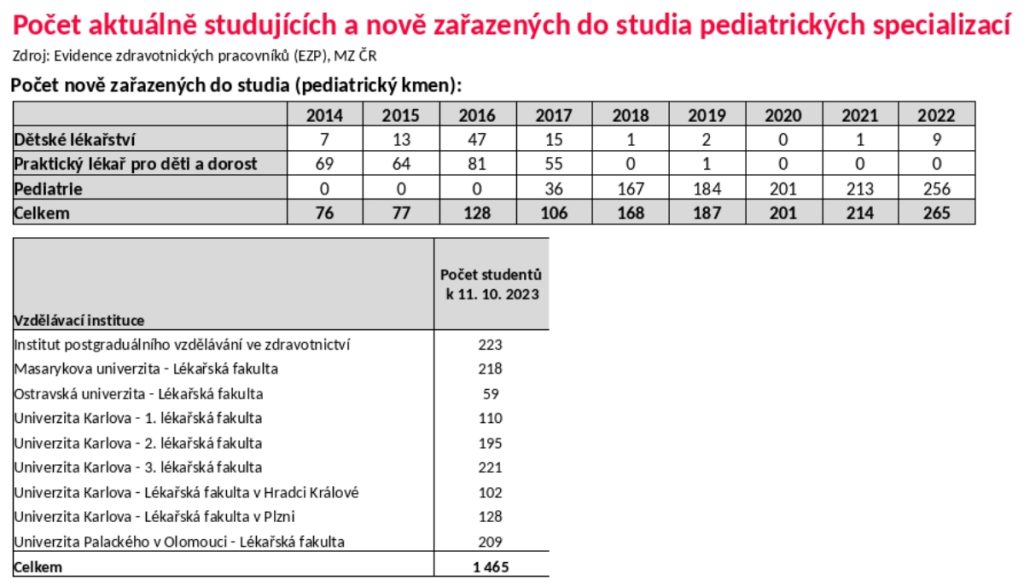
Obor pediatrie se přitom podle počtu zájemců uchytil, jen loni se do něj zapsalo přes 250 lékařů a celkově ho v tuto chvíli studuje téměř 1500 lidí. „Mladí lidé ale musí být motivováni jít dělat PLDD, jenže sem jde jen 50 procent z nich. Polovina jde dělat jinou pediatrii, zejména nemocniční,“ poukazuje profesor Dušek.
Oproti tomu síť nemocničních poskytovatelů v oboru pediatrie a porodnictví je velmi hustá s 1300 lékaři. Produkce v akutní lůžkové péči o děti ovšem setrvale klesá – mezi roky 2010 a 2022 u dětí do čtyř let o 36 procent, u dětí ve věku 5 až 14 let o 12 procent a u dospívajících o více než 34 procent, co se týče hospitalizací. Pokud bychom se podívali na počty ošetřovacích dnů, je trend ještě jasnější – pokles je o 37, 23 a 45 procent. Lůžkový fond se ovšem za tu dobu nijak nezměnil. Na druhou stranu paušálně neplatí, že by byla pediatrická oddělení prázdná – třetina zařízení má velmi vysokou obložnost, u třetiny je ale skutečně pravdou opak.
„Měl jsem velkou radost z posledního jednání na ministerstvu, kde byli zástupci pediatrické společnosti, kde už jasně zaznělo, že tu musí dojít k nějaké evoluční restrukturalizaci. Na tomto příkladu je ale jasně vidět, že infrastruktura nereaguje na to, jak se vyvíjí péče,“ podtrhává Ladislav Dušek s tím, že podobný trend je patrný v řadě dalších oborů s tím, jak se prosazuje jednodenní péče a řada věcí se přesouvá do ambulantního sektoru.
Věkový profil sester je velmi rizikový
Faktem každopádně je, že bychom potřebovali velmi rychle do ordinací dětských praktiků přilákat skoro tisíc lékařů. Proto je třeba zaměřit se v závislosti na regionu na produkci vzdělávacího systému, redistribuci ve stávající síti dětských praktiků a to, že péči o děti v některých případech budou muset převzít jiné odbornosti, jako jsou nemocniční pediatři či praktici pro dospělé.
Ještě horší situace je v dětské a dorostové psychiatrii, kde máme necelé dvě stovky specialistů, kteří tvoří 144 úvazků. „Odbornost v podstatě zmizela, podle mě skoro nemá ani kapacitu, aby se sebeobnovila. Bavíme se tak o krizovém modelu, jak tuto péči začne někdo přebírat,“ říká k tomu Dušek. Navíc na tuto specializaci jdou i v této tristní situaci jednotky lidí ročně, ačkoliv by jich měly být desítky.
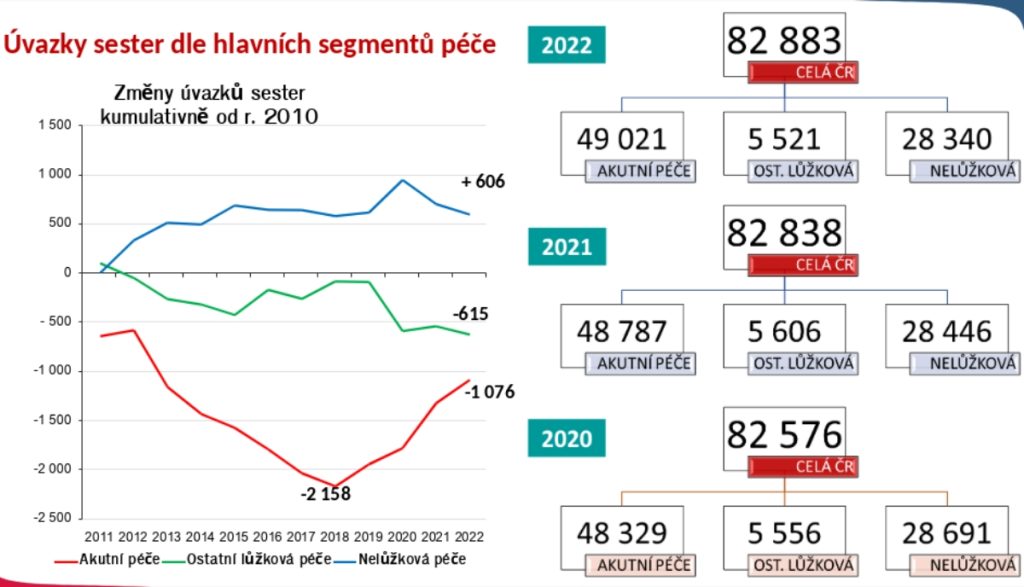
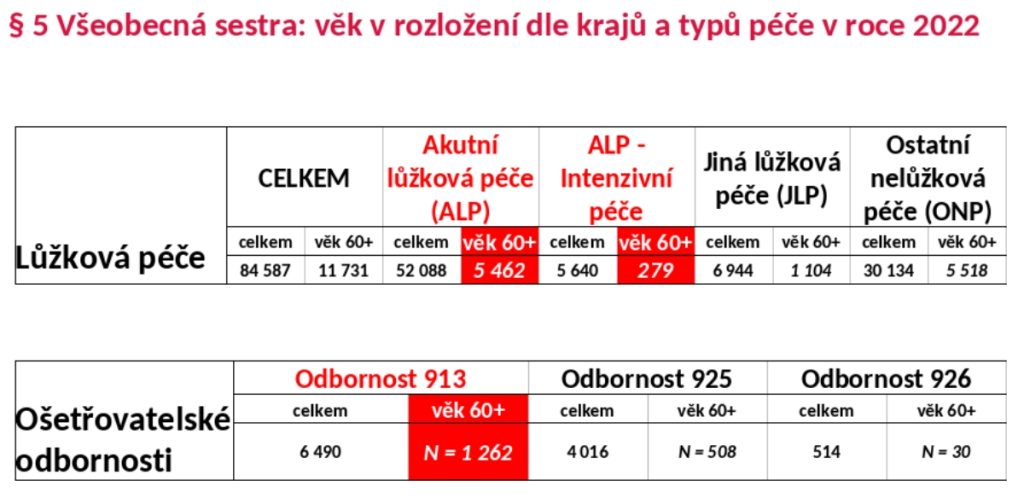
Největší tikající bomba v českém zdravotnictví se ale podle Ladislava Duška skrývá jinde. „Věkový profil zdravotních sester v ČR je velmi rizikový, protože přesně kopíruje českou populaci. V tuto chvíli máme 12 tisíc úvazků sester v důchodovém věku, které do pěti, sedmi let odejdou. Z toho šest tisíc úvazků je takto důchodově ohroženo v akutní lůžkové a intenzivní péči. Ale za 15 let nám hrozí odchod 40 procent tohoto kvalifikovaného ošetřovatelského personálu. Tady se musí okamžitě navyšovat, jinak nám úplně ujedou nohy,“ uzavírá profesor Dušek s tím, že se v tuto chvíli dokončují modely, jak navýšit vzdělávací kapacity pro zdravotní sestry.
Grafy: ÚZIS/Ladislav Dušek
Michaela Koubová












