Šok z diagnózy, nepřetržitá péče, finanční i psychické vyčerpání. Tak vypadá realita mnoha rodin dětí se vzácným onemocněním. Pilotní projekt koordinátorů péče nabízí řešení – zkušeného profesionála, který propojuje zdravotní a sociální služby a pomáhá rodinám, aby systémem nepropadly. Na sympoziu Zdravotnického deníku Vzácná onemocnění ho představila Monika Kofroňová z Institutu Pallium.
Pilotní projekt koordinátorů péče pro děti s vážným onemocněním, mezi nimiž jsou i onemocnění vzácná, úspěšně proběhl v posledních dvou letech. Zaměřil se nejen na děti, ale i na celé jejich rodiny. „Děti nerozhodují o své zdravotní péči, nenesou břemeno zásadních rozhodnutí. To nesou jejich rodiče. Proto byl projekt zaměřen i na podporu rodin a rodičů. Tedy těch, kteří musí nakonec dělat těžká rozhodnutí,“ vysvětlila Monika Kofroňová v úvodu své přednášky.
Ze dne na den neformálním pečujícím
Když se rodiče dozvědí vzácnou diagnózu svého dítěte, znamená to pro ně šok a úplné převrácení života a dosavadních představ o něm. Z rodičů dětí se často stávají neformální pečující. „Starost o dítě s vážným onemocněním v domácím prostředí totiž mnohdy znamená v podstatě nepřetržitou intenzivní péči. A to samozřejmě na rodiče klade obrovské nároky,“ popsala Kofroňová.

Rodiče se navíc musí často starat i o své další děti, zajistit finanční zázemí a ekonomický chod rodiny a pečovat i o své zdraví. Náročnost péče limituje pracovní i osobní uplatnění rodičů.
„Postupně dochází ke ztrátě kontaktů s kolegy, přáteli – a nakonec i širší rodinou. Rodiny se dostávají do sociální izolace a ve své komunitě postrádají podporu, kterou by potřebovaly. Končí to často tak, že se jeden rodič zcela vzdá své ekonomické role a odchází naplno do role pečujícího,“ upozornila Kofroňová.
Součástí nových povinností pečujícího rodiče je také vyhledávání a koordinace služeb, které jejich nemocné dítě potřebuje. To stojí hodně času, organizačních dovedností a psychických sil, což může být pro rodiče velmi vyčerpávající a frustrující.
Mohlo by vás zajímat
Pomoci v tomto směru ale může právě koordinátor péče. „Tedy zkušený profesionál, který se v zařízení, ať už zdravotním, nebo sociálním, specializuje na koordinaci péče. Je schopen s rodinou řádně a včas komunikovat, edukovat, spolupracovat s lékaři i dalšími pracovníky, kteří se na péči podílejí,“ vysvětlila Kofroňová. Rolí koordinátora je například také pomoc se zajištěním kontinuálních služeb nebo kompenzačních pomůcek.
Klíčová je zastupitelnost
Z tohoto předpokladu vycházel i pilotní projekt Koordinátor péče. Zúčastnilo se ho 12 koordinátorů na polovičních úvazcích, kteří se v případě potřeby i navzájem zastupovali.
„Ukázalo se jako zcela klíčové, aby byla role koordinátora zastupitelná. Potvrdilo se, že si rodinám nemocných nemůžeme dovolit nabídnout pouze jednoho koordinátora na plný úvazek, protože v době jeho dovolené nebo jakékoliv nemoci by rodina tento důležitý kontakt ztratila,“ vysvětlila Kofroňová. Každý koordinátor zajistil v průměru péči o 11 až 16 dětí, což odpovídá i mezinárodním kritériím.
Do pilotního projektu se aktivně zapojily také 3 fakultní nemocnice (FN Motol, Všeobecná fakultní nemocnice v Praze a FN Olomouc) a 3 komunitní služby. Péčí se podařilo pokrýt 11 krajů ze 14.
„Pokud rodina žije v odlehlejším okrese a je propuštěna z nemocničního prostředí domů, tak systémem často propadává. Díky koordinátorovi péče je ale schopna se ke službám dostat. Koordinátor na to má kapacitu i čas, je na sebe schopen převzít organizační zátěž. Takže rodina systémem nepropadá,“ upozornila Kofroňová na výrazný benefit.

„Inspirovali jsme se v zahraničí, kde je služba koordinátora běžnou součástí systému péče. A přemýšleli jsme také, jak nasbírat co nejvíce dat, která přinesou dostatek důkazů, že koordinace péče v tomto konkrétním segmentu dává smysl,“ řekla Kofroňová k projektu, který začal vznikat před dvěma a půl lety a na jehož přípravě se v pracovní skupině Péče doma podílela například i předsedkyně České asociace vzácných onemocnění Anna Arellanesová.
Psychicky mimořádně náročná práce
Pilotní projekt za dva roky (2024 a 2025) pomohl 123 dětem s vážnou nemocí a jejich rodinám. A to i dětem opravdu malým. „Od začátku se ukazovala velmi nutná potřeba podpory v nejmladší věkové kategorii, tedy u novorozenců a dětí do dvou let. Tvořily 28 % dětí v celém projektu,“ uvedla Kofroňová s tím, že péče o malé dítě je pro rodiče náročná sama o sobě, natož pak v kombinaci s nějakým jeho vážným onemocněním.
Pilotní projekt trval jen dva roky, takže nemohl postihnout delší trajektorii života dětí, přesto ale podle Kofroňové ukázal, které na které klíčové okamžiky může koordinátor péče reagovat. Jde především o:
- přesuny z nemocnice do domácí péče,
- přechod z dětského do dospělého života,
- dlouhodobá technicky velmi náročná péče doma.
Vedle toho se koordinátoři nejčastěji zabývali psychickou podporou rodin. Další jejich časté činnosti ukazuje následující graf:
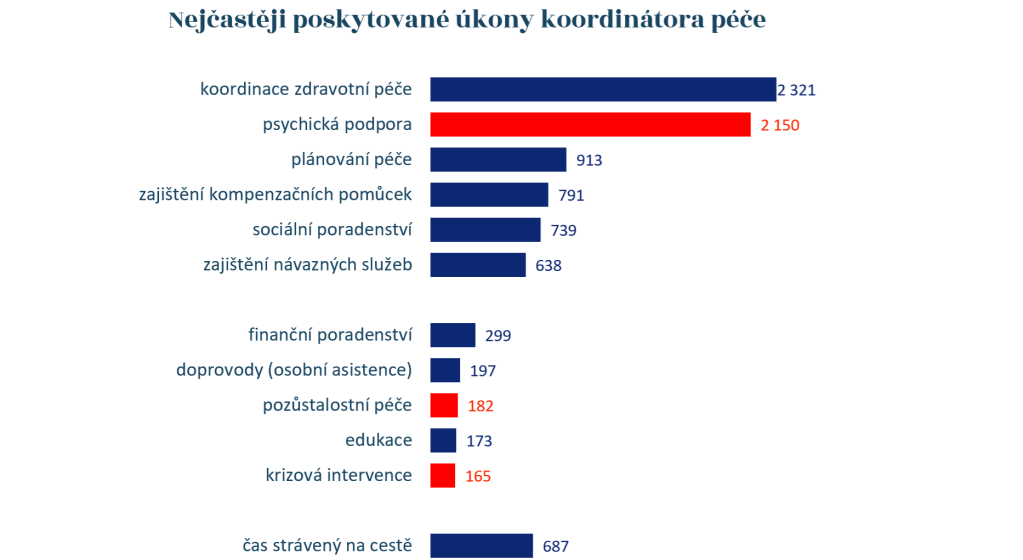
Červeně jsou vyznačeny úkony, které činí práci koordinátorů pečujících o děti s vážným onemocněním mimořádně náročnou a kladou na ně mimořádné požadavky.
„V projektu nám během dvou let zemřelo 19 dětí, tedy téměř šestina všech zapojených. A to se samozřejmě výrazně propisuje do úkonů, jako jsou psychosociální podpora, krizová intervence a pozůstalostní péče. I proto musí mít koordinátor péče o tuto cílovou skupinu trochu jiné kompetenční a kvalifikační požadavky. Mimo jiné to musí být někdo s výcvikem v krizové intervenci,“ vysvětlila Kofroňová.
Méně hospitalizací, méně výjezdů záchranky
Benefity, které pilotní projekt přinesl rodinám, jsou zřejmé. Rodina získá stabilní kontaktní bod, na který se může obracet. Ví, že dostane podporu i ve velmi krizových situacích nebo v okamžicích, kdy dojde ke zhoršení zdravotního stavu či se dítě dostává do terminální fáze svého života, případně i po jeho ztrátě. A to sníží její velké břemeno a psychickou zátěž.
„Taková rodina nejedná ve stresu, a tím pádem je schopná vést mnohem kvalifikovanější rozhodování. A je mnohem lepším partnerem lékařům při rozhodování. Rodiny také nepropadají systémem, protože se ke službám nakonec dostanou. Takže dopad je naprosto zásadní, i kvůli tomu, že dítě může trávit více času doma. To jsme si potvrdili i v interním průzkumu kvality života,“ vyjmenovala Kofroňová.

Dobře edukovaná rodina navíc znamená kvalitní a dlouhodobě udržitelnou péči doma. „Neopakují se nám hospitalizace, protože pokud je dítě nutné hospitalizovat, koordinátor to je schopen připravit tak dobře, že je buď nastavená na zcela minimální pobyt, nebo na její termín naplánuje řadu dalších návazných služeb nebo vyšetření,“ uvedla Kofroňová.
Projekt také ukázal, že zapojení koordinátorů eliminuje duplicitní vyšetření. Díky edukaci rodin se snižuje i počet výjezdů záchranné služby k nemocným dětem.
Benefity i pro poskytovatele
Jednoznačné výhody mohou z projektu kromě dětských pacientů a jejich rodin čerpat i zdravotnická a sociální zařízení, která by se do tohoto segmentu péče chtěla v budoucnu zapojit a implementovat koordinátora péče.
„Díky projektu vznikl jasný kompetenční model. Víme, jakou roli a jaké kvalifikační požadavky má koordinátor mít. Tento ukotvený rámec zjednodušuje komunikaci v systému – a to i v rámci jednoho zařízení mezi různými obory,“ konstatovala Kofroňová.
Pilotní projekt podle ní ukázal, že je zavedení koordinátora péče pro tyto děti a jejich rodiny v České republice potřebné, efektivní a realizovatelné. Připravené jsou i podklady pro legislativní ukotvení této role. To by podle Kofroňové mohlo, jak doufá, nastat brzy.
„Máme připraven návrh, který v příštích dnech představíme náměstkovi ministra zdravotnictví Ladislavu Švecovi. Máme vytištěnou publikaci, která je k dispozici celé odborné komunitě. Obsahuje metodiku, jak postupovat ve zdravotnickém zařízení při implementaci koordinátora péče. A teď záleží na klíčových hráčích – ministerstvu zdravotnictví, ministerstvu práce a sociálních věcí, ale především pojišťovnách,“ dodala Kofroňová.