Česko má nejvyšší počet JIPových lůžek v OECD a vysoce nadprůměrné množství lůžek akutních. Na řadě z nich ale neleží pacienti, zatímco lůžka následná scházejí. Náprava tohoto neutěšeného stavu spadá do jedné z priorit pro dohodovací řízení o úhradách na příští rok. Ty představilo ministerstvo zdravotnictví na zasedání analytické komise. A i když v tuto chvíli predikce počítají jen s čtyřprocentním meziročním nárůstem příjmů, jednání o změně mechanismu plateb za státní pojištěnce (a tedy navýšení peněz) běží v plném proudu.
Podle predikce analytické komise dohodovacího řízení by příští rok měly do systému veřejného zdravotního pojištění přibýt jen něco málo přes 4 % peněz oproti letošku. To znamená zhruba 23 miliard. Jde o vůbec nejnižší nárůst v posledních letech. Což spolu s letošní deficitní úhradovou vyhláškou a klesajícími zůstatky zdravotních pojišťoven nepředstavuje zrovna růžové vyhlídky.
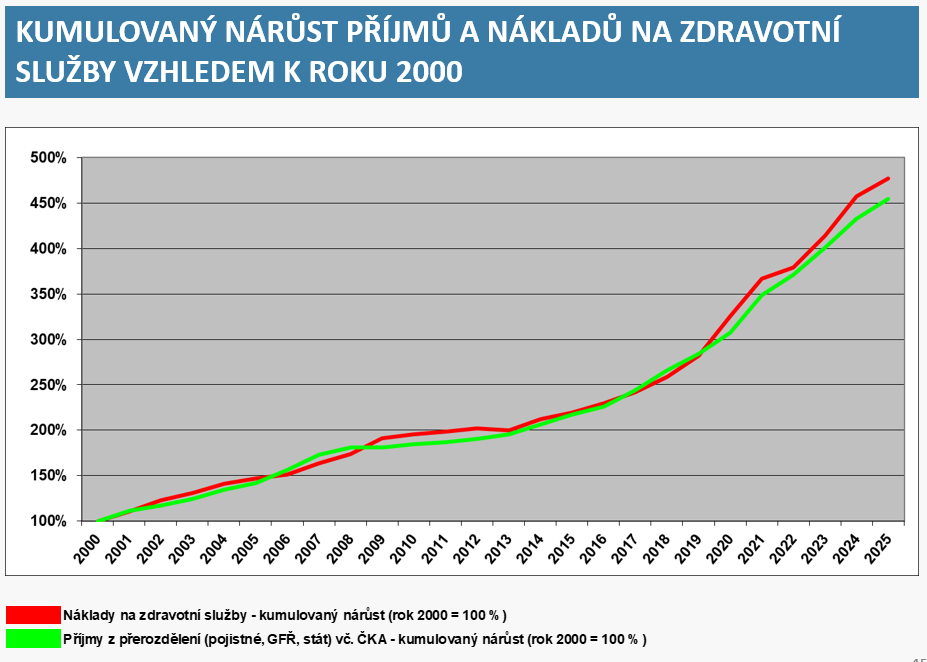
Ale je tu dobrá zpráva. Při představení priorit ministerstva zdravotnictví ředitel odboru cen a úhrad Tomáš Troch uvedl, že v tuto chvíli běží diskuse mezi ministerstvem zdravotnictví a financí ohledně úpravy mechanismu platby za státní pojištěnce. Jasno by mělo být tento měsíc s tím, že nový mechanismus má platit od příštího roku. Příjmy do systému veřejného zdravotního pojištění by tak snad měly být vyšší než ona odhadovaná 4 %.
Od prevence po duševní zdraví
A jaké jsou priority ministerstva pro další rok? Se znalostí vládního programového prohlášení i opakovaných vyjádření ministra Adama Vojtěcha nijak nepřekvapí. Má jít o čtyři okruhy:
Podpora primární péče a prevence
Chroničtí pacienti by se měli léčit hlavně v ordinacích praktických lékařů. Ministerstvo podporuje disease management a platby za výsledky péče, rozvíjet se mají týmové praxe a větší roli by měli získat nelékaři či administrativní pracovníci. Cílem je také zlepšit dostupnost stomatologické péče a zubních pohotovostí.
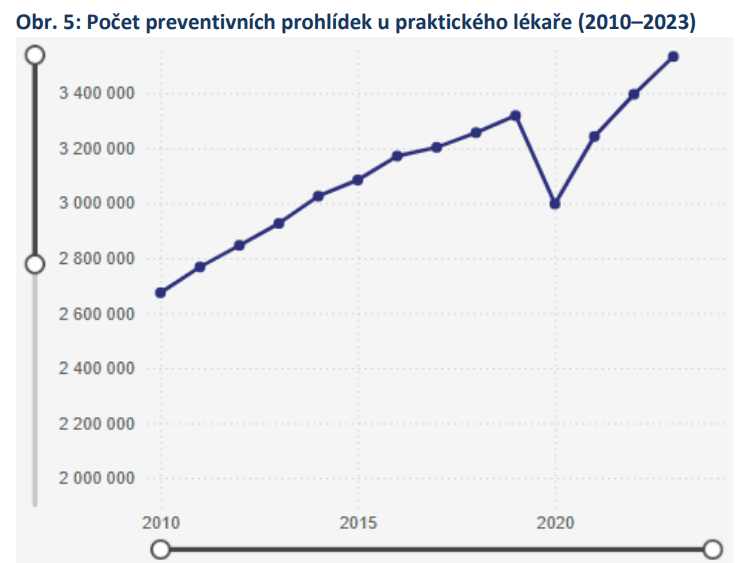
Podpora péče ve vlastním sociálním prostředí
Vzhledem k tomu, že do roku 2040 stoupne počet lidí nad 85 let na více než 470 tisíc, neobejdeme se bez bytelné sítě terénní péče – pobytová zařízení nemají šanci takový nápor zvládnout. Proto musíme už nyní posilovat domácí péči. Zároveň je třeba konečně vyřešit Achillovu patu našeho systému, totiž sociálně-zdravotní pomezí. A ruku v ruce s tím by měla jít i podpora rozvoje a dostupnosti paliativní péče.
Podpora duševního zdraví
Další skloňované téma (nejen) Babišovy vlády je péče o duševní zdraví. Jedním z prvních kroků Andreje Babiše ve zdravotnictví (a dalších příbuzných resortech) koneckonců bylo obnovení Rady vlády pro duševní zdraví. Tady je na prvním místě zlepšení dostupnosti péče, která je tristní. A to především u dětí a adolescentů. Vzniknout by také měla adekvátní síť krizových služeb.
Zvýšení kvality a efektivity poskytované péče
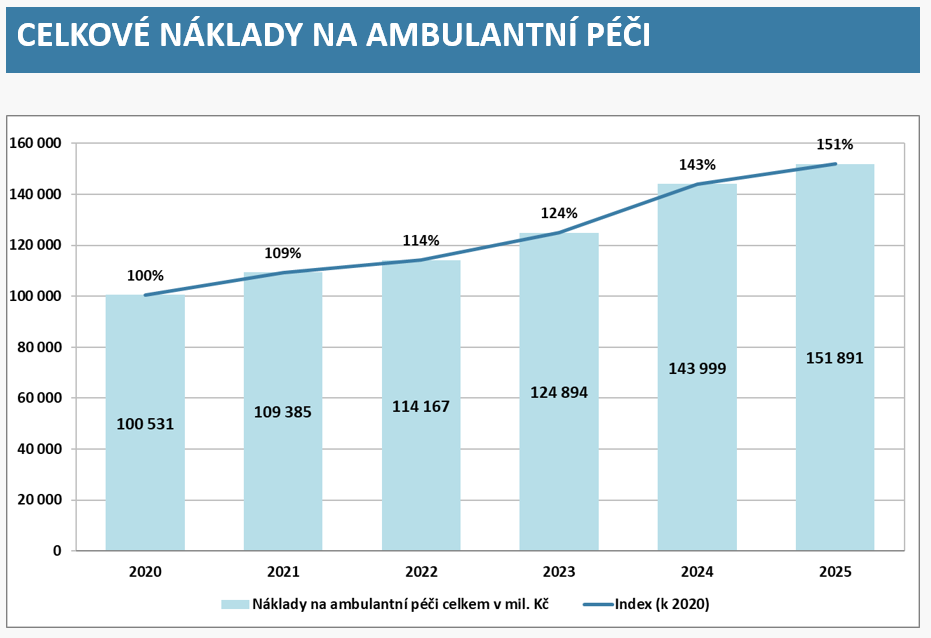
Aby bylo v dalších letech s rostoucími nároky na péči o stárnoucí populaci vůbec možné systém udržet, neobejdeme se bez zvyšování efektivity. Bodem číslo jedna je restrukturalizace lůžkového fondu nemocnic. Nevytížená akutní lůžka, jimž klesá obložnost, by se měla přeměnit na nanejvíc potřebná lůžka následná a dlouhodobá. Těch totiž budeme v nadcházejících 15 letech potřebovat alespoň 9 500 navíc.
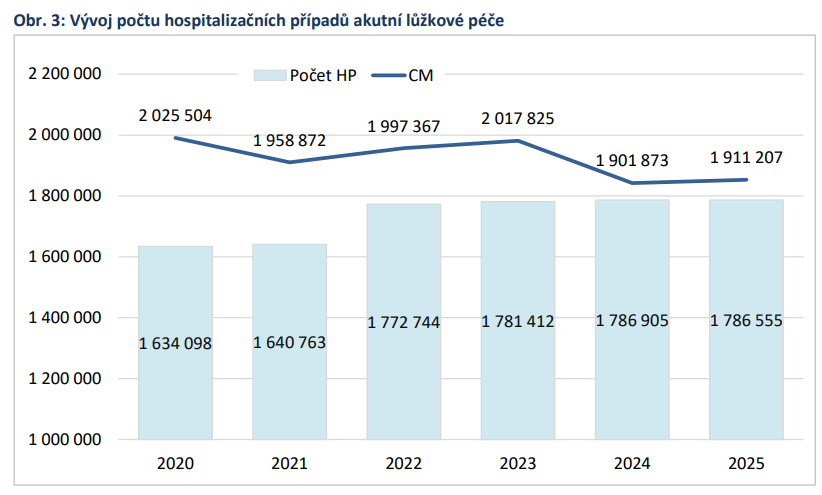
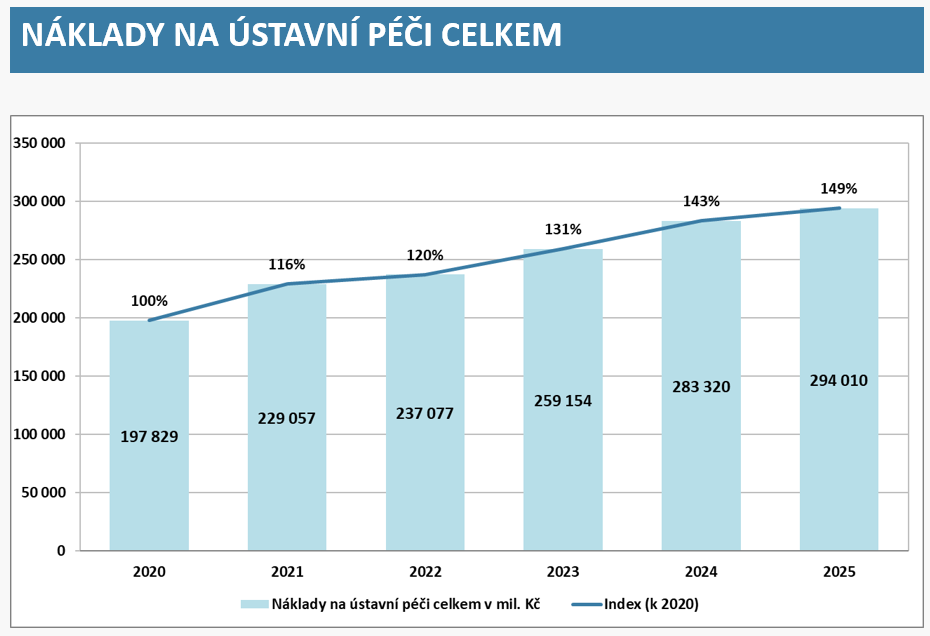
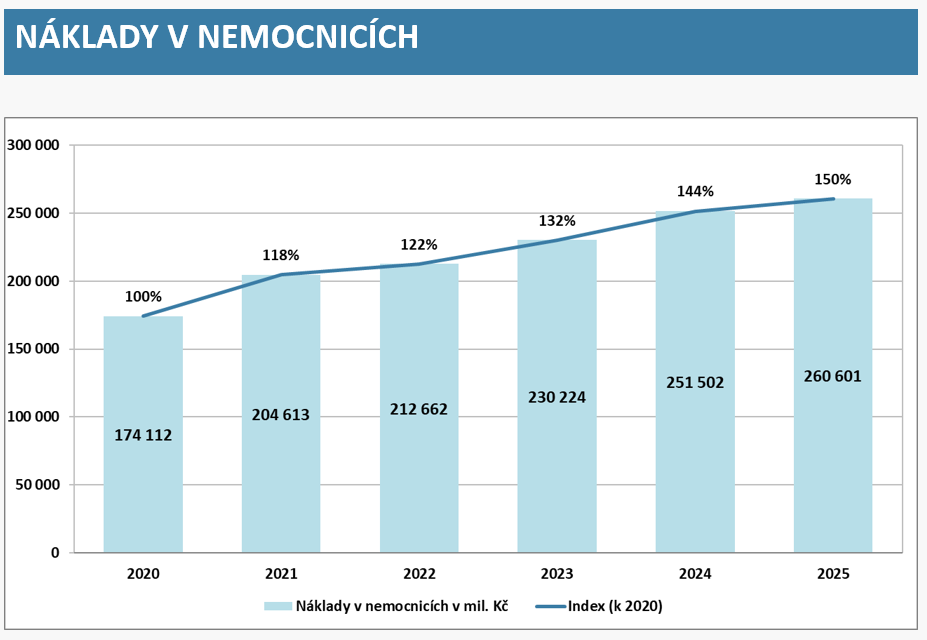
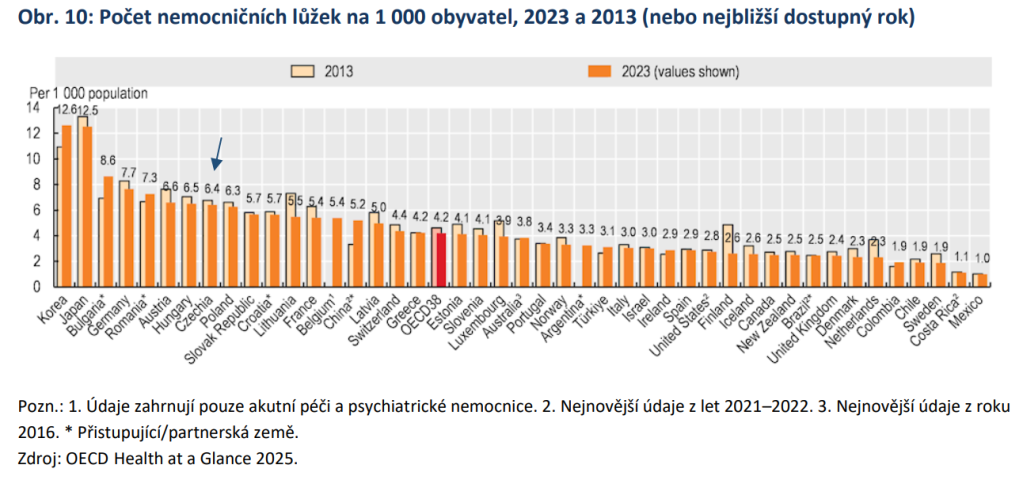
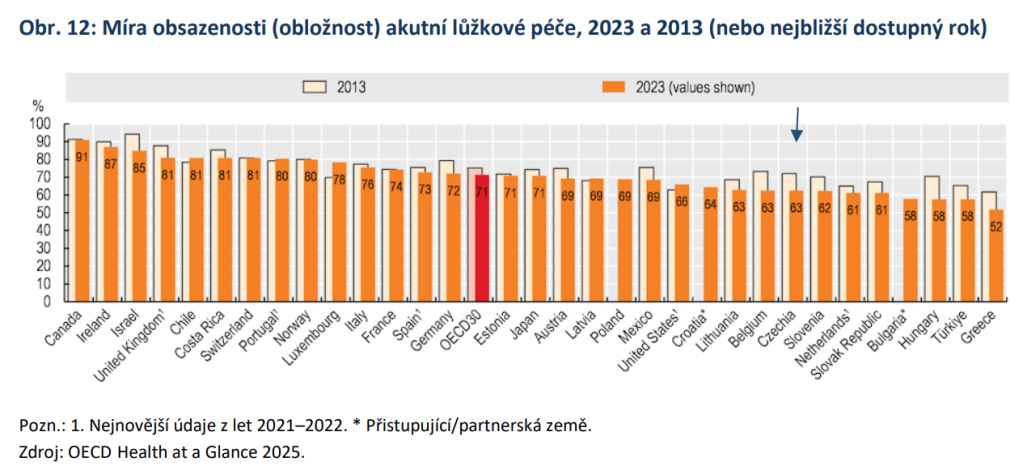
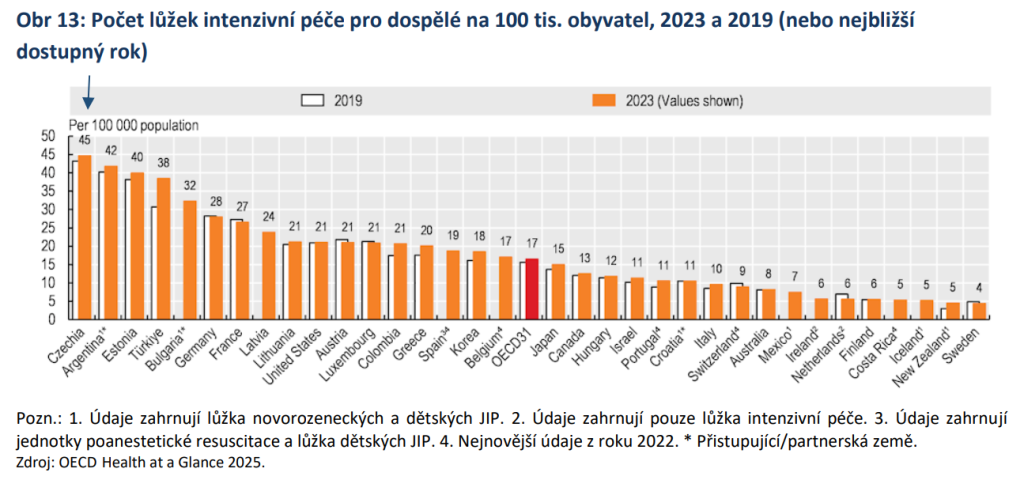
„Česko se dlouhodobě řadí mezi země OECD s nejvyšší kapacitou nemocničních lůžek v přepočtu na obyvatele. Vyznačuje se také velmi hustou nemocniční sítí. Více než 98 % obyvatel venkovských oblastí má dostupnou nemocnici do 45 minut jízdy autem. Průměrná obložnost akutní lůžkové péče v Česku byla v roce 2023 na úrovni 63 %, což je výrazně pod průměrem zemí OECD (71 %). Zároveň má Česko – v porovnání se všemi státy OECD – nejvyšší počet lůžek intenzivní péče pro dospělé v přepočtu na počet obyvatel,“ popisuje zpráva analytické komise místa, kde můžeme zvyšovat efektivitu.
Úhradová vyhláška jen jako stvrzení dohod
Další nezbytnou součástí cesty k efektivnějšímu systému je zavádění úhradových modelů, které neodměňují jen za objem péče, ale hlavně za její výsledky. Zároveň by ministerstvo stálo o revizi centrové léčby, smysluplnou centralizaci té nejspecializovanější léčby, která má při provádění ve velkých objemech podstatně lepší výsledky, a naopak přesun vybrané péče do jednodenního a ambulantního režimu.
To sice proklamoval i minulý ministr Vlastimil Válek, při pohledu na zpětný vývoj se mu to ale povedlo jen omezeně. A v neposlední řadě je k větší efektivitě také potřeba začít více využívat telemedicínu a nástroje umělé inteligence.
Na analytické komisi také zazněl ministrem Vojtěchem stále opakovaný záměr nechat těžiště rozhodování o úhradách na segmentech a plátcích, ne na ministerstvu.
„Jsme pro navrácení základních principů dohodovacího řízení, kdy je dohoda v rukou pojišťoven a poskytovatelů a ministerstvo přistupuje spravedlivě ke všem segmentům. Úhradová vyhláška má sloužit k potvrzení dohod a její role bude postupně omezována ve prospěch aktivnější úlohy a větší zodpovědnosti zdravotních pojišťoven za zajištění péče pro své pojištěnce,“ zdůraznil Troch.
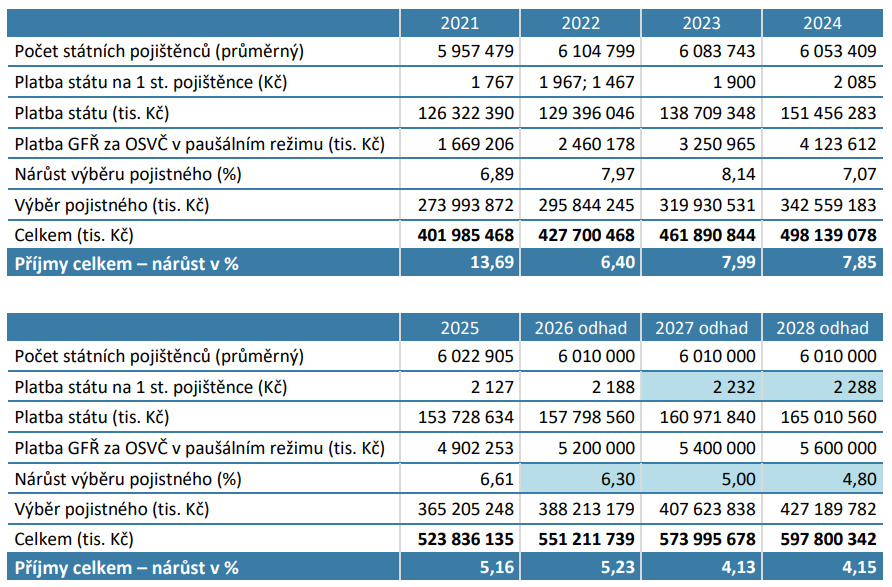
Za státní pojištěnce necelá třetina příjmů
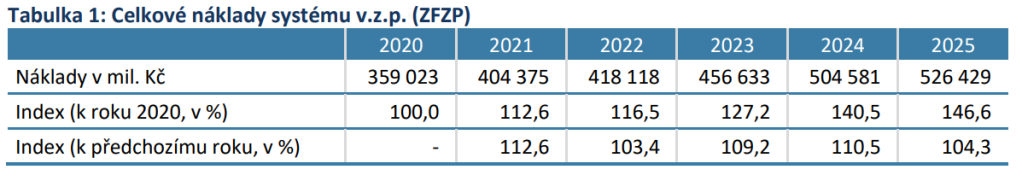
A jak se zdravotnictví vyvíjí po ekonomické stránce? V roce 2025 dosáhly celkové příjmy zdravotních pojišťoven téměř 524 miliard. 370 miliard se vybralo na pojistném a skoro 154 miliard na platbách za státní pojištěnce. V porovnání s předchozím rokem se příjmy zvedly o necelých 26 miliard. Státních pojištěnců přitom loni bylo 55 %, na celkových příjmech se ale podíleli ani ne z 30 %.
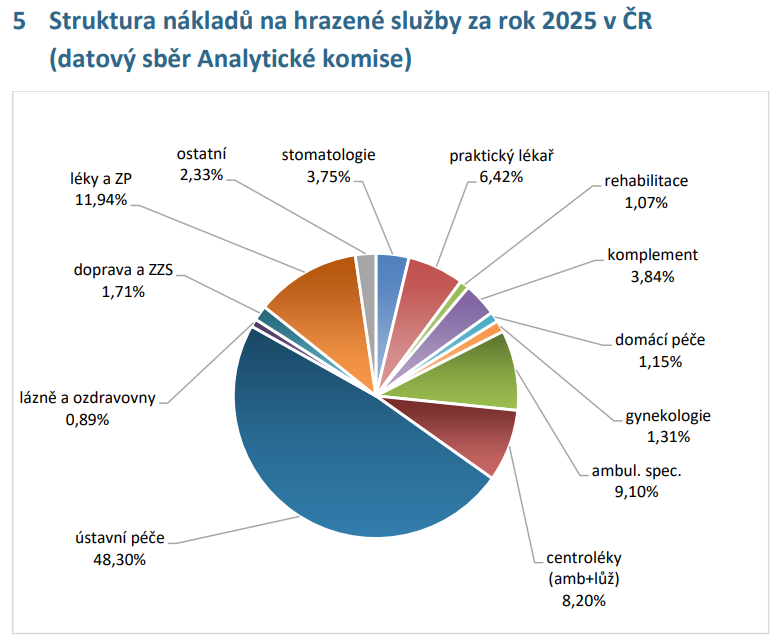
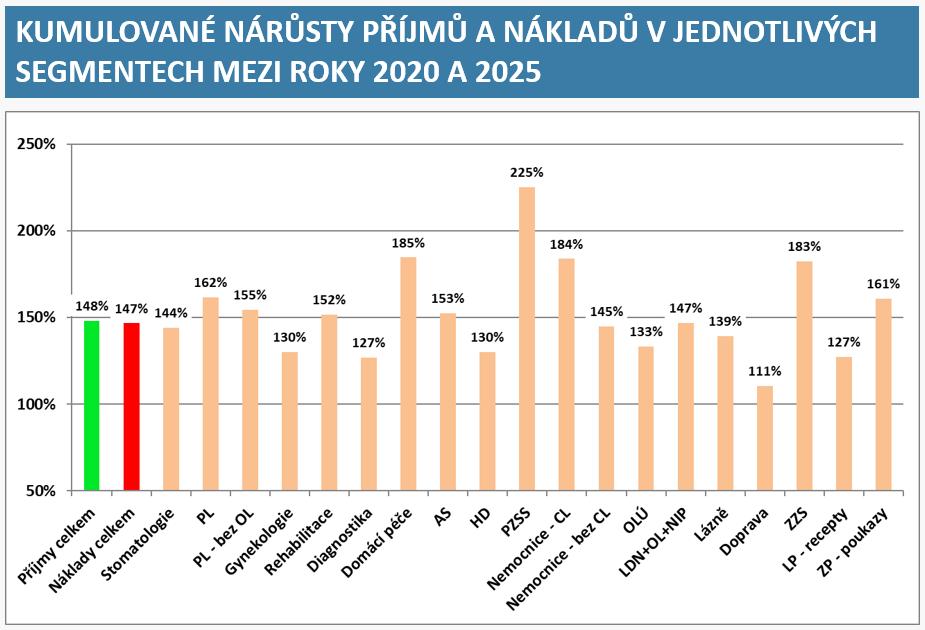
„V roce 2026 ve světě roste geopolitické i ekonomické napětí včetně nejasných ekonomických dopadů. V ČR se očekává mírný ekonomický růst, inflace je blízko inflačního cíle, ale centrální banka zůstává opatrná,“ konstatuje zpráva analytické komise.
Pro příští rok (když nepočítáme se zamýšlenou změnou mechanismu plateb za státní pojištěnce) odhadují zdravotní pojišťovny příjmy systému ve výši 574 miliard, což by mělo být o 4,13 % víc než letos. V roce 2028 by to pak mělo být 598 miliardy, jde tedy meziroční nárůst o 4,15 %.
Mohlo by vás zajímat
Zdroj grafů: Analytická komise dohodovacího řízení pro rok 2027