Interna je největší hospitalizační odborností v zemi – jenže její lékaři jsou zároveň jednou z věkově nejstarších odborností. Pětině je přes 70 let, mladí lékaři o obor nestojí a interny jsou ztrátové. Pokud se úhrady nepovede navýšit, jen těžko vyřešíme začarovaný kruh, který jinak se stárnutím populace povede ke kolapsu péče v regionech. Problematice se ve středu věnoval sněmovní zdravotnický výbor.
„Internisté jsou takovými praktickými lékaři nemocniční péče. Staráme se o ty nejkomplexnější pacienty, tedy se syndromem multimorbidity. Když budete mít jaterní chorobu ve 40 letech, pravděpodobně si k péči vyberete hepatologa. Ale pokud je vám 70 a k tomu máte tři a více dalších nemocí, bude názor hepatologa stále stejně platný, ale už nebude kontextuální. A kdybyste pak uplatnili všechny názory superspecialistů, dostanete pacienta do velmi nešťastné situace. Právě internisté dokážou nejen poskytnout komplexní pohled na věc, ale také ohlídat, aby pacient nebyl poškozen dvaceti různými agresivními léčebnými strategiemi,“ přibližuje místopředseda České internistické společnosti a poradce ministra zdravotnictví Tomáš Hauer.
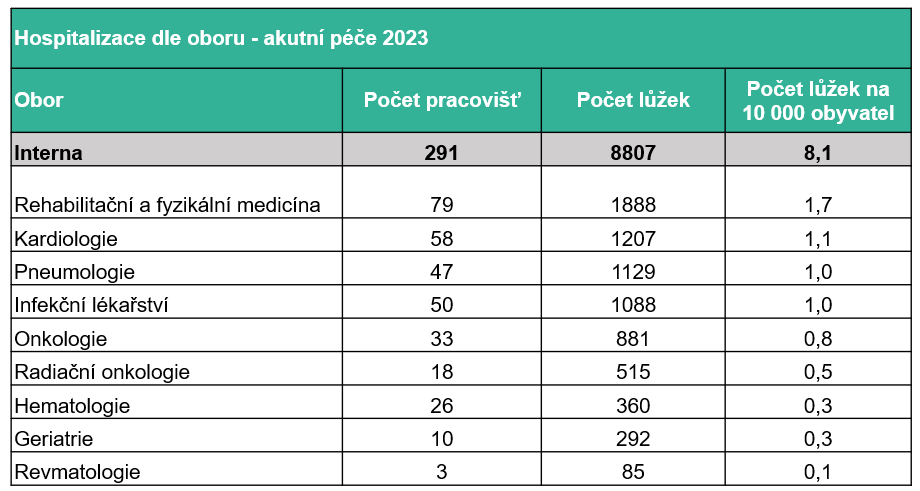
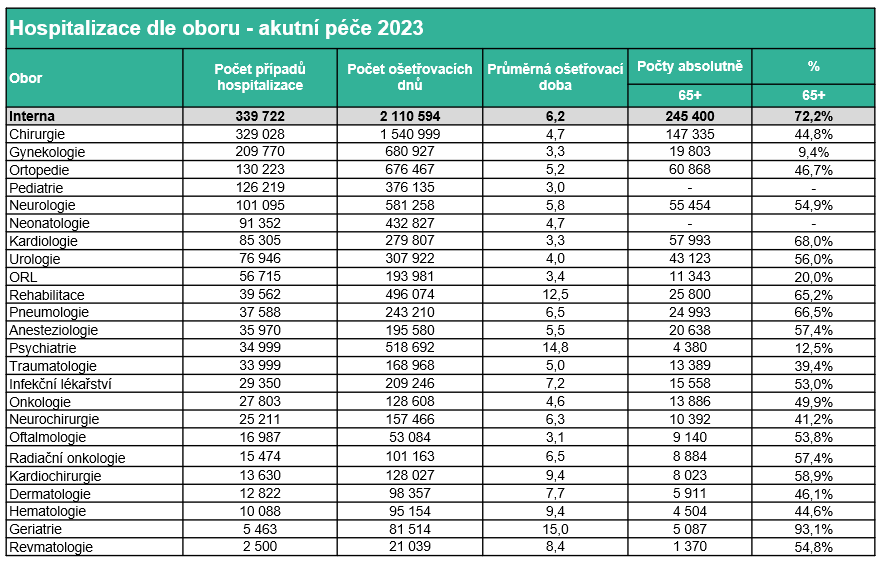
V Česku přitom máme tři stovky interních pracovišť a 9 tisíc interních lůžek. Jde tak o největší hospitalizační odbornost, která v roce 2023 zajistila péči o 350 tisíc hospitalizačních případů v rámci 2,1 milionu ošetřovacích dnů.
72 % těchto pacientů bylo nad 65 let – a právě počet těchto lidí v populaci rapidně poroste. Jak ukazují data Českého statistického úřadu, do roku 2040 stoupne počet seniorů ve věku nad 85 let 2,4x. Navíc populace nestárne zrovna zdravě, takže ani jejich zdravotní stav nebude růžový – což u řady povede ke ztrátě soběstačnosti.
Interna dnes není sexy
V úvahu proto přichází model, kdy internisté zastanou zejména v regionálních nemocnicích gró hospitalizační péče a k ruce dostanou další odbornosti jako konziliární. A protože trendem je přesun péče do komunity, můžeme se inspirovat také v severských zemích, kde velké nemocnice obhospodařují domácí interní lůžka.
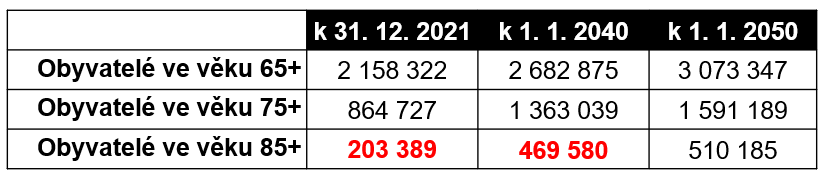
Jenže zatímco poptávka po interně bezesporu poroste, otázkou zůstává, kdo tuto péči zajistí. Internisté (kterých jsme v roce 2023 měli 1 357) jsou totiž jednou z věkově nejstarších odborností. Polovina je starší 60 let a pětině je nad 70 let. Lze tedy předpokládat, že během pěti let skončí. Odborná společnost se sice snaží ze všech sil vychovávat novou krev, atestantů ovšem není dost a nedaří se doplňovat přirozený úbytek.
„Jedním z hlavních důvodů, proč internistů není dost, je, že nedokážeme internu udělat v očích samotných lékařů dostatečně atraktivní. Mimo jiné proto, že je v nemocnicích interna brána jako něco, co musí trpět, protože není dostatečně zaplacená. V malých a středních nemocnicích je základní sazba pojišťovny k jednomu casemixovému bodu nižší než náklad. Interny jsou ztrátové, internisté to vědí a brzdí to rozvoj oboru,“ konstatuje Hauer.
Pětina interen má obložnost pod 40 %
V regionálních nemocnicích činí nákladová sazba necelých 75 tisíc korun, úhradová sazba je ovšem podle propočtů Ústavu zdravotnických informací a statistiky (ÚZIS) nižší (ve velkých a středních zařízeních zhruba odpovídá nákladům). Na jeden casemixový bod tak vzniká ztráta téměř 8 900 korun. Celorepublikově mají tato zařízení kvůli internám sekeru 1,6 miliardy.
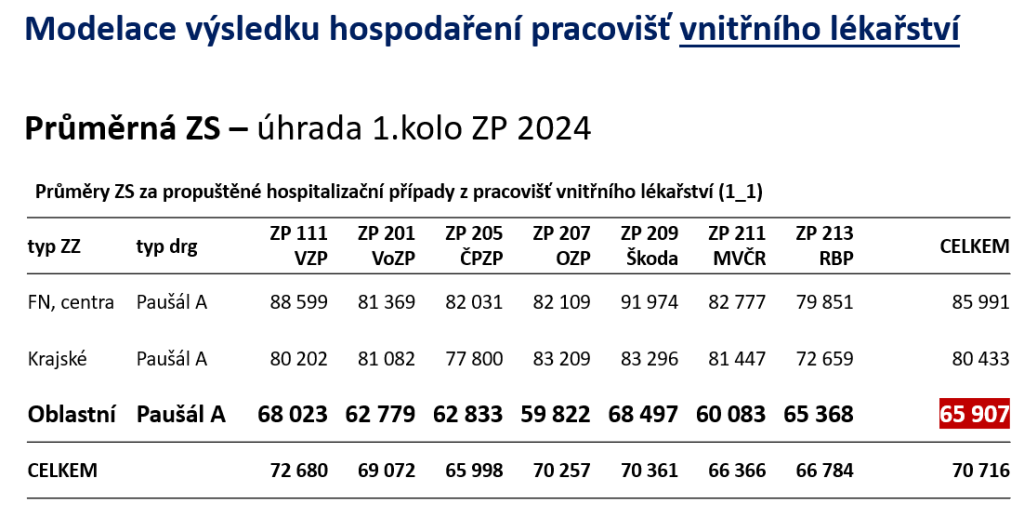
Prodělečnost interních oddělení s sebou může nést i další negativní jev. „Nemotivujme poskytovatele, aby péčí, která nemusí být nezbytná, kryli sekeru, kterou jim interny v rozpočtech dělají. Kam patologické incentivizace mohou vést, dnes vidíme v médiích,“ dodává Hauer.
Podle ředitele ÚZIS Ladislava Duška je tak potřeba, aby se úhradové základní sazby u interen co nejvíce blížily reálným nákladům.
Mohlo by vás zajímat
„Je to věc evoluční, ne skoková, ale tímto směrem bychom měli postupovat. To ovšem v žádném případě nesmíme interpretovat tak, že má vylétnout vrtulník s pytlem peněz a plošně je rozdat. Tím by se zastavila potřebná restrukturalizace lůžkového fondu. A musíme to dělat se zohledněním efektivity jednotlivých pracovišť. Objektivní pravdou je, že bývá velmi rozdílná. Máme zhruba 20 % pracovišť, která se dostávají na obložnost ani ne 40 %. To samozřejmě nemůže být nákladově efektivní,“ konstatuje Dušek.
Potřebujeme standardy efektivity
Na jednu stranu tak potřebujeme držet interní lůžkový fond tak, aby naplnil potřebu péče za 10 až 15 let. Na druhou by ale měla být valorizace základních sazeb podmíněna efektivitou a motivovat poskytovatele, aby na ní zapracovali. Proto potřebujeme zavést standardy efektivity zahrnující například to, že obložnost existujících smluvních lůžek nebude nižší než 75 %. Nebo minimalizovat případy, které lze bez problémů řešit v rámci jednodenní péče.
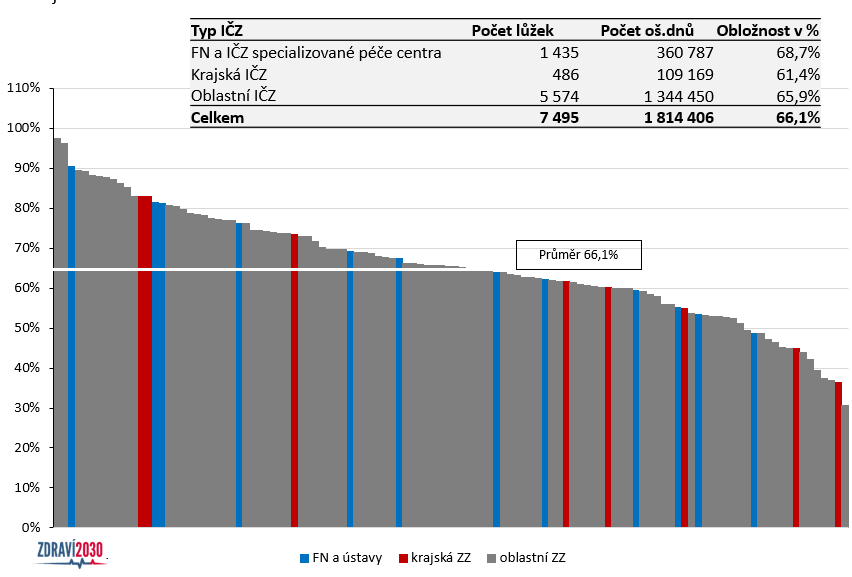
Výbor pro zdravotnictví proto ve svém stanovisku uložil řediteli ÚZIS zpracovat do 1. září daty podložený metodický kalkulační postup kategorizace pracovišť lůžkové péče z hlediska efektivity jejich provozu.
Provoz interen se ovšem vyznačuje také vysokou náročností ošetřovatelské péče. Jenže pokud má oddělení hodně těžkých pacientů, kteří této péče vyžadují nejvíce, nijak se to neodráží v úhradách. Podle Duška je proto třeba standardizovavou výkonnost ošetřovatelského personálu a náročnost ošetřovacích dnů zabudovat do kalkulace nákladovosti a promítnout do odměňování péče.
Ucpané nemocnice
Podobný problém bohužel existuje i u následné a dlouhodobé péče. I zde se totiž náklady u některých ošetřovacích dnů vyškrabaly nad reálné úhrady. Průměrně je tato péče v rámci ošetřovacího dne placena o pětistovku hůře, než jsou skutečné náklady. Celorepublikově by tak bylo na dorovnání potřeba 1,7 miliardy korun.
„Pokud úhrada za následná lůžka nepůjde pro regionální nemocnice do minusu, využijí ředitelé možnosti restrukturalizovat. Když by se to podařilo, uvolní se akutní lůžková péče, zkrátí se doba hospitalizace a systém může reálně ušetřit. Byl bych rád, pokud se to povedlo už v probíhajícím dohodovacím řízení pro rok 2027,“ říká k tomu předseda zdravotnického výboru Jiří Mašek. O optimalizaci úhrad už v tomto dohodovacím řízení ostatně požádal výbor i v přijatém stanovisku.
K tématu:
- Ucpané nemocnice: Česko plýtvá miliardami na lůžka, která nepotřebuje. Ta nejdůležitější schází
- Sekera 1,6 miliardy: Interny malých nemocnic jsou ztrátový byznys. Budeme je ale zoufale potřebovat
- Demografická noční můra: V roce 2050 tu bude půl milionu lidí nad 85 let. Péče o ně je ale prodělečná
- Umírání na přístrojích jako český standard? Čtvrtina pacientů na JIP tam vůbec nepatří
Narovnání úhrad a vytvoření lůžek následné péče by přispělo k řešení momentálně dost neutěšené situace. „Máme tu nešvar, kdy interny suplují LDN a podobná zařízení. Pro řadu pacientů už nemůžeme zdravotně nic udělat, potřebují sociální péči. Na interně nemají co dělat, ale zkrátka je nemáme kam dát,“ konstatuje poslankyně a internistka Věra Adámková.
„Snažím se pomoci jedné velké krajské interně, která na tom není dobře. Třetina práce primářů je, že denně bojují o to, kam odeslat pacienty – a nemají kam. Dnes pacienti, co mají být na standardních lůžkách, leží na JIP, a na standardech leží ti, kteří mají být na následných lůžkách nebo v geriatrické péči. Je to začarovaný kruh,“ shrnuje Hauer.
Příležitost pro dohodovací řízení
Co by ještě mohlo pomoci, abychom získali více mladých internistů? „Regionální nemocnice často disponují malým počtem školitelů, kteří mohou vzdělávat mladé lékaře,“ poukazuje ředitel Oblastní nemocnice Náchod Jan Mach. Existuje přitom vyhláška, která vyjmenovává seznam oborů, v nichž je možné, aby měl jeden školitel šest školenců. Pokud by se na něj přidala interna, mohl by se počet nových internistů zvednout, míní Mach.
Podle Hauera je zase třeba myslet na podporu interny při nastavování postgraduálního vzdělávání. „Stačí, když to mladým lékařům zjednodušíme a zpřátelštíme. S notickou, že tu máme pacienty, kteří potřebují kvalitní, kompetentní, vzdělané lékaře. Má to tedy být náročné, ale přátelské,“ konstatuje.
Jisté ale je, že bodem číslo jedna je finanční podpora interny. A vzhledem k tomu, že by v nejbližších dnech či týdnech mělo být jasné, o kolik se příští rok zvednou platby za státní pojištěnce, je právě posílení následné péče a oblastních interen k diskusi.
„Pokud se peníze nenajdou, situace se v žádném případě nezlepší,“ uzavírá Hauer. „Když vám z okresní nemocnice odejde poslední kardiolog, tak ji nezavřete. Ale když odejde internista, musíte ji zavřít hned. Internista se o kardiologického nebo nefrologického pacienta postará, ale třeba revmatolog o multimorbidního pacienta těžko,“ dodává.











