Nesystémový chaos, kdy na nejdražších lůžkách umírají pacienti, kteří by tam vůbec neměli být. Tak lze popsat stav jednotek intenzivní péče v České republice. Tomu, jak změnit brutálně špatné dlouhodobé výsledky, zvýšit efektivitu péče a zároveň začít poskytovat služby více šité na míru pacientům, se věnoval Kongres následné intenzivní péče pořádaný Penta Hospitals.
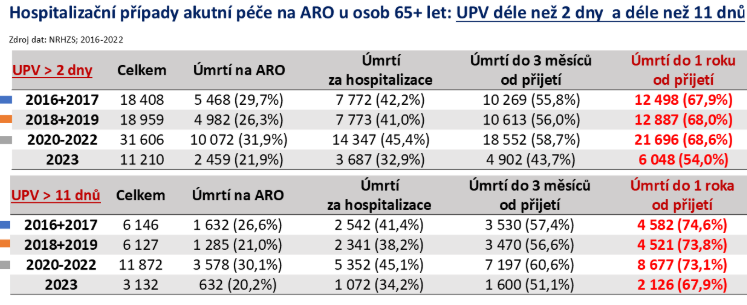
Rok po přijetí na ARO s napojením na plicní ventilaci delší než dva dny nežijí dva z pěti pacientů. A u lidí nad 65 let jsou to dvě třetiny. Tato hrůzostrašně vypadající čísla ovšem neznamenají, že bychom poskytovali mizernou péči. Jedním z háčků je, že na tato lůžka posíláme pacienty, kteří na ně nepatří.
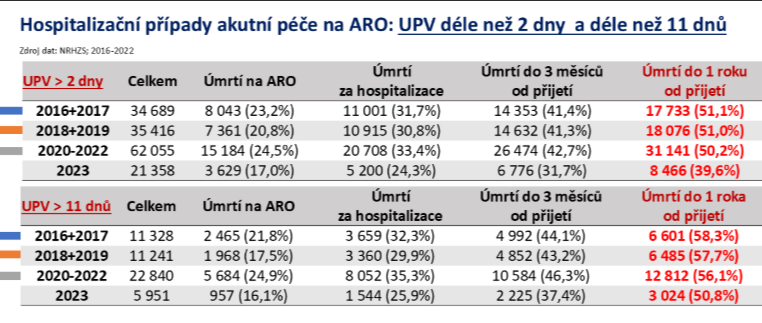
„Co je velmi negativní z pohledu posuzování efektivity péče v Česku, jsou dlouhodobé výsledky. Když se podíváte na velmi jednoduchý ukazatel, kolik žije pacientů, kteří byli hospitalizováni na intenzivní péči za jeden rok, vycházíme z toho ve srovnání s jinými zeměmi velmi, velmi špatně,“ konstatuje předseda České společnosti anesteziologie, resuscitace a intenzivní medicíny Vladimír Černý.
Holandská studie ukazuje, že rok po hospitalizaci na JIP žije 72 % pacientů, data z Austrálie hovoří o 90 %. „U nás bohužel to samé platí v opačném gardu. Víceméně něco mezi 70 a 85 % pacientů hospitalizovaných na intenzivní péči, kterým bylo jim 65 plus a byli na ventilaci déle než dva dny, už za rok nežije,“ shrnuje Černý.
Čtvrtina pacientů na JIP tam nemá co dělat
Proč tomu tak je? Podle Černého minimálně čtvrtina lidí, která je u nás na intenzivní péči, tam nemá co dělat. Jednoduše proto, že jim z pohledu jejich klinického výsledku nic moc pozitivního nepřinese. Velká část lidí je přitom na JIP přijímána v závěrečné etapě svého onemocnění.
„Systém není nastavený tak, aby tyto pacienty umožnil přijmout někam jinam a poskytnout jim adekvátní péči v souladu s jejich hodnotami,“ přiznává Černý.
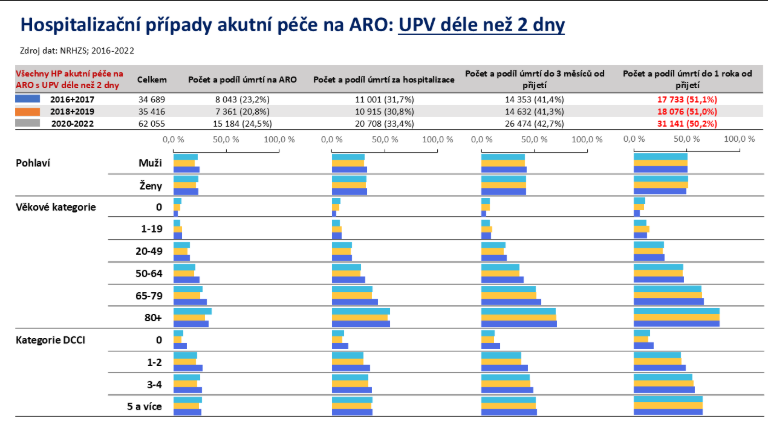
A je tu ještě jiný aspekt. „Ve velkém množství případů a minimálně polovině regionů téhle země nemůže akutní lůžková péče za řadu čísel. Supluje totiž insuficienci komunitní ošetřovatelské péče a přebírá pacienty od záchranky. Obslužnost záchranky do pobytových sociálních služeb se za posledních 10 let zvedla průměrně o 80 %. Jsou ale i regiony, kde se více než zdvojnásobila. Tito pacienti pak často končí na akutních a intenzivních lůžkách, kde umírají,“ poukazuje ředitel Ústavu zdravotnických informací a statistiky (ÚZIS) Ladislav Dušek.
Do efektivity máme míle daleko
V intenzivní péči ale máme i další nedostatky, například co se týče efektivity. V Česku dlouhodobě existuje kolem 5 700 akutních intenzivních lůžek. Ve výsledku tak máme kolem 40 JIP lůžek na 100 tisíc obyvatel, ačkoliv průměr OECD je 17.
„Absolutně máme jistě nejvyšší počet lůžek ze zemí okolo nás. Jedním z důvodů ale může být odlišný způsob výpočtu počtu lůžek intenzivní péče na definovaný počet obyvatel,“ poukazuje Černý s tím, že klasifikace používaná u nás není kompatibilní s tou zahraniční.
Využití těchto lůžek je ovšem nízké. Celková obložnost v oboru anesteziologie a intenzivní medicína je 65 %, u intenzivní péče v chirurgii jde o 63 % a interně 64 %.
Mohlo by vás zajímat
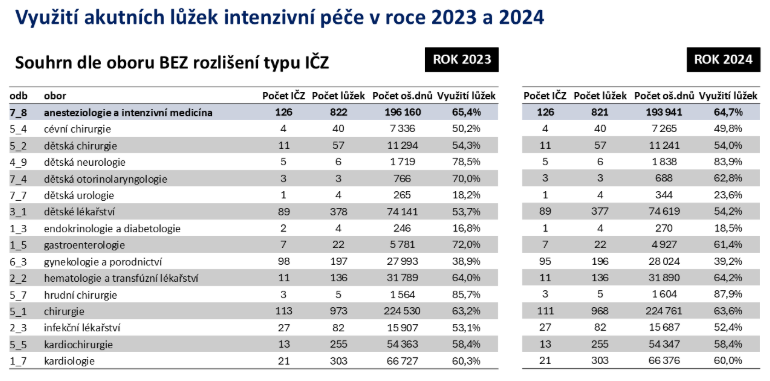
„Podle obložnosti a využívání lůžek to vypadá, že si je skladujeme na doby příchozí války. Třetina pracovišť nedosahuje obložnosti, která by se zprava, zleva dala označit za nákladově efektivní,“ konstatuje Dušek.
Vykazování? Jeden velký nepořádek
Nízká efektivita mimo jiné určuje, že na velké části lůžek buď neleží pacienti. Anebo jde jen o lůžka nasmlouvaná, která ovšem reálně v nemocnicích nejsou.
„Pro mě, je-li lůžko nasmlouváno zdravotní pojišťovnou, tak existuje. Slýchám pohádky na téma: ‚Ty nám dělíš obložnost nějakým číslem, když jsme ta lůžka nikdy neviděli.‘ Na to říkám: ‚Chlapci a děvčata, ta lůžka máte nasmlouvaná, máte na ně mít personál. Tak to odsmlouvejte,‘“ pozastavuje se Dušek.
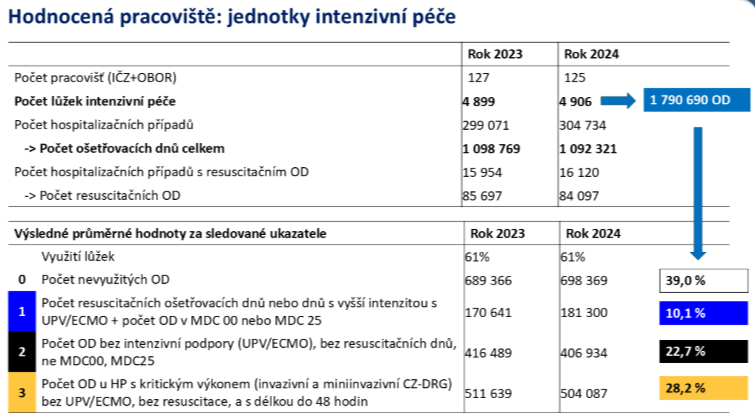
Dalším zásadním problémem je vykazování. Respektive fakt, že evidentně každé zařízení vykazuje péči, jak si usmyslí. Faktem je, že jen zhruba třetinu ošetřovacích dnů na JIP nemocnice vykazují jako skutečně intenzivní péči – 39 % tvoří nevyužité ošetřovací dny a 28 % je méně intenzivní péče.
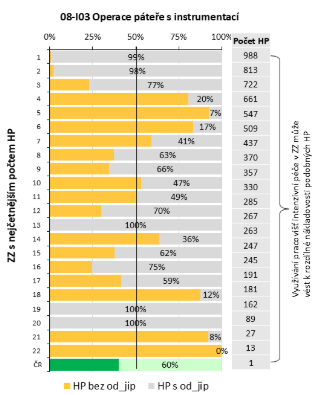
„Heterogenita vykazování JIPových dnů je brutální. Například u operací páteře s instrumentací máme mengeleovské nemocnice, které vám po této operaci odepřou pobyt na intenzivní péči. Nebo cévní mozkové příhody – je tu velká nemocnice s iktovým centrem, kde po CMP nejste na JIP ani jeden den. A pak je tu nemocnice, kde jste 18 dní. Tak si z toho něco vyberte. Logicky se takto neléčí,“ popisuje profesor Dušek. Ještě větší nepořádek pak podle něj je při vykazování typu ošetřovacích dnů na JIP.
Pryč s iracionálními indikacemi
Dobrou zprávou je, že se odborná společnost snaží vší silou popsaný stav změnit. Dnes už máme vypracované cíle, kterých bychom chtěli dosáhnout, analýzu sítě a model optimalizace lůžek s ohledem na stávající využití a také na množství lidí, kterým tato péče skutečně může pomoci. Odborná společnost už také dostala zadání, že má vypracovat koncepci intenzivní a perioperační péče. Ta by po odpřipomínkování a schválení měla vyjít ve věstníku ministerstva zdravotnictví.
Co tedy udělat pro to, aby měla intenzivní péče v Česku lepší výsledky? „Zcela zásadní je dosáhnout toho, aby naše indikace pacientů do intenzivní péče byly lepší než doposud. Špatné klinické výsledky jsou zejména dílem iracionální indikace,“ podtrhává Černý.
Součástí přístupu musí být i tzv. Advanced-care planning, do něhož se vedle nemocničních lékařů zapojí i praktici a ambulantní specialisté. Jak by to mělo vypadat? Ve chvíli, kdy má pacient diagnostikovanou doživotní nemoc, je s ním třeba mluvit a připravit, že se choroba zřejmě jednou zhorší do fáze, kdy už intenzivní péče nepomůže. Proto je nutné zjistit jeho hodnotovou anamnézu a hledat typy péče, které pro něj přicházejí v úvahu.
Propojený systém ušetří personál
Zásadní je také reklasifikace typů intenzivní péče tak, abychom se mohli srovnávat s jinými zeměmi. A zároveň aby si je nevykládal každý poskytovatel jinak. Vedle toho bychom měli mít indikátory kvality a jednotné datové standardy, abychom mohli vyhodnocovat kvalitu péče poskytovanou na JIP bez ohledu na to, zda jde o velkou či malou nemocnici.
Jednotky intenzivní péče by navíc měly mít v nemocnicích jasné ukotvení. Ze světa by tedy měly zmizet modely, kdy má jedna nemocnice čtyři různé JIP, které o sobě skoro neví – a žádná z nich nemá dost personálu. Cílem je jednotný, propojený systém JIP, který bude plynule navázán na ostatní péči a poběží v kontextu celé nemocnice, ne jako izolovaná jednotka.
„To dnes výrazně omezuje kapacitu intenzivní péče i její efektivní čerpání. A to včetně kontextu debaty, že nemáme dostatek personálu. I z toho důvodu bude velký tlak na to, aby se v nemocnicích do určité velikosti formovaly jednotky mezioborové péče,“ dodává Černý.
Příležitost po 50 letech
Každopádně nyní je příležitost v intenzivní péči otočit kormidlem. „V letošním roce máme unikátní možnost po 50 letech definovat koncepci intenzivní péče v naší republice. První koncepce našeho oboru vznikla v roce 1974. A nyní můžeme všechno, o čem se po celou dlouhou dobu bavíme, ukotvit tak, aby intenzivní péče v Česku byla srovnatelná se systémy ve vyspělých zemích,“ uzavírá Černý.