O bakteriích rezistentních na antibiotika slyšel asi každý. Mnohem méně se ovšem mluví o superplísních a kvasinkách, na něž nefunguje léčba. Závažná invazivní onemocnění, která způsobují, přitom postihují miliony lidí – a nepříjemné mykózy zná asi každý. Odborníci proto bijí na poplach: Musíme začít investovat do výzkumu i diagnostiky, jinak zaplatíme vysokou daň v lidských životech.
Invazivní plísňová onemocnění ročně postihují více než 6,5 milionu lidí a nesou s sebou vysokou úmrtnost. A to i v případech, kdy jsou citlivé na antimykotika. V poslední době se navíc objevily nové kvasinky a plísně rezistentní vůči léčivům, které se rozšířily po celém světě. Padesátka vědců ze států od Brazílie po Čínu proto nyní zveřejnila v časopise Nature Medicine výzvu k tomu, aby se této opomíjené problematice začala věnovat pozornost.
„Rezistentní houby stále více komplikují klinickou léčbu a způsobují nadměrnou úmrtnost. Tyto problémy zhoršuje několik faktorů, včetně nedostatku rychlé diagnostiky detekující rezistenci, která není založená na kultivacích, a scházejícím antimykotickým terapiím,“ stojí ve výzvě.
V současné době jsou k dispozici jen tři hlavní skupiny antimykotik pro použití u lidí. Pouze jedna – azoly – je k dispozici v perorální formě. A právě u ní se objevuje rezistence.
Za rezistencí stojí fungicidy
Jak ke vzniku rezistence dochází? Na vině je zemědělství. „Fungicidy se používají k ochraně rostlin před plísňovými chorobami. Na všechno – vodní melouny, kukuřici, pšenici, květiny – se používá spoustu fungicidů. Pokud bychom je nepoužili, pravděpodobně by došlo ke ztrátě výnosu, a to možná 30 % nebo 40 %. Problém je v tom, že fungicidy jsou docela podobné lékům, které podáváme pacientům. Plíseň se tedy stává rezistentní vůči fungicidu a zároveň pak azoly již tak dobře nefungují. Houby, které způsobují onemocnění u lidí, přitom nezpůsobují onemocnění u rostlin. Jedná se tedy o nezamýšlený účinek,“ vysvětlil v rozhovoru pro televizi NPR Paul Verweij, profesor klinické mykologie na Univerzitní lékařské klinice Radboud v nizozemském Nijmegenu a jeden z autorů výzvy.
Protože plísně mají spory, které se uvolňují do ovzduší, šíří se rezistentní kmeny i na velmi velké vzdálenosti. A my je vdechujeme.
O 20 % vyšší riziko úmrtí
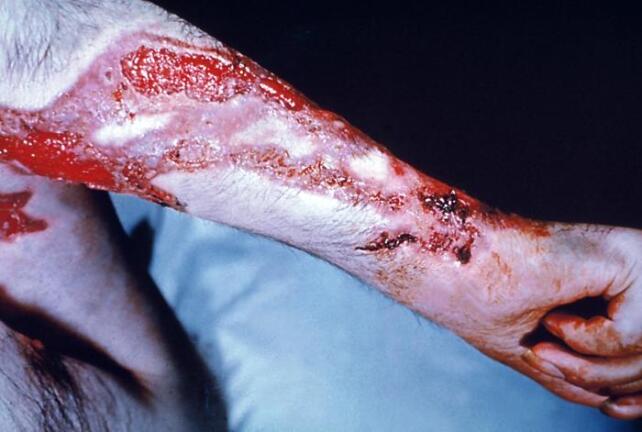
Podle Verweije existují dva typy infekcí způsobených houbami. Buď jde o závažné infekce, které se obvykle vyskytují u hospitalizovaných pacientů s poruchou imunity. Kvasinky se u nich dostanou do krevního řečiště nebo plic. A pak jsou tu infekce kůže, vlasů a nehtů, které jsou sice nepříjemné, ale neohrožují život. Rezistence se vyskytuje v obou případech.
O dopadu rezistence dnes máme velmi sporé informace. Nizozemská studie ovšem ukázala, že rozdíl v úmrtnosti u infekce, kde azoly zabírají, a u infekce rezistentní je 20 %. „Podívejte se například na Candida auris (typ kvasinek, které mohou způsobovat závažné infekce obvykle spojené se zdravotní péčí a bývají rezistentní vůči lékům, pozn. red.). V nemocnicích potřebujete velmi, velmi přísná opatření ke kontrole infekcí, dobrou diagnostiku, pacienty musíte sledovat. V zemích s nižšími a středními příjmy to prostě není k dispozici. Lidé zemřou a vy nevíte, že měli kvasinkovou infekci. Nevěděli byste, jestli byla rezistentní,“ načrtává Paul Verweij.
Mohlo by vás zajímat
U kožního onemocnění způsobeného houbou Trichophyton indotineae se zase pacienti léčili i čtyři roky a beztak se nákazy nezbavili. „Rezistence podkopává i léčbu dermatofytových infekcí (plísňová onemocnění kůže, vlasů nebo nehtů, pozn. red.), které postihují stovky milionů lidí na celém světě,“ konstatují vědci ve výzvě.
Houby mají podobnou buněčnou strukturu jako lidé
Bohužel vyvíjet nová antimykotika vůbec není snadné. „Houby, pokud se podíváte na buněčnou strukturu, jsou velmi podobné lidské buňce. To se liší od bakterií, které jsou mnohem jednodušší. A viry jsou ještě jednodušší, protože ani nemají buňku. U hub je poměrně obtížné najít lék, který by houbu zabil, ale nepoškozoval lidskou buňku, protože jsou si podobné. Takže za posledních 75 let jsme vyvinuli pouze pět tříd antimykotik. Azoly jsou zdaleka nejdůležitější,“ vysvětluje Verweij.
Pokud tak jedna z léčebných možností vypadne, zůstává jen velmi málo alternativ. Odborníci ve výzvě proto apelují, aby se problému věnovala pozornost. Potřebujeme například zjistit, co přesně rezistenci způsobuje a zda je možné inkriminované látky nějak omezit či nahradit. Nové fungicidy by také měly podstoupit posouzení, jaký mají dopad na houby způsobující choroby u lidí. A zda existuje riziko křížové rezistence. Zároveň je třeba posílit diagnostiku a pochopitelně podpořit výzkum a inovace.
Dobrou zprávou ale je, že i když jde o problematiku, která je stále na okraji zájmu, situace se zlepšuje.
„Světová zdravotnická organizace poprvé zveřejnila v roce 2022 seznam houbových patogenů – to mělo velký dopad. Před deseti lety, když vydala globální akční plán proti antimikrobiální rezistenci, byly houby zmíněny pouze dvakrát. Nyní se plán reviduje. A jako mykologická komunita cítíme, že je teď opravdu důležité se tím zabývat. Problém je, že u hub ještě musíme udělat základ: Vyvíjet nástroje, provádět dohled, zřizovat laboratorní sítě. A někdy je obtížné tyto věci financovat. Ale celkově se situace mění. Lidé si uvědomují, že se nejedná o lokální problém – je celosvětový,“ uzavírá Paul Verweij.