Následná péče a interna. To jsou obory, ve kterých budeme čím dál více potřebovat lůžka v regionálních nemocnicích. Přesto právě tato péče je dnes prodělečná a nemocnicím se tak do ní nechce. Pokud tedy budeme chtít transformovat zařízení tak, aby odpovídala poptávce pacientů a zajišťovala kvalitní péči, musí s tím ruku v ruce jít transformace úhrad. Problematice se věnoval sněmovní podvýbor pro ekonomiku ve zdravotnictví, zdravotní pojištění a přímo řízené organizace.
Nemocniční péče dnes spolkne těsně pod 50 % výdajů na zdravotnictví. Produkce, obložnost a množství ošetřovacích dnů ovšem klesají. Například ve fakultních nemocnicích a specializovaných ústavech to bylo mezi roky 2010 a 2024 o 25 %, v menších nemocnicích o 23 %.
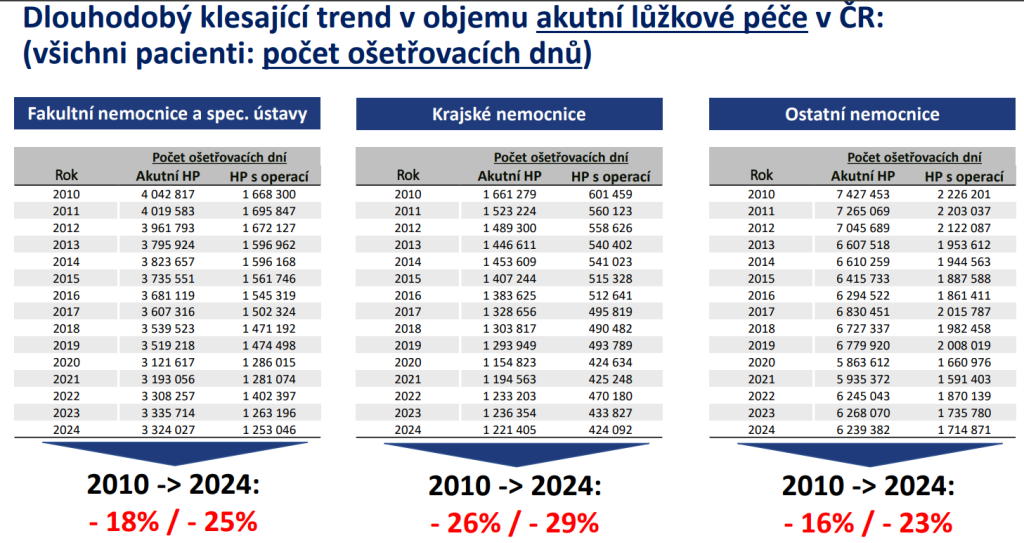
Přesun péče do ambulancí, terénu či jednodenní péče i kratší hospitalizace jsou nepochybně dobrou zprávou pro pacienty, pro samotné nemocnice ale znamenají velkou výzvu. Čeká je totiž restrukturalizace. Jenže momentálně je systém nastavený tak, že lůžka, která potřebujeme nejvíce a do budoucna poptávka po nich poroste, bývají prodělečná. Konkrétně jde o následnou péči, ale také internu, která bude nezbytná kvůli stárnutí populace.
Neuspokojivou situaci středních a malých nemocnic ilustroval na podvýboru předseda Asociace českých a moravských nemocnic (AČMN) a předseda představenstva Nemocnice Prachatice Michal Čarvaš. Podle něj se tato zařízení mnohdy kvůli pokroucenému systému úhrad neobejdou bez dodatečné dotace.
Fakt, že regionální nemocnice na některé péči tratí, ostatně potvrdil i ředitel Ústavu zdravotnických informací a statistiky (ÚZIS) Ladislav Dušek na nedávné konferenci k datové základně vytvořené pro dohodovací řízení. Celkem podle ÚZIS schází oblastním nemocnicím 4,77 miliardy, z toho 1,6 miliardy jde za interními lůžky.
O 10 tisíc pod náklady
Kde je chyba? Podle ÚZIS je kalkulovaná základní nákladová sazba pro letošní rok 87 500 korun, pro regionální nemocnice pak 76 tisíc korun. Ministerstvo ale stanovilo centrální základní sazbu úhrady 82 tisíc, což je zhruba na úrovni nákladů roku 2024.
„Nemohlo si dovolit více, protože by dostalo pojišťovny do ještě většího deficitu. Když si to pak ale promítneme do reálných úhrad, je sazba pro regionální nemocnice 65 tisíc – necelých 70 tisíc u VZP a 60 tisíc u svazových pojišťoven,“ poukazuje Čarvaš.
Letos se přitom paušální úhradou hradí 45 % nemocniční péče, zbytek tvoří úhrada vyčleněná z paušálu nebo případový paušál. Podle Čarvaše se tak ve výsledku za skoro polovinu hospitalizační péče menších nemocnic hradí o 10 tisíc a více korun níže, než jsou reálné náklady.
Mohlo by vás zajímat
Propastný rozdíl v úhradách
Analýza AČMN založená na datech z 31 regionálních nemocnic a 43 tisících hospitalizacích potvrdila čísla ÚZIS. U 17 největších interních diagnóz došla ke ztrátě půl miliardy.
„Systém DRG (klasifikační pacientský systém, pozn. red.), který může být funkční, uměle ohýbáme, protože v systému nejsou prostředky. Hezky to vidíme na interních diagnózách hrazených v rámci paušálu. Je tu 304 diagnóz rozdělených podle toho, jestli se dělají v centru vysoce specializované péče, nebo mimo něj. ÚZIS spočítá, že léčba hypertenze stojí 35 tisíc ve fakultní nemocnici bez centra a v Prachaticích 21 500. Jenže pak přijde úhradový mechanismus, který to počítá reálnou úhradovou sazbou, která je nižší. Výsledek je, že fakultní nemocnice dostane téměř 40 a regionální nemocnice necelých 17 tisíc,“ popisuje Čarvaš.
Nejvíce ztrátové diagnózy
Které diagnózy se ukazují pro oblastní nemocnice jako vůbec nejvíce ztrátové? Podle dat z Národního registru hrazených zdravotních služeb za rok 2024 to jsou:
- záněty plic (285 milionů),
- srdeční selhání (263 milionů),
- záněty močových cest (202 milionů),
- sepse (113 milionů),
- anémie (102 milionů).
„Sazebník zdravotních výkonů je v řadě oborů nastaven špatně od začátku. A 25 let se s tím nic neděje. Nemůžeme stále dokola indexovat, protože tak docházíme k tomu, že máme řadu diagnóz a DRG skupin, které jsou výrazně ztrátové pro většinu poskytovatelů. Regionálním poskytovatelům pak ztrátu dotují krajské či městské samosprávy, případně se některé odbornosti zavírají. Nemáme na to, abychom sestru zaplatili podle platových tabulek,“ konstatuje Čarvaš.
Podle něj máme systém pokroucený v tom, že se úhrady kalkulují z velké části podle fakultních nemocnic, tedy těch nejdražších poskytovatelů. A regionální nemocnice na to doplácejí. U 17 největších interních diagnóz tak je úhrada v těchto zařízeních na úrovni 62 % úhrady center, ačkoliv by podle propočtu ÚZIS měl nákladový rozdíl dosahovat jen 23 %.
Do dohodovacího řízení proto jde AČMN s návrhem, aby se DRG paušál počítal podle centrální základní sazby, nikoliv podle sazby individuální. Vzhledem k nedostatku financí by podle Čarvaše bylo změnu možné zavádět postupně během dvou či tří let. „Mohli bychom to rozfázovat třeba po 10 %, kdy začneme na 80 % centrální základní sazby a k tomu přidáme 20 % individuální, historicky ohnuté sazby. Tak bychom mohli systém narovnat,“ navrhuje předseda AČMN.
Velké nemocnice si stěžují na centrovou léčbu
Spokojené ale nejsou ani velké nemocnice. Ty si pro změnu stěžují na centrovou léčbu. Na tu šlo loni už skoro 40 miliard, což je o 84 % více než v roce 2020. Právě tato položka tak spolkne už 9 % nemocničních rozpočtů.
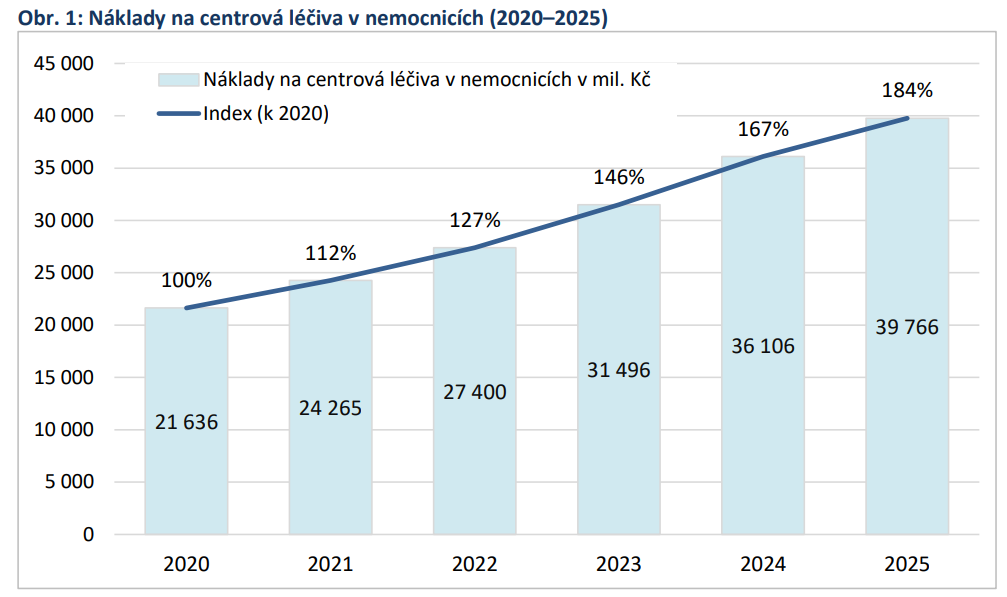
„Centrové léky nám vstupují do hospodaření čím dál významněji, aniž by to šlo jakkoliv ovlivnit,“ konstatuje předseda Asociace nemocnic a ředitel FN Hradec Králové Aleš Herman. Nárůsty jsou pak hrazeny degresní sazbou, tedy hůře. Což se pochopitelně nemocnicím nelíbí a volají po změně.
Bonifikujme za péči o náročné pacienty
Neutěšená situace je ale také v následné péči, kterou bychom přitom potřebovali kvůli demografii posilovat. Během deseti let totiž bude podle propočtů ÚZIS nutných 9 500 lůžek navíc. Jenže transformovat lůžka akutní na následná není pro nemocnice žádná výhra. Podle analýz AČMN tu schází úhrada kolem 430 až 490 korun na jeden ošetřovací den, podle propočtu ÚZIS pětistovka.
„Víme, že do budoucna potřebujeme tuto péči rozvíjet. Pak je ale potřeba tento gap uhradit. Setkáváme se s tím, že část poskytovatelů nechce přijímat složité, nákladné pacienty. Jsou pro ně totiž ztrátoví,“ konstatuje Čarvaš.
V dohodovacím řízení proto AČMN navrhla zavedení pěti signálních kódů, které by značily bonifikované výkony s nákladnější péčí. Konkrétně by šlo o péči o dekubity a vlhké hojení ran (kalkulace AČMN na 100 Kč), malnutrici (85 Kč), žilní vstupy a PEGy (100 Kč), rehabilitaci (100 Kč) a podávání antibiotik, která následná péče nemůže vykázat jako zvlášť účtovaný léčivý přípravek a jde tak o její čistý náklad (200 Kč).
„Chceme-li budovat kvalitu a segment rozvíjet, pojďme tyto body přičítat k hodnotě ošetřovacího dne. Motivujme poskytovatele, aby se o nákladné pacienty lépe starali,“ dodává Čarvaš.