S blížící se sezónou respiračních infekcí začínají lékaři opět apelovat na to, aby se lidé nechali očkovat – a to nejen proti chřipce, ale také proti pneumokokům, které ji mohou ještě zhoršit. Navzdory snahám odborníků i postupnému rozšiřování úhrad na více rizikových skupin se ale zatím nepodařilo v Česku dosáhnout změny k lepšímu. Zatímco proočkovanost proti chřipce se v posledních deseti letech pohybuje kolem pěti procent (u rizikových skupin kolem 16 procent), u pneumokoků v dětské populaci dokonce klesá. Výsledkem je to, že se počty nemocných vrátily do doby deset let nazpět.
„Teď je vhodná doba, kdy bychom se proti těmto onemocněním měli začít chránit očkováním. Počet nemocných totiž neklesá a proočkovanost zůstává nízká. Proč se lidé nechtějí očkovat? Buď to podceňují, bojí se nebo tvrdí, že se nechali naočkovat a pak dostali těžkou chřipku. Jenže lidé dostanou jiný respirační infekt a považují to za chřipku,“ poukazuje primářka Kliniky infekčních, parazitárních a tropických nemocí Nemocnice Na Bulovce Hana Roháčová. „Na nachlazení se většinou neumírá, ale chřipka je spojena se závažnými komplikacemi, jako jsou záněty plic či srdečního svalu, a také s úmrtími,“ doplňuje profesor Petr Pazdiora z Ústavu epidemiologie LF v Plzni s tím, že chřipka se zpravidla nedá přechodit.
V minulé sezóně se přitom kvůli respiračním infekcím dostavilo do ambulancí skoro milion lidí, z toho zhruba čtvrtinu měla na svědomí chřipka. Na JIP pak kvůli chřipce skončilo minimálně 625 lidí a přinejmenším 195 jich zemřelo (čísla jsou ovšem podhlášená, skutečný počet obětí je zřejmě o dost vyšší). Proočkovanost ale zůstává stále nízká.
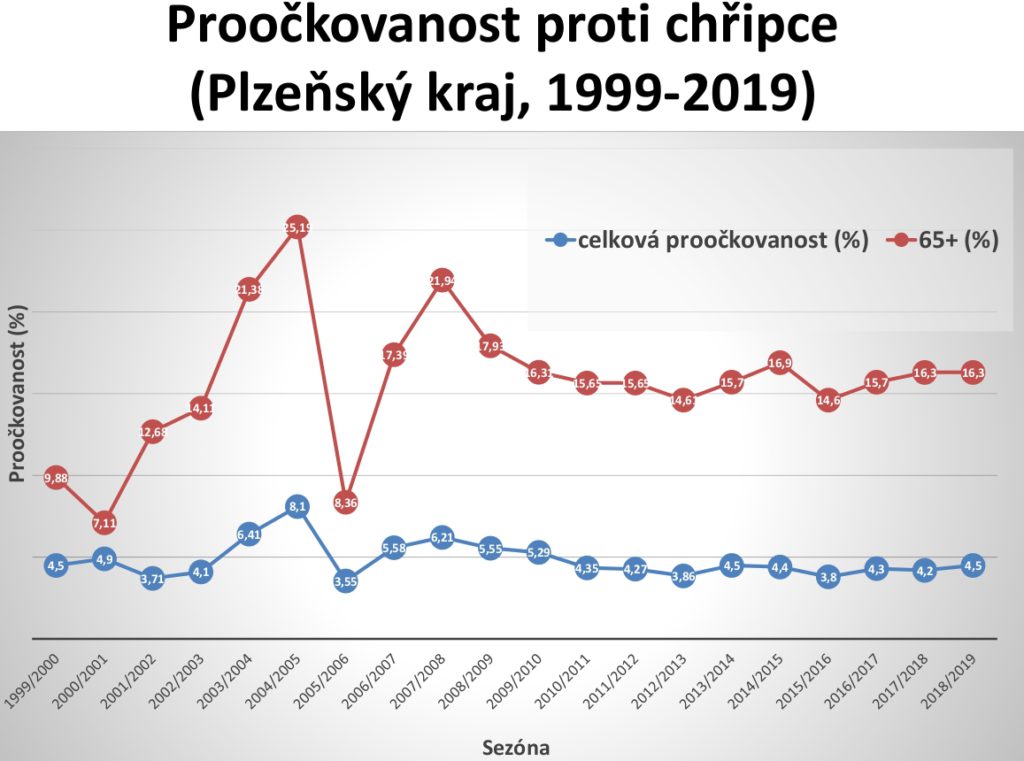
„Data jsou smutná. Ačkoliv o chřipce každoročně mluvíme, názor populace se nijak nemění a proočkovatnost se v obecné populaci stále pohybuje mezi čtyřmi a pěti procenty. Můžeme být v uvozovkách spokojeni, že ti nejrizikovější jsou očkováni v 16 či 17 procentech, ale je to velmi málo. Za posledních dvacet let se to příliš nemění, a to i přesto, že se v roce 2011 objevilo vládní nařízení ukládající všem rezortům zvýšit proočkovanost proti chřipce. Po osmi letech jsme na tom úplně stejně. Je nepochopitelné, že situace v České republice je diametrálně odlišná od většiny evropských zemí,“ konstatuje profesor Pazdiora.
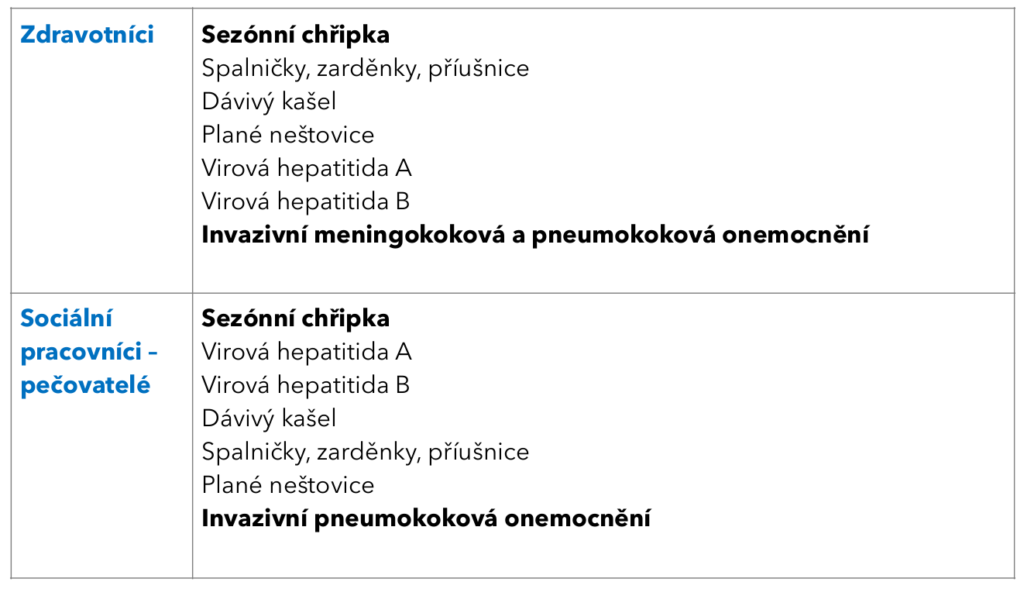
Proti chřipce by se měli nechat očkovat zejména lidé nad 65 let, pacienti s chronickými chorobami, děti, těhotné a také některé profesní skupiny, mezi něž spadají i pracovníci ve zdravotnictví. „Chráníme tak sebe i pacienty, navíc je třeba zachovat provoz. Proto už řadu let očkujeme personál v nemocnici, už teď dostali kolegové avízo, že v říjnu začínáme očkovat. Očkujeme několik set zaměstnanců, loni jsme dosáhli skoro počtu 400, což je zhruba 20 procent zaměstnanců. Oproti průměru v ČR je to podstatně víc, i tak bych si ale představovala, že bude procento vyšší. A když se zeptám studentů, tak skoro všichni řeknou, že očkováni nejsou. Musíme se tedy snažit povědomí zvyšovat,“ zdůrazňuje primářka Roháčová.
Pozornost je přitom zvlášť třeba věnovat lidem se zdravotními komplikacemi, kteří mají v důsledku chřipky vyšší riziko úmrtí. Například pacienti s kardiovaskulárními chorobami mají oproti zdravým lidem 52krát vyšší riziko úmrtí, s plicním onemocněním 120krát vyšší riziko, s kardiovaskulární chorobou plus diabetem 240krát vyšší riziko a s kardiovaskulárním plus plicním onemocněním dokonce 435krát vyšší riziko úmrtí.
Na chvostu Evropy
Na místě je spolu s chřipkou zvážit i očkování proti pneumokokům. Jimi způsobená onemocnění se mohou na rozdíl od chřipky, která je u nás sezónní, vyskytovat po celý rok, nicméně také mohou na chřipku nasedat a zhoršovat její průběh. Tyto běžně se vyskytující bakterie způsobují řadu chorob, od zánětů uší přes zápaly plic po zánět mozkových blan, přičemž nejvážnější invazivní pneumokokové onemocnění (IPO) postihlo loni 481 lidí, z nichž 84 zemřelo (včetně jednoho dítěte a čtyř lidí mladších 39 let). „To je dramatické číslo, když si uvědomíme, že jde o onemocnění, které se dá preventovat,“ konstatuje Hana Roháčová s tím, že nejčastěji bývají postiženi lidé v seniorském věku. Právě v této kategorii bohužel ale umírá každý pátý nemocný.
I zde hrají velkou roli rizikové faktory. Podle analýzy provedené v Plzeňském kraji mezi lety 2008 a 2013 mělo z 178 pacientů s IPO skoro 73 procent zjištěn jeden a více rizikový faktor. Tím nejčastějším byl věk nad 65 let, který zvyšuje riziko 59krát, dále kouření (riziko roste 35krát), nádorové onemocnění (27krát vyšší riziko), cukrovka (26krát vyšší riziko), onemocnění srdce (25krát vyšší riziko) či chronické onemocnění dýchacích cest (21krát vyšší riziko). Vůbec nejvyšší riziko onemocnění IPO ale mají lidé s hematoonkologickými diagnózami (52krát vyšší riziko) a HIV/AIDS (49krát vyšší riziko).
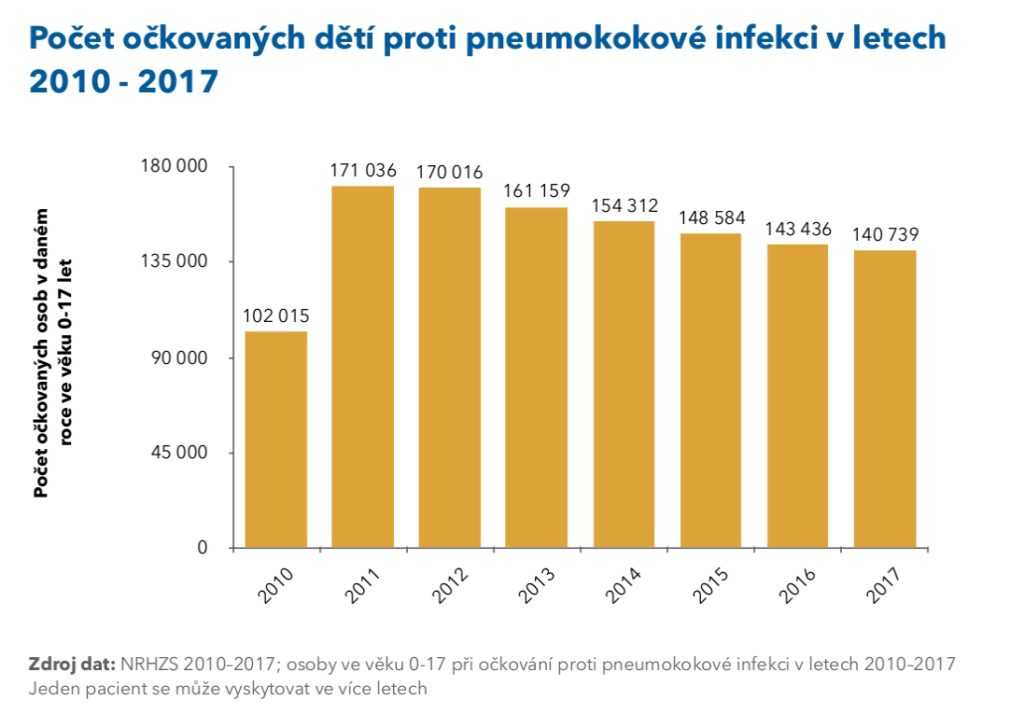
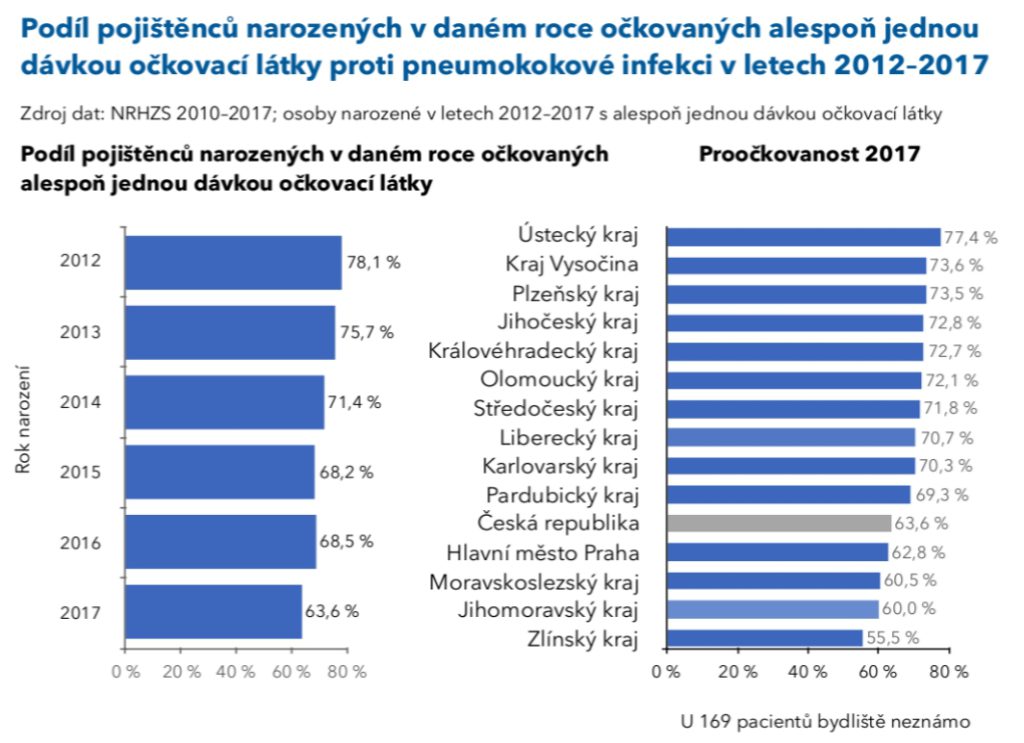 Chránit se lze očkováním, v současnosti však bohužel proočkovanost u dětí klesá. „Když jsme v roce 2011 začínali, byl zájem o očkování vysoký, nepochybně i díky medializaci. Očkováno bylo kolem 75 až 85 procent kojenců. Dnes jsme na tom bohužel hůř a očkováno je kolem 65 procent kojenců. Přitom se snažíme vycházet vstříc, i co se týče očkovacího kalendáře – dříve se očkovalo ve schématu 3+1, dnes je to 2+1. Nevidíme ale zatím efekt, že by to přilákalo více rodičů a zvýšilo proočkovanost. Napomáhat se snaží i legislativa – loni se v rámci úhradové vyhlášky podařilo očkování rozšířit i do dalších rizikových skupin nejen na základě věku, ale i nejrůznějších diagnóz, jako je ovlivnění funkce sleziny, lidé po transplantaci kmenových hemopoetických buněk, ale také lidé s primárními nebo sekundárními imunodeficity,“ vypočítává profesor Pazdiora s tím, že očkování je na místě i u těch, kdo už IMO jednou prodělali.
Chránit se lze očkováním, v současnosti však bohužel proočkovanost u dětí klesá. „Když jsme v roce 2011 začínali, byl zájem o očkování vysoký, nepochybně i díky medializaci. Očkováno bylo kolem 75 až 85 procent kojenců. Dnes jsme na tom bohužel hůř a očkováno je kolem 65 procent kojenců. Přitom se snažíme vycházet vstříc, i co se týče očkovacího kalendáře – dříve se očkovalo ve schématu 3+1, dnes je to 2+1. Nevidíme ale zatím efekt, že by to přilákalo více rodičů a zvýšilo proočkovanost. Napomáhat se snaží i legislativa – loni se v rámci úhradové vyhlášky podařilo očkování rozšířit i do dalších rizikových skupin nejen na základě věku, ale i nejrůznějších diagnóz, jako je ovlivnění funkce sleziny, lidé po transplantaci kmenových hemopoetických buněk, ale také lidé s primárními nebo sekundárními imunodeficity,“ vypočítává profesor Pazdiora s tím, že očkování je na místě i u těch, kdo už IMO jednou prodělali.
Mohlo by vás zajímat
Jak doplňuje Milan Trojánek z Kliniky infekčních, parazitárních a tropických nemocí Nemocnice Na Bulovce, je očkování proti pneumokokům vhodné i u některých profesních skupin, jako jsou učitelé a lidé pracující s dětmi, ovšem také ti, kdo se pohybují v prašném prostředí, tedy horníci, skláři či svářeči. To je také případ 24letého Davida Rakušana. Ten loni strávil s IPO čtyři týdny v nemocnici a podle doktora Trojánka je zázrak, že je dnes naživu. Lékařům ovšem po jeho propuštění vrtalo hlavou, co za propuknutím tohoto onemocnění u mladého člověka bez poruchy imunity stálo – a studium zahraniční literatury ukázalo na to, že na vině je právě jeho profese svářeče a inhalování drobných částeček při sváření. „Byly popsány kazuistiky z Británie, kde řada pacientů podlehla tomuto onemocnění, když pracovali ve stejné profesi,“ dodává Trojánek. Choroba by tak Davidu Rakušanovi nakonec měla být uznána za nemoc z povolání.
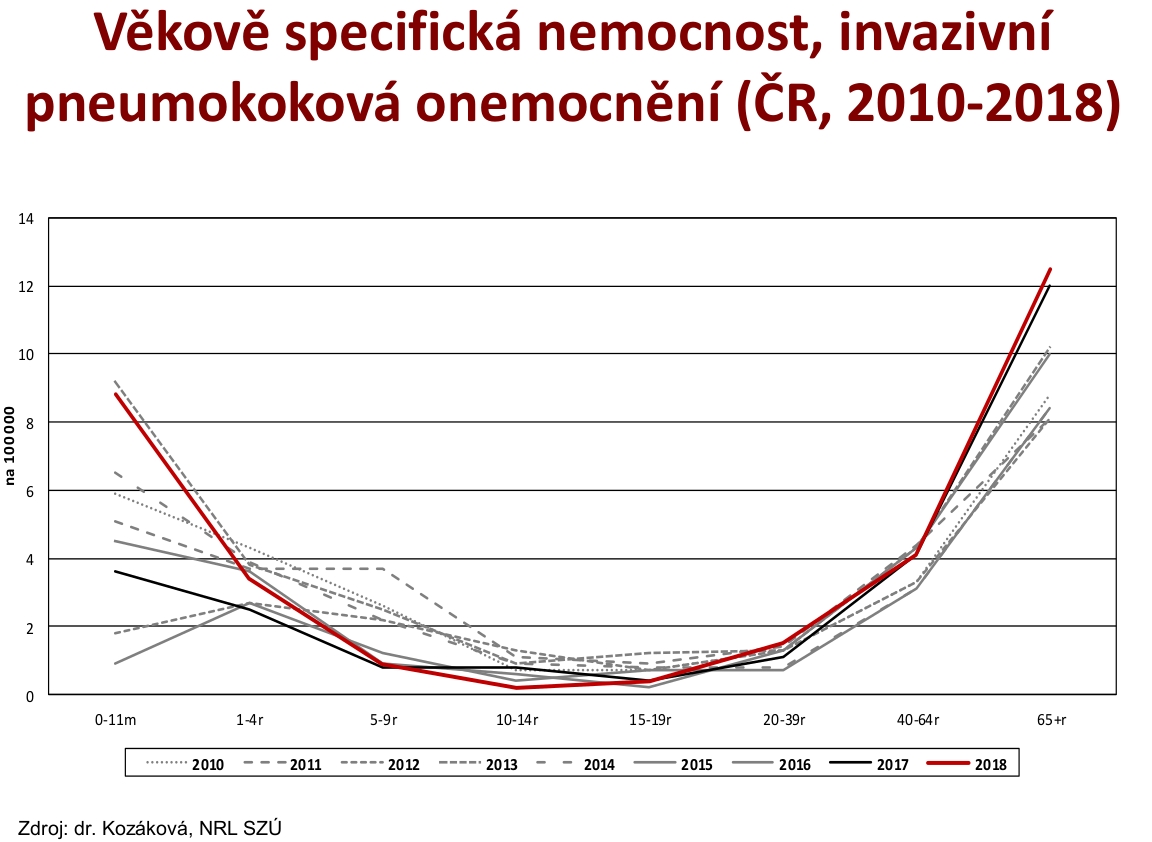
IPO ale obvykle postihuje buď malé děti, nebo starší lidi. „Je smutné, že zhruba deset let po zahájení intenzivnějšího sledování této problematiky a také zavedení očkování jsme se podle údajů z roku 2018 vrátili o deset let zpět. K tomu nám vzrostla nemocnost v dětském věku, která je ovlivnitelná očkováním. Je nepříjemné vidět, že se tu deset let o něco snažíme a výsledek zatím uniká,“ poukazuje Petr Pazdiora. Ten také připomíná, že očkování jedné věkové skupiny ovlivňuje další věkové skupiny.
Očkování jak proti pneumokokům, tak proti chřipce dnes má riziková skupina, tedy lidé nad 65 let, hrazené. Přesto je ale využíváno jen málo, například proti chřipce se nechává očkovat jen kolem osmi procent seniorů. „Je velmi smutné, že když se podíváme na situaci v sousedních zemích, patříme v proočkovanosti na chvost Evropy,“ uzavírá Pazdiora.
Michaela Koubová