Budoucností českého zdravotnictví je digitalizace a telemedicína, na tom se shodne ministerstvo zdravotnictví, poskytovatelé zdravotní péče, plátci, odborné společnosti i pacienti. Nyní se pracuje na tom, aby dosavadní spíše živelný proces dostal řád a pravidla. Cesta to bude ještě dlouhá, dohodnout se musí velké množství subjektů. Tah na branku však mají zdravotní pojišťovny, které mohou ostatní vhodně motivovat, aby dohodnutá pravidla respektovali. Tématem se zabýval Kulatý stůl Zdravotnického deníku „Jak mohou telemedicína a digitalizace zlepšit péči o chronické pacienty“.
Zdravotní pojišťovny i poskytovatelé zdravotní péče se chystají na nástup digitalizace a celkem se shodnou, že bez ní nemá české zdravotnictví velkou budoucnost. Očekává se, že přinese finanční, časové i kapacitní úspory stejně jako vyšší kvalitu zdravotních služeb. Digitalizace může také navíc pomoci systému vyrovnat se s některými současnými negativními trendy, jako je například stárnutí populace a s tím spojený očekávaný nárůst výkonu praktických lékařů, jejichž průměrný věk se zvyšuje také.
„Aby vytížení praktických lékařů zůstalo v r. 2030 stejné jako v roce 2020, muselo by dojít k navýšení počtu FTE (ekvivalentu plných pracovních úvazků – pozn.red.) v primární péči o více než deset procent. To ale náš systém vygenerovat neumí. Digitalizace tak může pomoci,“ upozornil náměstek ředitele Všeobecné zdravotní pojišťovny ČR (VZP) pro informatiku Tomáš Knížek na kulatém stole Zdravotnického deníku.

Jako při žádosti o dotaci
Zatím se české zdravotnictví digitalizuje poměrně pomalu a hlavně živelně. „Nemáme žádnou strategii nebo vizi. To je neduh celé státní správy. My teď proto chceme zamezit stavu, kdy si každý hledá svoji cestičku. Hledáme jeden systém, jak zavést do klinické praxe distanční výkon, jak jej definovat, vyhodnotit a odpilotovat. To je pro nás absolutně zásadní,“ popisuje Knížek současné směřování českých plátců.
Vedle známější pracovní skupiny pro telemedicínu na ministerstvu zdravotnictví má tak svoji skupinu expertů i VZP za účasti dalších pojišťoven. Ta nyní pracuje na tzv. inovačním trychtýři. Tak si pojmenovala proces, který by měl transparentně hodnotit, testovat a zavádět digitální výkony do klinické praxe s náležitou úhradou (podrobněji jsme o něm již psali zde). „V roce 2022 bychom jej už chtěli promítnout do dohodovacího řízení,“ říká Knížek.
V současné době již běží pilotní projekty, a to ve finančně náročných odbornostech jako kardiologie, diabetologie či duševní zdraví. „Postupně se tam ale dostanou i další výkony,“ ujišťuje Knížek, podle něhož by se mělo jednat o standardizovaný proces tak, jak jej známe například z dotačního řízení.
Na těchto projektech se pak VZP snaží odhadnout potenciální úspory. „Pokud principy telemedicíny zavedeme, tak zatím odhadujeme na základě konzervativního přístupu úspory pro roky 2022 až 2024 v jednotkách miliard korun jen na těchto odbornostech,“ konstatuje Knížek.
Dohodnout se musí všichni
Digitalizace medicíny napříč obory, plátci, zřizovateli, kraji a samozřejmě pacienty nebude nikdy fungovat, pokud se nedohodneme opravdu všichni, zdůrazňuje v této souvislosti Miloš Táborský, místopředseda České kardiologické společnosti a přednosta 1. interní kliniky – kardiologické, Lékařské fakulty Univerzity Palackého a Fakultní nemocnice Olomouc.

Velmi dobrým základem je podle něj dohoda o vzniku jednotné platformy VZP a Svazu zdravotních pojišťoven. „Budeme mít jednu základní integrační platformu, k níž se budou připojovat další uživatelé s různými softwary a periferiemi pro sledování fyziologických parametrů pacienta,“ popisuje kardiolog.
A dohodnout se je opravdu třeba. Digitální medicínou se v současnosti zabývá mnoho subjektů – ministerstvo, zdravotní pojišťovny, odborné společnosti, poskytovatelé, pacientské organizace. Na větší efektivitě systému prostřednictvím digitalizace má zájem i farmaceutický průmysl. Na Ústavu zdravotnických informací a statistiky vzniká registr telemedicínsky sledovaných pacientů. Zdravotnická zařízení realizují své vlastní projekty, o mnohých z nich jsme již na stránkách Zdravotnického deníku psali. Jde například o fakultní nemocnice v Olomouci a Ostravě, pražský IKEM, Všeobecnou fakultní nemocnice (VFN) v Praze, brněnský Masarykův onkologický ústav Brno, zařízení EUC Clinic a Agel Group, nemocnice v Mladé Boleslavi nebo Rehabilitační ústav v Kladrubech, aktivní je i Kraj Vysočina.
Sám Táborský v současné době rozjíždí pilotní projekt zdravotnických zařízení Olomouckého kraje v oblasti telemedicíny ve spolupráci s Národním telemedicínským centrem v Olomouci a českou vývojářskou společností Meddi hub. „Pro Olomoucký a Zlínský kraj jsme vytvořili model, jak má docházet k výměně pacientských dat,“ popisuje. Podle něj je velmi obtížné se dohodnout především na tom, kdo má za celý systém nést odpovědnost. Ale už to prý zvládli. „Pokud to bude fungovat, jsme připraveni tento model nabídnout zdarma dalším krajům. Mentálně už je to namyšlené, teď záleží na tom, jak se bude dále postupovat,“ dodává Táborský.
Mohlo by vás zajímat

Nebude to ze dne na den
Na druhou stranu není žádným tajemstvím, že české zdravotnictví je poměrně konzervativní prostředí, které má určitou setrvačnost. Jak již bylo řečeno, bude zapotřebí naleznout shodu napříč mnoha subjekty. Komplexita a šíře digitalizace je tak sama o sobě značným rizikem.
„To je opravdu slabé místo – pokud se nám nepodaří shoda, že ten trychtýř je potřeba a co všechno je zapotřebí proto udělat, včetně sdílení dat. Hlavně ale si musíme začít říkat, co telemedicína je a co není,“ konstatuje Tomáš Knížek.
Podle něj zdravotnictví tak trochu zaspalo dobu a ve srovnání například s bankovním sektorem má sedmnáct let zpoždění. „Je třeba si přiznat, že všechno nebude hned perfektní, ale nepotřebujeme ze dne na den pokrýt digitalizací všechny výkony,“ připouští náměstek. Zatím chce začít přijímacími a především propouštěcími zprávami, což by mělo pomoci nastavit efektivní přechod pacientů do ambulantní péče po akutní hospitalizaci. „Tedy zjistit standardy, ověřit si principy, které fungují, a postavit rozumný úhradový a bonifikační mechanismus motivující lékaře tyto standardy v rámci dokumentace používat,“ vypočítává Knížek.
Kde končí demokracie
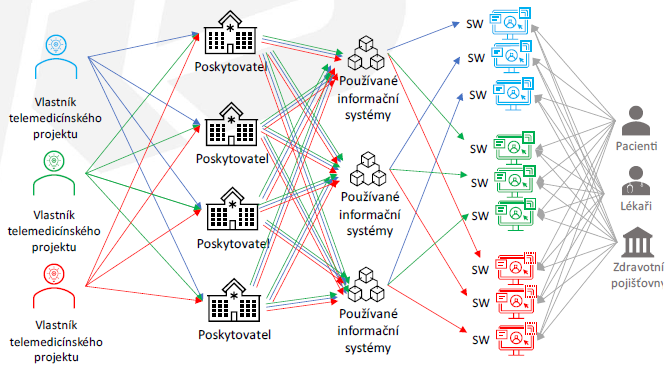
A nejde jen o chybějící infrastrukturu, ale i o samotné sdílení dat. Ta zdravotníci vytváří a ukládají různě a v nestrukturované podobě a navíc často jednotlivě v různých systémech. „Ale lékaři nechtějí používat čtyři různé systémy. A pokud ve svém systému neuvidí najednou data například ze všech laboratoří, tak dostupná nebudou,“ říká k tomu předseda České kardiologické společnosti a přednosta 2. interní kliniky – kliniky kardiologie a angiologie VFN a 1. lékařské fakulty Univerzity Karlovy Aleš Linhart. Nelze tak s nimi dále pracovat a využívat jejich informační potenciál (podrobněji jsme se sdílení dat věnovali zde).

Podle něj mají v této oblasti velký „pouvoir“ právě zdravotní pojišťovny. Ty mohou nastavit určité procesy a motivovat nejen zdravotníky, ale i ostatní zapojené subjekty, aby je respektovali. „VZP může říct například výrobci přístroje na měření tlaku: uznáme monitoraci na vašem přístroji, pokud ta data někam poputují, například na jednotnou platformu. Na tu zase musí být napojený lékař, protože jen tak dostane za daný výkon úhradu,“ popisuje Linhart.
K tomu totiž nelze podle něj přistupovat demokraticky. „Jinak ani ten samotný pacient nemůže sesbíraná data zužitkovat v běžné léčebné péči. Dnes si v lepším případě naměřené hodnoty někam zaznamená, pak přijde za lékařem se seznamem dat a ten by musel být Sheldon Cooper (postava geniálního vědce z populárního amerického sitcomu Teorie velkého třesku – pozn.red.), aby si to během pěti minut rozklíčoval. Dokud nebudou definovány podmínky, za nichž ta data mohou být využívána, a lékař se bude logovat do čtyř systémů, tak to nebude fungovat,“ varuje kardiolog.
Jde o změnu myšlení
Bezpodmínečnou součástí takového procesu by mělo být také zhodnocení výsledků péče, upozorňuje ještě Táborský. I to je však problém, protože pojišťovny nemají přístup k samotným klinickým datům, pouze k vypisovaným signálním kódům.
„Zatím asi není prosaditelné, aby se pojišťovny ke klinickým datům dostaly. Ale proto mám rád signální kódy. Nejsou překonané, navíc pokud by byly třeba automaticky generované na základě laboratoře,“ říká k tomu Pavel Hroboň, řídící partner společnosti Advance Healthcare Management Consulting. A dodává: „Jsem ale přesvědčen, že kdyby se pojišťovny dohodly na základních datech, identifikátorech či signálních kódech a používaly ty samé cílové hodnoty, tak by to dost zjednodušilo lékařům život. Určitě by se to dalo nějak vymyslet.“
„Shodu musíme hledat na úrovni všech zdravotních pojišťoven i u poskytovatelů a pacientů,“ souhlasí zdravotní ředitelka Oborové zdravotní pojišťovny Vojtová. A dodává: „A chceme se posunout dál. Signální kódy jsou fajn, ale ještě lepší by bylo mít strukturovaná data a ta vytěžovat.“

Ambulantní softwarové systémy totiž jsou schopny pojišťovnám tato data automatizovaně předat. Jednou z cest by mohlo být například jejich zakomponování do cílených bonifikačních programů (podrobněji zde). Podle Vojtové by to navíc mohlo být i pro lékaře zajímavá příležitost ke srovnání, jak jsou na tom s výsledky jeho kolegové s podobnou strukturou pacientů.
Podle jejího kolegy z VZP Tomáše Knížka je společným jmenovatelem všech zmíněných snah důvěryhodnost a validita přenášené informace. „Musíme zavést určité principy a pravidla, jak distanční výkon provádět. Člověk léčí člověka a data mu mají k tomu pomoci. Distanční výkon nemá nahradit lidskou práci. Je to volba. A je to o změně toho procesu, myšlení,“ uzavírá náměstek.
Helena Sedláčková
Foto: Radek Čepelák
Kulatý stůl se konal za laskavé podpory společností Novartis a Sprinx.












