Kolem tisíce transplantací jater, ledvin či slinivky břišní – to je zkušenost, s jakou přišel do Koordinačního střediska transplantací jeho nový ředitel Miloš Adamec. Po téměř pětadvaceti letech, kdy sám prováděl transplantace, se v září ujal vedení instituce, která zařizuje, aby se orgán dostal od dárce k příjemci. O tom, jaké cíle si při svém působení klade, si s ním povídal Zdravotnický deník.
Co byste chtěl na fungování koordinačního střediska transplantací (KST) změnit?
Měli bychom zlepšit komunikaci s odbornou i laickou veřejností. Středisko bylo trochu izolované – dělalo svou úřednickou práci, ale směrem navenek nebylo vidět. Transplantačnímu programu v ČR by prospělo, abychom rozšířili některé aktivity – například pravidelně organizovali dvou či vícestranná setkání s přednosty transplantcenter a zlepšili komunikaci s členy výboru České transplantační společnosti. Chtěli bychom také vytvořit oboustranně silnější vazbu s našimi nadřízenými z ministerstva zdravotnictví. Je to i otázka vzdělávání a motivace lékařů z ARO, kteří nám dárce nabízejí. Ti by měli znát legislativu ohledně transplantací, vědět, kam se mají obrátit, a také se dostat k výsledkům, aby to pro ně bylo motivující – měli by vidět, že to není jen o nabídnutí dárce, ale že z toho profitují další pacienti. Jejich práce je pro transplantační program výjimečná a stále nedoceněná.
Mluvil jste o reprezentaci KST i ve směru k laické veřejnosti.
Chtěl bych změnit přístup k médiím, aby tuto myšlenku a program více podporovaly. Lidé totiž mají rádi transplantace, ale už méně se mluví o darování orgánů. Když jsem byl v Americe, každý týden tam běžely televizní pořady na styl daruj orgány. Bez toho to nejde.
U nás něco takového ale funguje absolutně minimálně. Medializují se unikátní nebo kulaté zákroky, ale že by se podporovalo dárcovství, to ne.
Na to potřebujeme jako na každou jinou reklamu peníze, aby v televizi zaznělo, jak jsme na tom ve srovnání se zahraničím, aby tam bylo například setkání rodiny, jejíž blízký daroval orgány, s transplantovaným, nebo třeba aby se věnovali olympiádě transplantovaných či jiným společenským aktivitám. Veřejnost by měla stále vidět, že je to dobrý program, který vrátí lidi do života. Existuje totiž registr odmítačů transplantací a bohužel jejich počet narůstá.
Co je k tomu vede?
Podle mého neznalost a jistá obava veřejnosti, že odběr orgánů a transplantace jsou metodou relativně novou a nepříliš úspěšnou. Opak je pravdou a výsledkem jsou dnes tisíce spokojených pacientů.
V Národním akčním plánu pro transplantace 2010 – 2015 se mluví o dárcovských konzultantech, kteří by měli působit ve větších nemocnicích a upozornit na potenciálního dárce. Jak to funguje?
Funguje to jen částečně. Program běžel jeden či dva roky co se týče vzdělávání lidí a jejich finančního proplácení, ale někde v prostřední části vyšuměl a skončil. Máme některé vyškolené lidi, kteří automaticky fungují dál, ale už nedostávají z centra žádné peníze a jsou placeni lokálními nemocnicemi. Byli bychom rádi, kdyby se ten program podařilo oživit. V zemích jako je Španělsko nebo Chorvatsko, které mají tyto struktury vytvořeny, se dárcovská aktivita zvýšila.
Proč se program zastavil?
Nebyly na něj peníze.
Kolik dárcovských koordinátorů tedy dnes funguje alespoň na té bázi, že jsou placeni nemocnicí?
Každé transplantační centrum má svoje koordinátory a většinou někdo z nich funguje i jako dárcovský koordinátor. Dnes je jich tedy sedm z transplantačních center. V jiných nemocnicích, jako jsou krajské či fakultní, je nemáme a bylo by třeba je dodat – a platit.
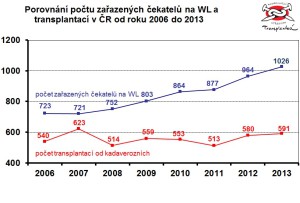
Přesto ale aktuální čísla ukazují, že máte co se týče darovaných orgánů rekord. Jak je to možné, když tento program nefunguje (k 14. říjnu proběhlo letos už 588 transplantací, pozn. red.)?
Novelizací transplantačního zákona se podařilo dostat do legislativy některé pozitivní věci. V současnosti pomáháme rodinám, jejichž člen daroval orgán, příspěvkem na pohřebné. Pak se hodně rozvíjí program živých dárců, kterým stát částečně refunduje ušlou mzdu. To se podařilo a veřejnost pochopila, že program je těmito legislativními kroky centrálně podporován. Dárcovský program tedy běží a lehce v poslední době stoupá.
Je v současném akčním plánu kromě konzultantů něco, co se nepodařilo naplnit?
Finance. Když nemáte dost peněz k motivaci lidí, na média a tak dále, zůstáváte na střední cestě. Současné vedení ministerstva a vedení VZP je transplantačnímu programu nakloněno, a tak doufám, že bude příští rok diskuze o výše zmíněných věcech.
Máte už tedy vytipované nějaké body, které by bylo do dalšího plánu třeba změnit?
Jsou to ty tři výše zmiňované oblasti: dárcovští konzultanti, kteří vyhledávají vhodné dárce a pečují o ně, informovanost veřejnosti a financování. Nejlepší by bylo, kdyby se nám povedlo udělat kombinaci toho, co Španělé a Chorvati – tedy mít v každé větší nemocnici člověka, který pomůže s organizací, a zavést tzv. explantační poplatek. To je skutečně na vládní úroveň, tedy do akčního plánu. Pak se můžeme dostat k 30 dárcům na milion obyvatel a byli bychom mezi pěti nejlepšími v Evropě.
Můžete přiblížit, jak by financování transplantací mělo podle vás vypadat?
Měla by se zohlednit práce zdravotníků na ARO, tedy pracovištích, která nabízejí dárce. Práce navíc by měla být refundována. Týmy, které tam jezdí, také nejsou dobře honorovány, přestože se v nich sbíhají chirurgové třeba ze tří nemocnic a jsou placeni, jako že jsou v běžné službě. I tam by tedy měla být refundace za práci navíc. Chceme proto tlačit na vytvoření tzv. explantačního poplatku, to znamená, že pojišťovna zaplatí balík peněz, který se pak rozdělí pro celý odběrový tým – třeba i pro řidiče sanitek, piloty, na nákup přístrojů pro ARO a tak dále.
Jaká je vlastně úloha KST v celém procesu transplantace?
Vedeme registry dárců, čekací listy a provádíme alokaci orgánů. Když se kdekoliv v ČR objeví potenciální dárce, je informována naše koordinátorka. Ta pomůže nemocnici, která dárce má, s organizací, podle čekací listiny obvolá transplantační centra, kde by se který orgán mohl použít, informuje nemocnice, kde je pacient čekající na orgán, vyšle odběrový tým, provede alokaci orgánu. Vše zapisuje, registruje a dělá veškerou dokumentaci o dárci a transplantaci. Nezúčastňujeme se tedy přímo procesu odběru a transplantace, ale všechno na dálku řídíme, koordinujeme jednotlivé kroky a zkrátka to celé zastřešujeme.
Jak rychle musí celý proces proběhnout?
Samozřejmě co nejdříve. Na KST se hlásí potenciální dárce a když je stanovena mozková smrt, rozbíhá se proces telefonování, koordinace, vyhledávání pacientů. U jednotlivých orgánů se doba, kterou na to máme, různí podle toho, jak dlouho vydrží v tzv. studené ischemii. Nejkratší čas je pro srdce, kde transplantace musí být do čtyř hodin, nejdéle máme na ledviny, kde to může být až 24 hodin – tam je tedy na alokaci poměrně dost času
Kolik koordinátorů tady na to máte?
Na KST je v současné době sedm koordinátorek. Jedna slouží 24 hodinovou službu, druhá je na telefonu pro případ, že je dárců víc. Když je tedy třeba, je možné druhou koordinátorku povolat na pomoc. Ta práce je řehole. Představte si, že jste tady sama v noci a teď to musíte celé zorganizovat – tu volají ze zahraničí, že mají zájem o orgán, pro kterého není v ČR příjemce, do toho se zlobí IKEM, že třeba nepřiletěl vrtulník, k tomu máte vybrat dalšího vhodného příjemce na ledvinu, protože ten první má chřipku. Z jednoho dárce přitom může být až pět transplantací orgánů, popřípadě některých tkání jako očních rohovek nebo srdečních chlopní.
Když se nepodaří najít příjemce v ČR, jde orgán do zahraničí. Kolik jich tam ročně putuje?
Velmi málo, protože na čekací listině v ČR je v současnosti 1040 lidí. Všechny orgány jsou tedy využity u nás a jen výjimečně se stane, že se orgán nepoužije pro našeho pacienta. Pak se nabídne v různých mezinárodních programech do zahraničí, nicméně v loňském roce jsme exportovali pouze šest orgánů.
Narážíte v rámci mezinárodní výměny orgánů na nějaké potíže?
Ano, na legislativu a finanční překážky ohledně proplácení. Máme nejlépe propracovaný systém se Slovenskem – když u nás nejde orgán transplantovat, nabídneme ho Slovákům a opačně. Dlouhodobě předpokládáme, že bychom mohli spolupracovat s nějakými většími celky. Zatím to ale nefunguje hlavně kvůli rozdílům v organizaci a financování programů.
Jde tedy spíše o finanční překážky, než že by byly komplikace ohledně získávání souhlasu s darováním a podobně?
Ano. Organizace, jak sem dostat týmy a zaplatit je, je problém. Nesmíme navíc zapomínat, že pokud centrum nabízející orgán není akreditováno nebo nesplňuje některé specifické parametry, tak výměnu nelze provést. I to hraje roli, takže na tom pracujeme. To je to, co nás zajímá – srovnat naše centra se západními po stránce odborné a po stránce vybavení. Když sem pak přijedou němečtí kolegové transplantovat či odebírat orgány, měli by tu mít stejné podmínky jako v jejich nemocnici.
Má účast v mezinárodních projektech i jiný přínos, než výměnu jednotek orgánů?
Stávající projekty jako ACCORD, FOEDUS či členství v evropských organizacích je jistě vhodné rozvíjet. Kromě finančního přínosu z grantů to přispívá k rozvoji české transplantační medicíny a posiluje prestiž ČR i našich odborníků v mezinárodním měřítku. Větší přínos lze ale očekávat od činnosti evropské chirurgické transplantační divize, která školí evropské chirurgy. Ti pak podporují transplantační programy doma nebo často v méně vyspělých evropských zemích.
ČR není na rozdíl od okolních zemí s výjimkou Slovenska a Polska součástí Eurotransplantu (organizace zodpovědná za koordinaci transplantací v osmi evropských zemích, pozn. red.). Proč?
Náš program se vyvíjí na vzestupné tendenci a na rozdíl od zemí Eurotransplantu máme lepší dárcovský program. Navíc je u nás čekací doba na transplantaci velmi krátká, např. u srdce je průměr 250 dnů, což je velmi důležité – průměrná čekací doba v Německu na ledviny je dva roky, u nás je to sto dní. Navíc je Eurotransplant administrativně komplikovaný, protože musíte všechny příjemce registrovat v centru v Leidenu, což je drahé (3500 Euro za osobu/rok). V rámci Evropy asi i nadále zůstaneme samostatní, jako celá řada dalších zemí.
Je nějaká země, která je pro nás v transplantacích vzorem?
Jsou to spíše jednotlivá centra v některých vyspělých státech. Máme možnost je navštěvovat a srovnávat. Zúčastnil jsem se akreditačního řízení transplantačního centra v Essenu a nenašel jsem zásadní rozdíly mezi našimi centry a tímto věhlasným evropským centrem. A co se týče organizace, pracovních postupů a protokolů, bere si od nás řada národních center příklad.
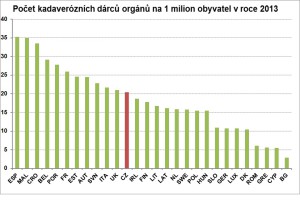
A co se týče dárcovských programů? Například Španělsko je v tomto na špičce.
Když se podíváme na počty zemřelých dárců na milion obyvatel, tak oproti Španělsku a Chorvatsku máme rezervu, ale za námi jsou Finové, Švédové či Němci. V Chorvatsku se tomu poslední tři roky věnují na vládní úrovni a zavedli explantační poplatek – za každého dárce je tam platba, takže dárcovské nemocnice jsou tam motivovány. Ale my se určitě nemáme za co stydět, jsme v horní polovině počtu dárců a letos bychom se dokonce mohli dostat mezi jeden z pěti nejlepších států v Evropě.
Čekatelů na transplantaci ovšem podle statistik KST přibývá. Je to tím, že stárne populace, nebo i benevolentnějšími kritérii na zařazení na listinu?
Obojím – stárnutím i lepší medicínou. Křivka čekatelů bude narůstat a narůstá na celém světě, nicméně křivka dárců je víceméně stabilní. Počet dárců se u nás ročně pohybuje kolem 200, i když letos máme 200 dárců už nyní. Ale i v případě, že budeme na konci roku na 240 dárcích, to zdaleka nepokryje čekací listinu.
Máme potenciál zvyšovat ještě počet živých dárců? V posledních letech jich značně přibylo.
Mluvíme hlavně o transplantacích ledvin, kde jde o párový orgán a je to nejvíce rozvinuto. U ostatních orgánů se to dá udělat – např. část jater či plic, ale jsou to výjimečné případy, které nám v pokrytí čekací listiny nepomohou. Ještě větší rozvinutí dárcovství ledviny je v ČR možné, i když se v posledních letech dostáváme k 20 procentům transplantací. Jsou ovšem země, které mají až 50 procent dárcovství ze živého, takže potenciál tu je.
Jak by se tedy dalo procento navýšit? Je to o lepší informovanosti a povědomí lidí o tom, že mohou ledvinu darovat?
Určitě tomu pomůže větší odborná vzdělanost, tedy aby lékaři z dialyzačních center komunikovali s pacienty a nenechávali je na umělých ledvinách, ale mluvili s rodinou a známými o možnosti darování. A pak je to samozřejmě vzdělání laické veřejnosti – stále ji přesvědčovat, že život s transplantovanou ledvinou je něco úplně jiného než život na dialýze. Každý si umí představit, když si má jít třikrát týdně na šest hodin někam lehnout, aby mu vyměnili krev, že je to něco zcela jiného, než když si po úspěšné transplantaci ráno vezme imunosupresivní léky a může žít normálním životem. Nemluvě o tom, že transplantace ledviny je i pro pojišťovnu finančně mnohem šetrnější než pacient na dialýze.
Podívejme se na spektrum toho, co všechno se v ČR transplantuje – v IKEM od loňska mluví o tenkém střevě. Jak je to blízko či daleko?
Na čekací listině je jeden člověk, který čeká na multiorgánovou transplantaci, tedy nejen na střevo, ale na více orgánů dutiny břišní. Kdy to bude, se dá těžko odhadnout, ale já bych to očekával v průběhu měsíců.
Kde je překážka? Dárců je nyní dostatek, jiný čekatel není…
Háček je v tom, že musí jít o ideálního dárce a hlavně musí tady být připravené veškeré podmínky. Navíc kolega, který ten program připravoval a vedl, má teď sám zdravotní potíže a je v pracovní neschopnosti.
Takže je to spíše o tom, aby se shromáždili odborníci, kteří v týmu budou.
Ano.
Bude se u nás ještě dále rozšiřovat spektrum transplantací? Ze zahraničí si často můžeme přečíst zprávy typu, že poprvé porodila žena s transplantovanou dělohou a podobně.
O programu transplantace dělohy se mluvilo před lety, když jsem ještě pracoval v IKEM. U nás se program nerozvinul a myslím si, že se ani rozvíjet nebude, protože jsou tu z pohledu porodníků alternativy. I ve světě jde spíše o ojedinělé transplantace. Totéž se týká transplantací obličeje. My jsme malá zahrádka a je asi jednodušší poslat přísně vytipovaného pacienta do zahraničního centra, které jich dělá alespoň deset ročně. Provádět jednotlivé operace zvláště pro chirurga není dobré, mělo by jít o rutinní program. Co se týče končetin, obličeje či dělohy, je tedy spíš cesta nechat pacienta ošetřit v zahraničí, pokud ho naši lékaři indikují.
Vy jste poprvé transplantoval v roce 1987. Můžete přiblížit, jak transplantace probíhala tenkrát a jak to vypadá dnes?
Kupodivu chirurgicky se to tolik neliší, technika byla vypracována v 50. letech minulého století. Na druhé straně materiály, zázemí, finance, moderní sály, vyšetřovací technika, anestezie – to všechno je někde jinde. Posun tu tedy je, ale chirurg to musí „ušít“ stále stejně.
A kam se bude vývoj v transplantacích ubírat?
Podle mého se vývoj v nejbližší době bude ubírat k nalezení tolerance jedince k transplantovanému orgánu. Moji učitelé říkali, že transplantace se samy zabíjejí – znalosti, jak řešit orgánové selhání, nás posunou k umělým orgánům nebo k jiné, lepší cestě, než vzít z někoho orgán a dát ho pacientovi.
Zatím to ale moc nefunguje.
U většiny orgánů ne. Za těch třicet let, co se v transplantacích pohybuji, můžu mladým kolegům říci: učte se transplantovat, protože to za vašeho života ještě využijete. Zatím se nenašly ani v případě jater či ledvin lepší léčebné metody než transplantace. U srdce se to ubírá trochu jinou cestou. S umělými srdci se dá říci, že počty transplantací budou klesat. Kam až to půjde, ale nedokážu říci.
Působíte ještě při vedení KST v medicíně?
Jsem cévní chirurg a mám malý úvazek ve FN Královské Vinohrady.
Transplantace už ale tedy neděláte.
Ne. Nějakou dobu jsem ze zákona ani nemohl, ale díky novele transplantačního už jako pracovník KST mohu. Trochu mi to chybí, takže je možné, že se k tomu v budoucnu ještě vrátím. Ale v minulosti jsem udělal vedle tisíce transplantací také kolem stovky odběrů orgánů, takže vím, jak to funguje. Praktická zkušenost mi v manažerské funkci velmi pomáhá. Transplantace dělám od 26 let.
Jak jste se k nim vlastně dostal?
V době, kdy jsem se učil medicínu, byla chirurgie pro chlapa top – na rozdíl ode dneška, kdy ji přicházejí dělat ženy. Hledal jsem místo, kde bych mohl operovat, a jediné experimentální místo měl IKEM, takže jsem tam tenkrát začínal asistovat při transplantacích slinivky břišní na psech. A protože se mi to zalíbilo, udělal jsem tam v roce 1984 konkurz a od té doby jsem tam s výjimkou vojny a stáží v Americe zůstal až do roku 2011. Pak jsem šel na plný úvazek na Vinohrady na cévní chirurgii.
Máte nějaký zážitek ze své lékařské praxe, který vás poznamenal? Pan profesor Pirk mi kdysi říkal, že když poprvé viděl pacienta s vyjmutým srdcem, nikdy na to nezapomene. Máte vy něco takového?
Sám jsem provedl přes tisíc transplantací a u ledvin, jater nebo pankreatu mě skoro nic nepřekvapí. Když jsem ale byl v USA, viděl jsem kombinovanou transplantaci plic a srdce, a to byl obrovský zážitek. Vidět hrudní koš bez orgánů a pak když se blok plíce se srdcem transplantují, tak to bylo i pro mě něco. Podobné to možná bude i u plánované víceorgánové transplantace břišních orgánů, kde půjde o střevo, játra, slinivku a žaludek – to bych také rád viděl.
Michaela Koubová
Prof. Miloš Adamec
Narodil se v roce 1959.
V IKEM působil v letech 1984 až 2011, přičemž v letech 2004 až 2011 byl přednostou Kliniky transplantační chirurgie IKEM.
Je spoluautorem 3 českých monografií o transplantacích pankreatu, jater a odběrech orgánů. Dále napsal 25 kapitol v jiných monografiích s transplantační tématikou. Publikoval více než 100 vědeckých článků, z toho 30 v zahraničních časopisech s IF.
Je zástupcem ČR v transplantační divizi evropské chirurgické společnosti.
Od září 2014 působí jako ředitel Koordinačního střediska transplantací.
Spolu s přáteli založil Stranu Češi, která kandidovala v krajských volbách v říjnu 2012 v koalici se SPOZ. Získala cca 2 procenta hlasů.
Je synem posledního předlistopadového premiéra Ladislava Adamce.




