Nejen na lůžkách intenzivní, ale také následné intenzivní péče leží lidé, kteří tam nepatří. Špatné indikace zbytečně zatěžují nejen rozpočty zdravotních pojišťoven, ale hlavně samotné pacienty. Jedním z bodů reformy intenzivní péče v Česku by proto mělo být zavedení adekvátních indikačních kritérií, která na lůžka pošlou jen ty, kterým skutečně pomohou. Problematice se věnoval Kongres následné intenzivní péče pořádaný Penta Hospitals.
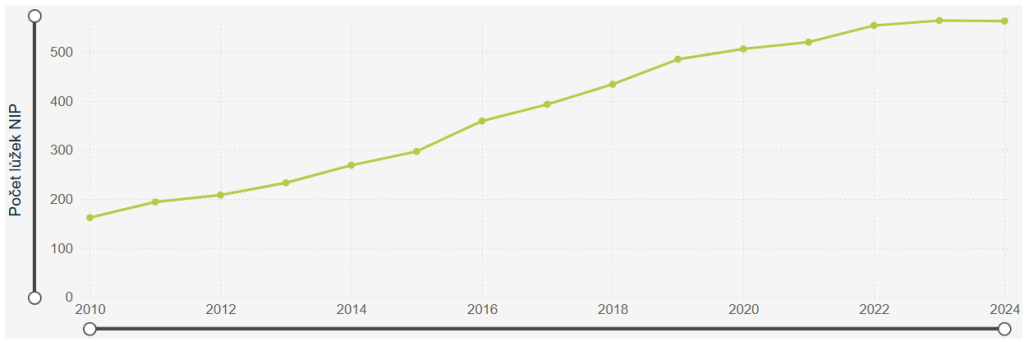
V Česku máme v současnosti 563 lůžek následné intenzivní péče (NIP) a 381 lůžek dlouhodobé ošetřovatelské intenzivní péče (DIOP). Ročně přitom potřebuje následnou intenzivní péči zhruba 1 800 pacientů. „Vznik, organizace a fungování následné intenzivní péče jsou ale chaotické a nahodilé. Je to takový Brownův pohyb molekul,“ konstatuje přednosta KARIM 2. LF a nemocnice Motol a Homolka Tomáš Vymazal.
„Organizace byla v posledních 15 letech poměrně živelná, hektická a ne vždy koordinovaná. I při pohledu na regionální dostupnost je patrné, že rozložení je diverzifikované. Nejvíce NIPové péče je v Praze a středních Čechách. Oproti tomu v jižních Čechách je jedno pracoviště s osmi lůžky. V praxi tak vzniká NIPová turistika, protože v krajích, kde tato lůžka nemají, musí pacienti za péčí cestovat jinam,“ říká k tomu lékařský ředitel Penta Hospitals Michal Bednář. Obvykle se přitom lůžka nacházejí v menších nemocnicích, které prošly transformací a akutní lůžka proměnily na následná, včetně intenzivní péče.
Na NIPových lůžkách mnohdy leží lidé, jejichž stav se nezlepší
Pro koho jsou lůžka NIP a DIOP určena? Zatímco intenzivní péče se poskytuje pacientům v kritickém stavu, kdy hrozí nebo nastalo selhání životně důležitých funkcí, následnou intenzivní péči potřebují pacienti na dýchacím přístroji, kteří jsou stabilizovaní. Zároveň by u nich měla probíhat rehabilitace s vyhlídkami na zlepšení stavu. Oproti tomu lůžka dlouhodobé intenzivní ošetřovatelské péče (DIOP) potřebují pacienti, u kterých už zřejmě zlepšení stavu nenastane.
„Často jsme ale svědky toho, že do následné intenzivní péče jsou indikováni pacienti, u nichž o zlepšení stavu nemůžeme mluvit. A to už z podstaty vstupní indikace,“ poukazuje Vymazal. „Současná indikační kritéria pro přijetí na NIP jsou velmi obsolentní. Bylo to jedno z prvních témat, která se řešila v souvislosti s reorganizací intenzivní péče. Bude potřeba dělat jasnou a průkaznou prognostifikaci v průběhu hospitalizace,“ dodává.
O efektivitě rozhoduje kvalita indikace
Indikace totiž ze značné části závisejí na triáži při přijímání na lůžka intenzivní péče – což je velká slabina systému. Podle šéfa České společnosti anesteziologie, resuscitace a intenzivní medicíny Vladimíra Černého totiž na těchto lůžkách leží minimálně čtvrtina pacientů, kteří tam vůbec nepatří. Už jim totiž nemají co nabídnout.
„Systém není nastavený tak, aby tyto pacienty umožnil přijmout někam jinam a poskytl jim adekvátní péči v souladu s jejich hodnotami,“ přiznává Černý s tím, že řada pacientů na JIP jsou v závěru života. „O efektivitě akutní i následné intenzivní péče rozhoduje výlučně kvalita indikace. Pokud toto nepochopíme, nemůžeme mít výsledky, které vidíme ve studiích z jiných zemí. Kvalitě indikace není věnována skoro žádná pozornost,“ dodává.
Zatímco totiž v zahraničí žije rok po pobytu na JIP 72 % pacientů (podle holandské studie), potažmo 90 % (dle australské studie), u nás jsou dvě třetiny seniorů, kteří byli na ventilaci déle než dva dny, o rok později po smrti.
Mohlo by vás zajímat
Týden na JIP dá zabrat jako 10 let života
Na rozdíl od intenzivní péče, kde je obložnost nízká – necelých 65 %, se ale NIPová lůžka využívají. Obsazenost se pohybuje kolem 85 %. S tím, jak bude populace stárnout, poptávka ještě poroste, podle Bednáře si ovšem s kapacitami vystačíme. „Jen je potřeba začít systémy více řídit, kultivovat a propojovat. Není řešením otevírat další a další lůžka, protože limitujícím faktorem je personál,“ říká.
Mezi JIP a NIP přitom není ostrý předěl. „Není akutní anebo následná intenzivní péče, je to kontinuum,“ podotýká Černý. Pobyt na JIP bývá limitován zhruba třemi týdny. Pokud i poté pacient potřebuje orgánovou podporu, měl by směřovat na NIP. Zároveň je ale třeba opakovaně vyhodnocovat, jestli má tato péče ještě co pacientovi nabídnout. A také, zda je v souladu s jeho preferencemi.
„Roli hraje i sociální a mentální potenciál. To jsou věci, které nemůžeme moc ovlivnit. Zvlášť se znalostí toho, že 63 % pacientů s trvalou tracheostomií poté, co byli dotázáni, zda by bývali chtěli přežít hospitalizaci a skončit s trvalou tracheostomií, odpovědělo podle holandské studie, že by raději nežili,“ přibližuje Vymazal.
To je třeba zvažovat i v kontextu, že si intenzivní péče vybírá svou daň. „Týden hospitalizace na JIP nám sníží výkonnost a ubere nejen svalových sil, ale i fyziologických a kognitivních rezerv jako deset let života,“ konstatuje Vymazal.
Plaťme za efekt
Nakopnout k racionální indikaci mohou také plátci. Ti by měli ustoupit od přístupu, že čím déle se ventiluje, tím nemocnice dostane více peněz, a začít prosazovat tzv. Value-based care. Tedy vyžadovat doklad, že investice do pacientů má skutečně přínos. „Už jsou náznaky, že tak začínají uvažovat. Dokud to nezměníme, nemůže se systém zlepšit,“ podtrhává Černý.
Bohužel nám ovšem k hlídání dobré péče scházejí nástroje. „V následné intenzivní péči chybějí indikátory kvality, podle nichž bychom se dokázali porovnávat a měřit,“ přiznává Bednář. Podle něj by přicházelo v úvahu například monitorování, kolik pacientů odchází z NIP bez invazivní ventilace, jaké procento pacientů zůstává navzdory opakovaným pokusům plně nebo částečně na ventilaci či zda má pacient při přijetí a revizi dokumentovanou prognózu.
Jsou úhrady dostatečné?
A jak vnímají odborníci současnou výši úhrad? „Následná intenzivní péče a DIOP mají od pojišťovny výrazné restrikce. Stále se ale domnívám, že pokud by byla poskytována racionálně a racionálním pacientům, je to dostatečná částka,“ myslí si Vymazal.
Podle Bednáře jsou ale v DIOPové péči značné disproporce. Kalkulace na kyslík pro dospělého na kalkulačním listu z roku 2016 činí totiž 10 Kč, zatímco nově vzniklý kalkulační list pro dětský DIOP počítá se stokorunou.
„Takhle se to nasčítá a rozdíl je obrovský. Bude třeba to začít řešit, protože DIOPová lůžka se za stávající úhradu přestávají vyplácet. Boří to organizace následné intenzivní péče, protože kapacita chybí,“ dodává Bednář s tím, že část nasmlouvaných lůžek se proto neprovozuje.