Většina onkologických onemocnění je již dnes při včasném záchytu dobře léčitelná. Smutným faktem ale bohužel je, že v Česku stále zachytáváme mnoho nádorů pozdě. Ačkoliv je tedy česká onkologie vysoce nadprůměrná, na nádorová onemocnění u nás ročně zemře kolem 28 tisíc lidí. Důležitost prevence a screeningů dnes navíc stále více podtrhává i nákladnost léčby pokročilejších fází onemocnění. Pokud totiž centrová péče, včetně té onkologické, poroste jako doposud, a podle predikcí má růst dokonce ještě rychleji, jen těžko ji během dvou desítek let ufinancujeme. Problematice se na Evropské onkologické konferenci, kterou uspořádal Zdravotnický deník 11. prosince v Praze, věnoval ředitel Ústavu zdravotnických informací a statistiky (ÚZIS) profesor Ladislav Dušek.
„Výsledky české onkologie z mezinárodního pohledu jsou, viděno z vrtulníku a měřeno přežitím pacientů, vysoce nadprůměrné. V rámci vyspělé Evropy jsme přinejmenším lepším průměrem. To ovšem platí s velkým ALE: totiž pokud jsou nádorová onemocnění zachycena včas, což je ovšem největší bída české onkologie. A přes všechnu snahu řady vlád se to dramaticky nelepší,“ uvádí Ladislav Dušek.

Důležitost včasného záchytu je možno ilustrovat na příkladu karcinomu kolorekta, jehož incidence byla v roce 2008 v Česku třetí nejvyšší v Evropě a pátá na světě. Díky zavedení screeningu se ovšem situace začala zlepšovat a v roce 2020 jsme již byli v Evropě na 14. a na světě na 17. příčce. Podobně i mortalita se z třetí příčky v Evropě i na světě změnila na zhruba dvacátou v Evropě a třicátou na světě. Pokud se přitom podaří zachytit nádor v prvním stadiu, dosahuje pětileté přežití 90 procent, zatímco ve čtvrtém zhruba 10 procent.

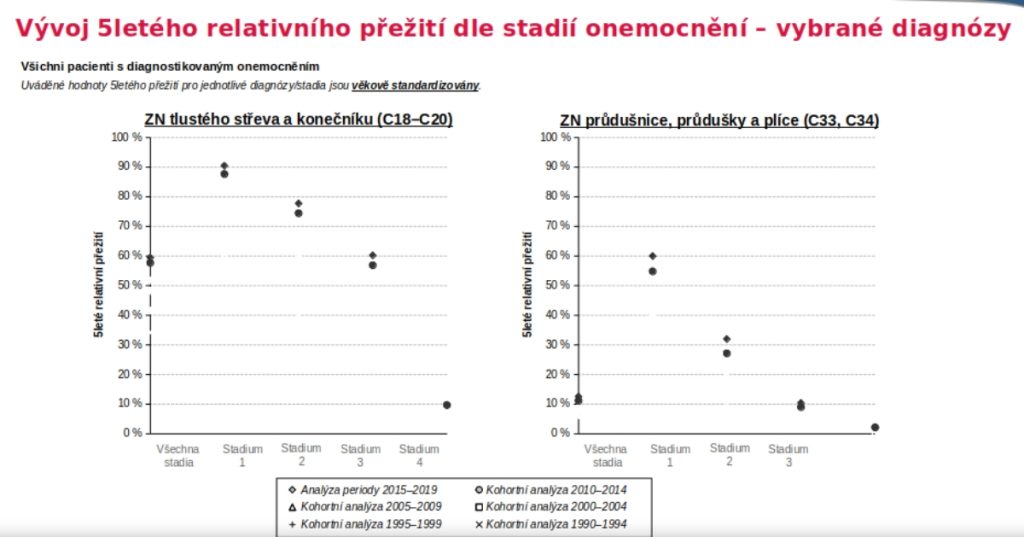
Podobný trend ukazují i další nádory, nejzjevnější je třeba u melanomu, rakoviny prostaty či prsu, kde je v prvním stadiu pětileté přežití téměř sto procent. „U prostaty se dokonce začínáme dostávat mírně nad sto procent, protože když je muži sdělena diagnóza tohoto typu, mnohdy přestane pít, kouřit a začne chodit na preventivní prohlídky,“ doplňuje Dušek.
Bohužel stále řadu nádorů zachytáváme pozdě – u tlustého střeva a konečníku je více než polovina případů zachycena ve třetím či čtvrtém stadiu. Faktem totiž je, že screeningu se účastní maximálně polovina cílové skupiny. Výsledkem jsou čtyři tisíce nádorů v pokročilém stadiu ročně.

„Jen ze zdravotního pojištění každý z nich stojí dva miliony. Hned by tedy byly zdroje na neustále rostoucí platy a mzdy. A to je jedna jediná diagnóza, kde by se dalo většině pozdních záchytů zabránit. Pozdní záchyty se ovšem táhnou napříč diagnózami,“ konstatuje profesor Dušek.
Dodržování doporučených postupů bychom měli kontrolovat
Jak tedy docílit toho, aby se situace zlepšila? Cestou by podle ředitele ÚZIS bylo posílení hodnocení kvality a dostupnosti péče plus motivace lidí, aby se preventivních prohlídek a screeningů účastnili. I proto byl na začátku tohoto roku založen Národní institut kvality a excelence zdravotnictví (NIKEZ), který by měl pomoci se standardizací péče a klinickými doporučenými postupy, které vydává. Faktem totiž je, že dostupnost péče se napříč regiony zásadně liší a lidé se mnohdy nedostávají k léčbě stanovené multidisciplinárními týmy v komplexních onkologických centrech.
„Jádrem všeho jsou vydávané klinické doporučené postupy, které jsou skutečně exekutivně kontrolovány. To by měly mít na starosti zdravotní pojišťovny, musí mít ale podporu z centrály – klinické doporučené postupy musí být ve spolupráci s odbornými společnostmi řádně definovány a vydávány. To pak doprovází hodnocení indikátorů kvality, které má dvojí podobu. První je nespecifická, říkám jí indikátory nekvality, protože žádoucí hodnota je nula, například nemocniční mortalita. Z druhé strany jsou to pak specifické indikátory kvality,“ popisuje Ladislav Dušek.
Řada doporučení je mezinárodních a není třeba je tvořit v Česku. NIKEZ ovšem má mít na starosti hlavně takzvaná operativní doporučení, jejichž tvorba není tak náročná a zabere (oproti mezinárodním klinickým doporučeným postupům založeným na důkazech, které obvykle trvají přes rok) týdny či měsíce. Jedná se například o doporučení, jak mají fungovat multidisciplinární týmy v onkologii nebo jak postupovat při screeningu rakoviny prostaty, kde jsme prvním státem vůbec, který ho bude plošně spouštět. Takovýchto doporučení by v příštím roce mělo vzniknout sto až dvě stě.
Mohlo by vás zajímat

Očekává se 21procentní meziroční růst
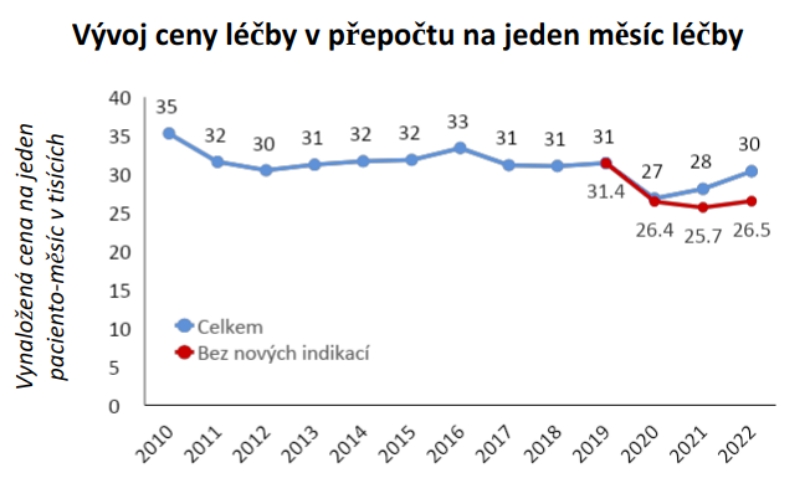
Klást co největší důraz na včasný záchyt je ovšem třeba i z hlediska finanční udržitelnosti systému. Data z Národního zdravotnického informačního systému ilustrující trendy v oblasti inovativních léčiv a technologií totiž ukazují, že průměrná cena léčby jednoho pacienta v roce 2018 poklesla, od té doby ovšem stoupla.
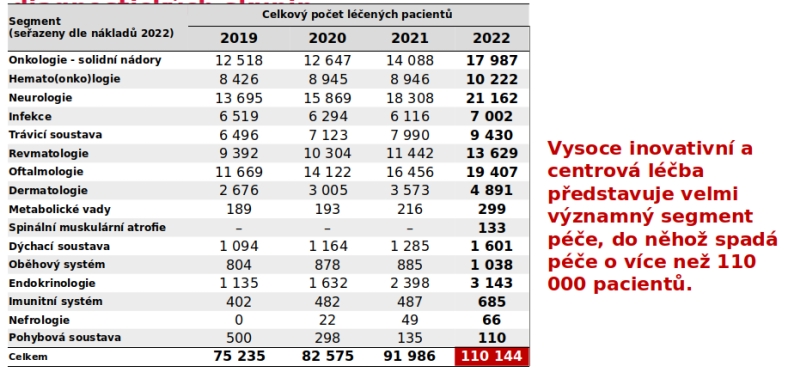
„Je to dáno obrovským množstvím nových léků a indikací, které jdou do centrové léčby obecně. Segment centrové léčby není malý, je vůbec otázka, zda by tam všechny léky s označením S měly být. Tak jako tak je tak dnes léčeno 110 tisíc lidí,“ shrnuje profesor Dušek.
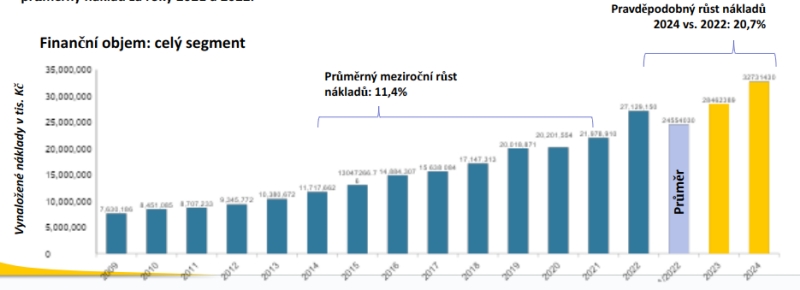
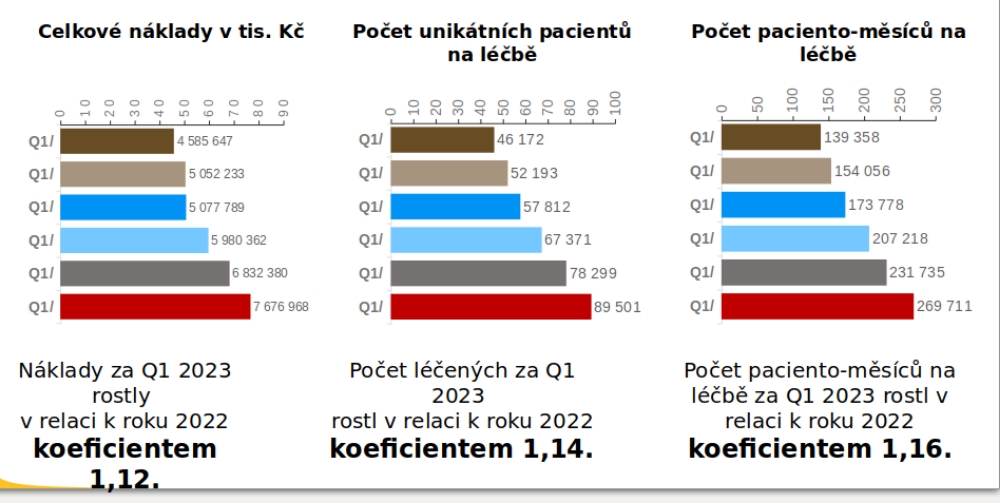
Z dat je zároveň patrné, jak v covidových letech došlo k zabrzdění péče, na což v roce 2022 navázalo skokové navýšení v nákladech i počtu léčených pacientů. Do té doby každopádně segment rostl meziročně o zhruba 11 procent, predikce ovšem nyní ukazují, že bychom nově měli počítat s pravděpodobným růstem nákladů meziročně o skoro 21 procent – a připomeňme, že loni šlo na tuto péči 27 miliard korun. Očekává se tak, že v roce 2024 spolkne 32,7 miliardy, z nichž devět miliard má jít na léčbu solidních nádorů a pět miliard na hematoonkologii.
„Kdyby to tímto tempem mělo růst dál, do roku 2040 se to dostane na částku, která nebude jednoduše utažitelná z veřejného zdravotního pojištění. K tomu tu navíc bude stárnutí české populace, což s sebou ponese i to, že s odchodem do důchodu přestanou lidé platit sociální a zdravotní pojištění. K tomu tedy bude navíc zdravotnímu pojištění klesat příjem. Rozumné státy proto mají poměrně hodně připojištění či možností vstoupit do systému ze strany zaměstnavatelů, čímž diverzifikují příjmy do solidárního systému veřejného zdravotního pojištění. My pořád jedeme jen na celkovou daň. Jako národohospodáři bychom měli v perspektivě deseti let začít hodně přemýšlet o tom, jak to utáhneme,“ uzavírá Dušek.
Michaela Koubová
Foto: Radek Čepelák
Grafy: ÚZIS
Zdravotnický deník děkuje za laskavou podporu akce společnostem Novartis, Eli Lilly, MSD, AKESO, EUC a Tiscali Media. Generálním partnerem konference byla Všeobecná zdravotní pojišťovna.