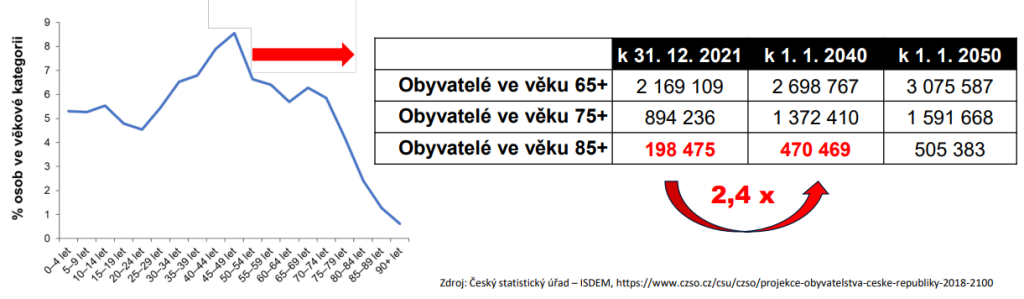
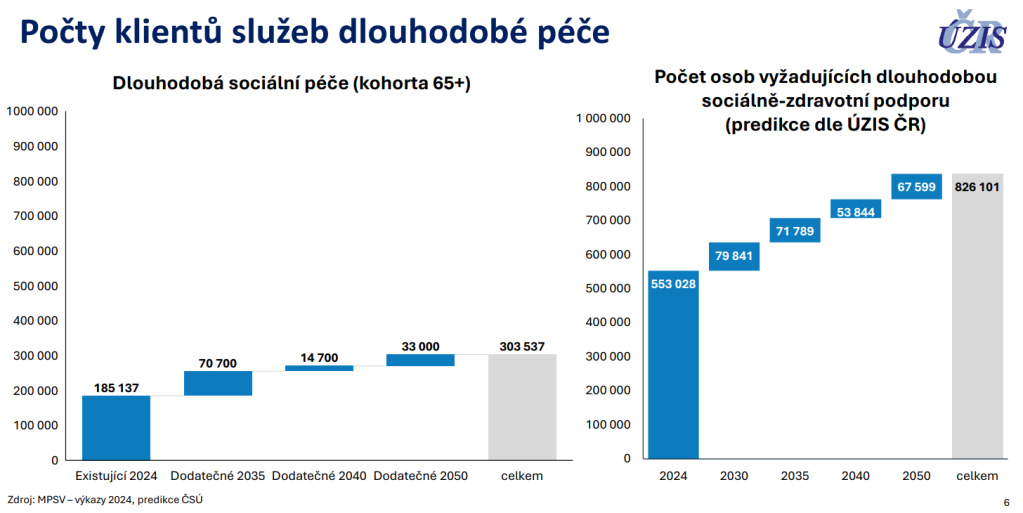
V roce 2050 má v Česku žít přes půl milionu lidí starších 85 let. Senioři tak budou už v roce 2040 potřebovat přes čtvrt miliardy ošetřovacích dnů – o třetinu více než dnes. Přestože ministr zdravotnictví Adam Vojtěch plánuje transformaci skoro deseti tisíc akutních lůžek na lůžka následné a dlouhodobé péče, realita v terénu zůstává tristní. Na každém takovém lůžku totiž nemocnice tratí 500 korun denně, což jim generuje roční sekeru přes čtyři miliardy. Problematice se věnovala konference NZIS Open: Datová podpora dohodovacího řízení.
„Musíme řešit otázku stárnutí populace, které nás čeká velmi brzy – bavíme se o 15, 20 letech. Potřebujeme se na to připravit z hlediska struktury sítě. Víme, že v systému potřebujeme 10 tisíc lůžek dlouhodobé péče, která by měla být transformována z lůžek akutních. A je to i o podpoře domácí péče a terénních služeb,“ načrtává ministr zdravotnictví Adam Vojtěch.
I když už přinejmenším Všeobecná zdravotní pojišťovna v posledním roce či dvou o transformaci lůžek při jednáních s poskytovateli usiluje, zatím to nejde tak rychle.
„V restrukturalizaci akutní lůžkové péče nepostupujeme odpovídajícím tempem, čímž do značné míry brzdíme rozvoj segmentu dlouhodobé a následné péče. Přitom by k restrukturalizaci v následujících letech mělo dospět téměř 10 tisíc standardních akutních lůžek. Velkou otázkou je také udržitelnost standardní péče v regionálních nemocnicích. Data jednoznačně dokládají, že úhrady zůstávají dlouhodobě pod reálnými náklady, což činí existenci zejména internistických oddělení dlouhodobě neudržitelnou. Tyto výzvy musíme řešit, neboť vstupujeme do období významného stárnutí populace. Funkční systém regionálních nemocnic s internou a navazující dlouhodobou péčí je doslova podmínkou udržení dostupnosti péče,“ poukazuje předseda sněmovního zdravotnického výboru Jiří Mašek.
Tři čtvrtě milionu lidí bude potřebovat sociálně-zdravotní služby
Data Ústavu zdravotnických informací a statistiky (ÚZIS) ukazují, že připravit se na obří vlnu seniorů bude hodně velkou výzvou. Sociálně-zdravotní služby se mají v roce 2040 dotýkat více než 758 tisíc lidí, což je o 37 % více než v roce 2024. Potřebovat přitom budou 251 milionů ošetřovacích dnů, tedy o 35 % více než o 16 let dřív.
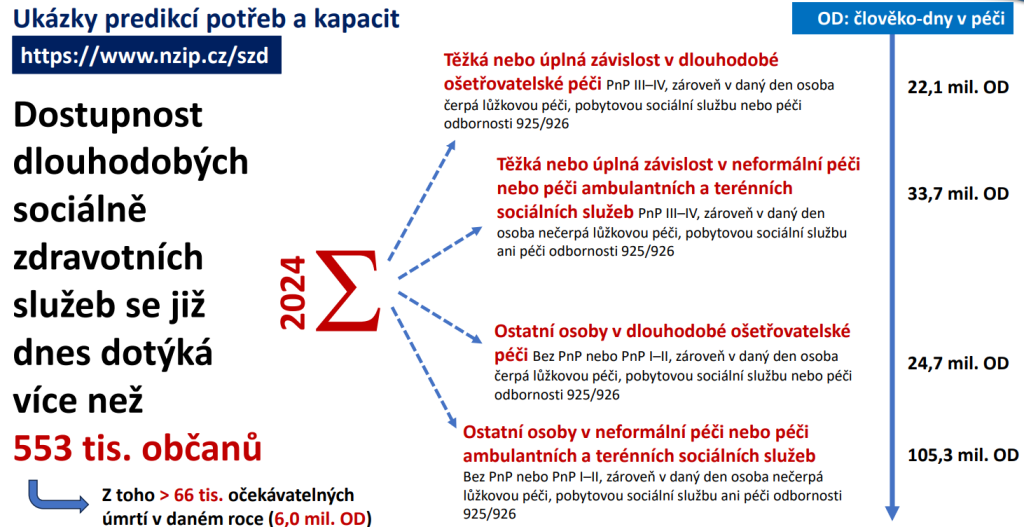
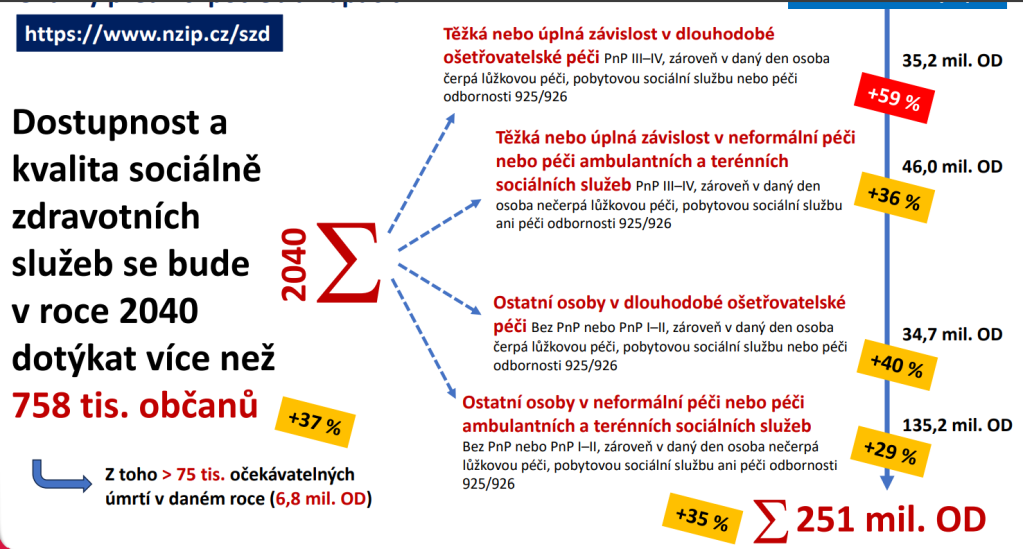
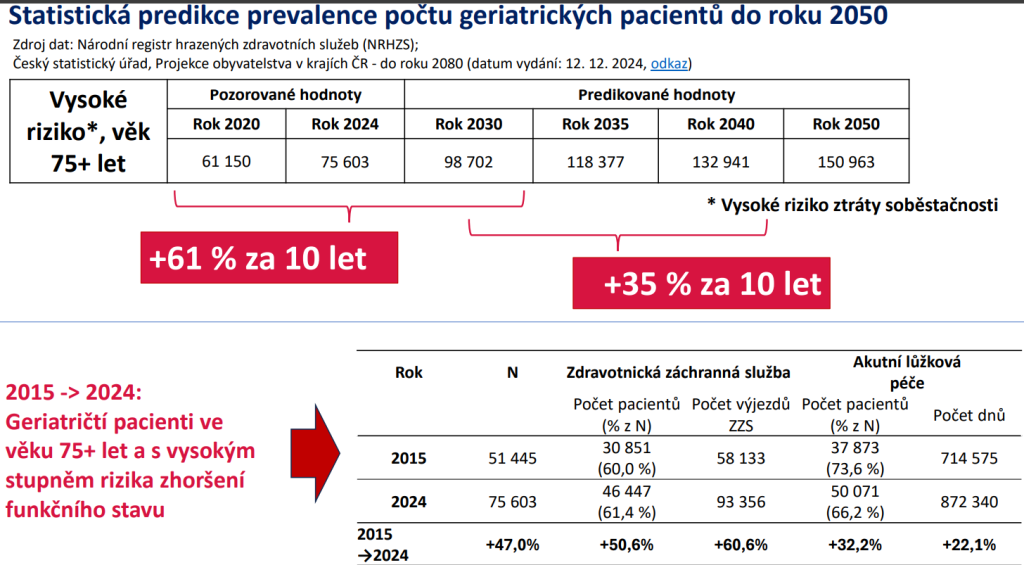
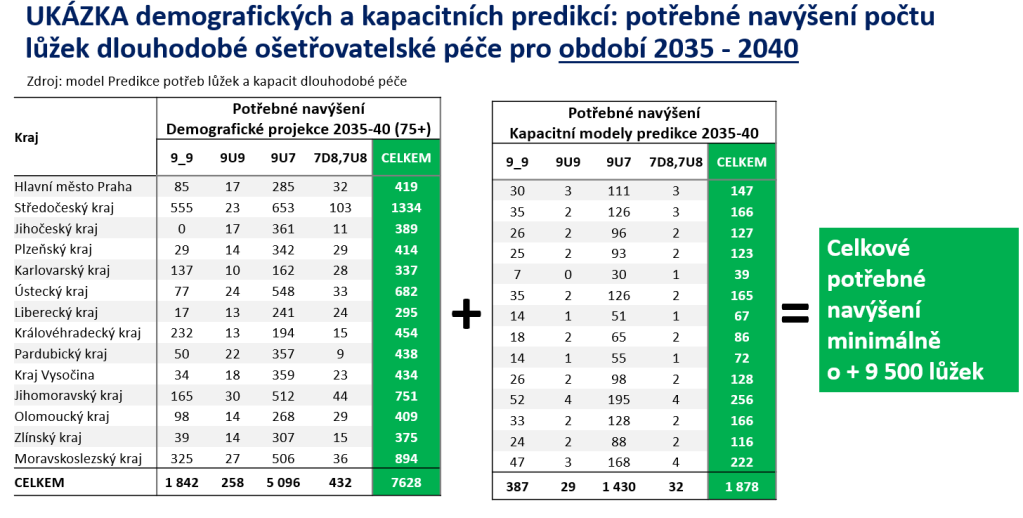
Vůbec nejvíce vzroste potřeba ošetřovacích dnů o pacienty s těžkou nebo úplnou závislostí v dlouhodobé ošetřovatelské péči. Tady očekáváme růst o hrozivých 59 % na 35,2 milionu ošetřovacích dnů. Výsledkem je, že musíme zřídit alespoň 9 500 následných a dlouhodobých lůžek navíc. A tlak poroste i na neformální pečující. Ti dnes zajišťují nejtěžším pacientům 33,7 milionu ošetřovacích dnů. V roce 2040 ovšem počet vzroste na 46 milionů, tedy o 36 %.
Do minusového byznys plánu se nikomu nechce
Včas se připravit na tristní demografickou situaci je tak základ pro udržení dostupné péče. Jenže systém úhrad dnes máme nastavený tak, že žádoucí proměně brání.
„Když jsme se podívali na reálnou nákladovost následné péče, vychází napříč systémy asi 3 500 korun. Úhradová sazba je ale o 500 korun níže. Není náhodou tento gap jedním z důvodů, proč se restrukturalizace nedaří svižněji? Kdo by restrukturalizoval směrem k úhradovému minusu nebo nákladovému nedoplatku,“ pozastavuje se ředitel ÚZIS Ladislav Dušek.
Podobná data vyšla i asociacím velkých a malých nemocnic. „Prakticky jsme se sešli s tím, na co přišel ÚZIS. Tedy že na jeden ošetřovací den na těchto lůžkách chybí zhruba 500 korun. Kdo by vytvořil byznys plán a transformoval lůžka akutní na následná a dlouhodobá, jestliže víme, že na každou postel proděláme 500 korun?“ ptá se ředitel Oblastní nemocnice Náchod Jan Mach.
Mohlo by vás zajímat
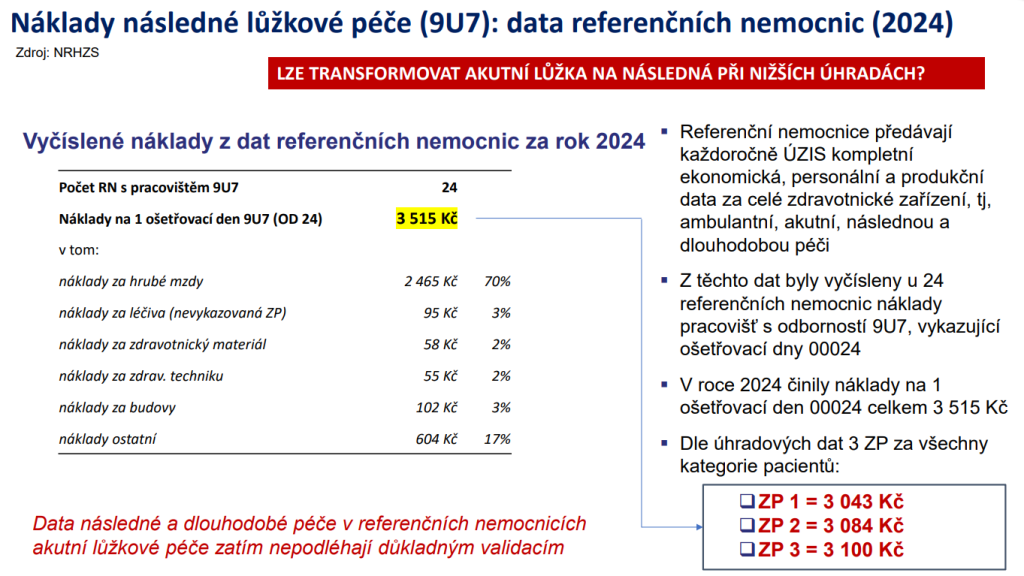
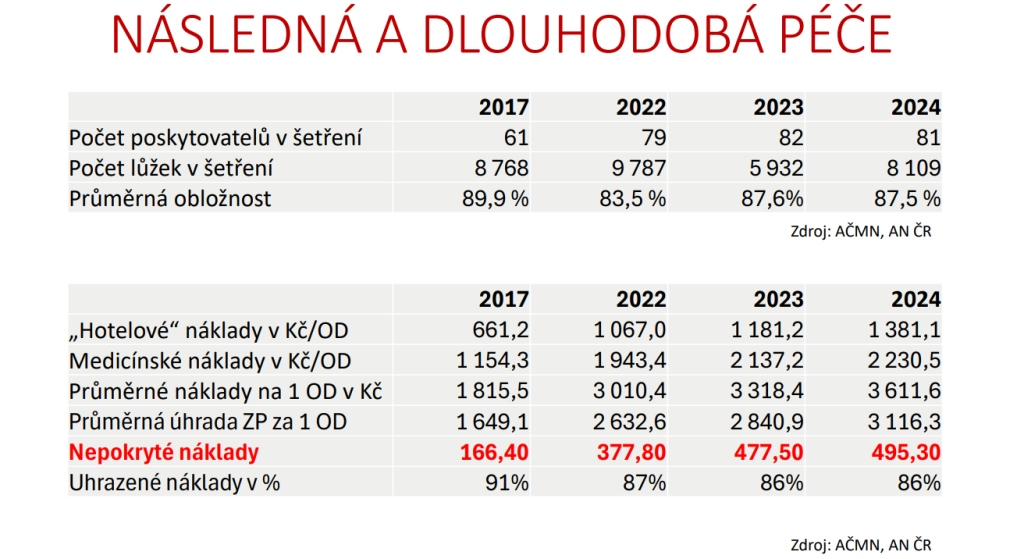
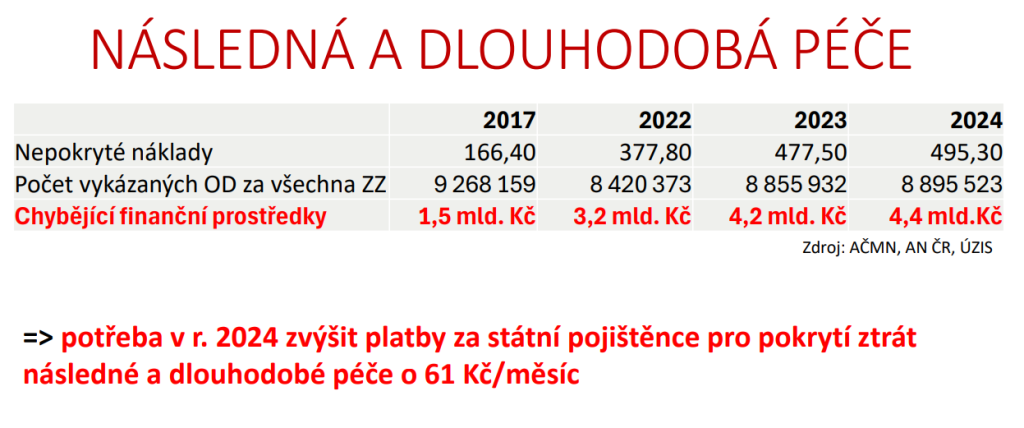
Dnes u nás funguje kolem 260 poskytovatelů následné a dlouhodobé péče, přičemž data do průzkumu asociací nemocnic poskytla zhruba čtvrtina. Podle nich byla průměrná obložnost skoro 88 % – oproti průměrným 56 % v akutní lůžkové péči. V roce 2024 přitom nemocnice vykázaly 8,9 milionu ošetřovacích dnů, což znamená ztrátu 4,4 miliardy. Pro představu: na pokrytí této částky by bylo potřeba zvýšit platby za státní pojištěnce o 61 korun za měsíc.
Geriatrie jako poslední prevence před nesoběstačností
Se stárnutím populace zároveň nabývá na důležitosti obor geriatrie, který se snaží zabránit nebo oddálit dobu, kdy bude polymorbidní pacient zcela závislý na péči druhých. Bohužel máme v Česku jen 348 aktivních geriatrů, z toho třetina je sama v důchodovém věku. A geriatrická oddělení v nemocnicích vyžadují podstatně více ošetřovatelských dnů na jednu sestru, což je ovšem péče, která není dostatečně hrazená.
„Geriatrická péče existuje jak v podobě akutních, tak následných lůžek, ale i v podobě komunitní geriatrie. Snaží se předcházet diasabilitě a bránit progresi u lidí, které se snažíme udržet doma. Jestliže tu ve velmi krátkém časovém výhledu budeme mít půl milionu lidí přes 85 let, musí jít maximum péče do komunity,“ podtrhává místopředsedkyně České geriatrické společnosti Hana Vaňková.
Ta zároveň vysvětluje důležitost oddělování následné a dlouhodobé péče. Druhá zmiňovaná je totiž tou finální, v níž už zřejmě pacienti zůstanou do konce života a neočekává se zlepšení prognózy. Oproti tomu následná péče má v popisu práce pokusit se zabránit dalšímu zhoršování stavu a nesoběstačnosti.