Zatímco dříve mohli pacienti s agresivními formami hematoonkologických onemocnění jen zbožně doufat, dnes mají reálnou naději na vyléčení. CAR-T terapie, vyráběné na míru z buněk pacienta, dokážou vyléčit i ty, u nichž dříve lékaři jen „natahovali čas“. Česko se přitom řadí k evropské špičce v dostupnosti této unikátní léčby, zaznělo na sympoziu Zdravotnického deníku Genové a buněčné terapie v ČR.
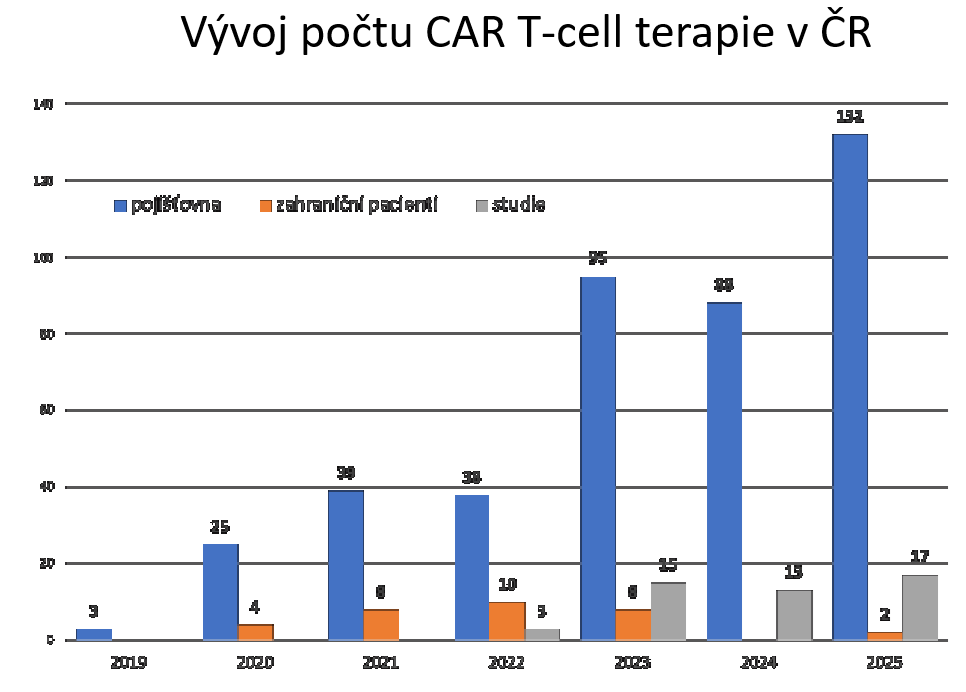
CAR-T terapie, které se vyrábějí z vlastních buněk pacienta, už u nás loni pomohly 150 hematoonkologicky nemocným. A pro mnoho z nich šlo o terapii, která jim zachránila život. Jde totiž obvykle o pacienty, kteří rychle relabují nebo má jejich nemoc agresivní průběh.
„Doba přežití je u nich špatná, a pokud dáváme stejnou léčbu, jen to natahujeme. Nová léčebná koncepce dává podstatné části naději na vyléčení,“ uvádí předseda České hematologické společnosti a přednosta IV. interní hematologické kliniky FN Hradec Králové Pavel Žák.
U akutní lymfoblastové leukémie navíc CAR-T terapie může zásadně usnadnit léčbu. Ta je totiž velmi náročná. „Pacienti to musí přetrpět. Je to nesmírně dlouhé a intenzivní. A jednou z variant je zkombinovat stávající možnosti s CAR-T a razantně snížit intenzitu protokolů. Koktejly, které pacienti dostávají více než rok, někdy dva, jsou šílené. To se musí změnit,“ zdůrazňuje přednosta Kliniky hematoonkologie FN Ostrava a předseda České myelomové skupiny Roman Hájek.
Novinkou pak je také léčba mnohočetného myelomu, kterou pojišťovny hradí od loňska.
Pečlivý výběr pacientů
Využívání CAR-T terapií, které u nás pojišťovny hradí už od roku 2019, se přitom pomalu přesouvá do rutiny. Zároveň ale lékaři musí pacienty dobře vybírat tak, aby terapii skutečně dostali ti, kdo z ní budou nejvíc benefitovat.
„Z úvodního entuziasmu z toho, že máme novou léčebnou možnost, která pomůže většině nemocných, jsme se dostali do fáze racionality. Víme, že jsou nemocní, kterým pomůže, zatímco u jiných nemusí být účinná,“ načrtává přednosta Interní hematologické a onkologické kliniky LF MU FN Brno Michael Doubek.
Mohlo by vás zajímat
A lékaři se také naučili lépe zvládat nežádoucí účinky – nebo jim i preventivně předcházejí. Pacienti tak snášejí léčbu daleko lépe než v prvních letech.
Cena se snížila o miliony
Lékaři ovšem musí velmi bedlivě zvažovat, komu terapii indikují, i proto, že je velmi drahá. „Léčba je nákladná, ale efektivní. Pohybuje mezi pěti až sedmi miliony korun na výkon. Čím více je ale zkušeností s jednotlivými preparáty, tím více víme, které jsou účinnější. A od těch méně účinných se ustupuje,“ přibližuje profesor Žák.
A s tím, jak léků přibývá a konkurují si, se také daří snižovat cenu. Zatímco na začátku přišla jedna terapie na zhruba devět milionů, nyní se dostáváme na hranici pěti milionů – a situace se bude dál vyvíjet.
„Pokrok pokračuje mílovými kroky. Máme trojnásobný nárůst pacientů a do této skupiny jsme investovali 400 milionů korun. Zároveň jsme výkladní skříní Evropy – máme dostupných pět přípravků CAR-T a poslední, šestý, je na spadnutí. Ze zahraničí čteme, že dostupnost CAR-T je na základě ekonomické síly států – a my k nejsilnějším nepatříme. Přesto jsou u nás dostupné,“ poukazuje ředitelka odboru léčiv a zdravotnických prostředků VZP Alena Miková.
Dřívější nasazení může ušetřit mnoho linií léčby
Zároveň se v některých indikacích dostávají přípravky už do druhé linie léčby. Ruku v ruce s tím pak zase klesají náklady na jiné terapie. „Signifikantně šly dolů počty autologních transplantací,“ konstatuje přednosta I. Interní kliniky – hematologie 1. LF a VFN Praha a předseda Kooperativní lymfomové skupiny Marek Trněný.
To rády slyší i zdravotní pojišťovny. „Jestli něco odblokuje celou řadu, kdy má pacient sedm, osm i více léčebných linií, je to neskutečně přínosné. Příběh v hematoonkologii je velmi pozitivní,“ kvituje posun Miková.
U této léčby velmi chválí jak přístup odborné společnosti, tak farmaceutických firem. „Léková politika pojišťoven ukázala, že je tyto přípravky možné dostat do České republiky v plném rozsahu,“ dodává Miková. Podle ní tak pojišťovna v daných diagnostických skupinách snižuje cenu za staré molekuly, čímž pak získává prostor pro úhradu inovací.
K tématu
- Jak hacknout buňky k boji proti rakovině. Příběh první české genové terapie zachraňující životy
- V léčbě špička, ve vývoji hlemýžď. Akademická výroba genových terapií by ušetřila stamiliony
- Návrat z konečné stanice. Riziko úmrtí na lymfom kleslo díky inovativním terapiím o 30 %
- Angličtina i na oběžnících a konec fňukání nad platy. Recept na sexy vědu, která dožene Západ
- Rakovina a 11 exekucí k tomu: Jak pacientské organizace zachraňují lidi před totálním dnem
To potvrzuje i vedoucí oddělení léčiv a zdravotnických prostředků České průmyslové zdravotní pojišťovny Pavel Mlynář. „Nebylo výjimkou, kdy jsme u mnohočetného myelomu schvalovali pacientovi na paragraf 16 i desátou linii léčby. A dnes se bavíme o potenciálu vyléčení, kdy pacienti dostanou efektivní inovace hned na začátku,“ konstatuje.
Svazové pojišťovny zatím léčbu individuálně schvalují
Přístup ke schvalování CAR-T terapií se ale mezi jednotlivými pojišťovnami liší. Zatímco VZP léčbu individuálně neschvaluje, svazové pojišťovny ano.
„Je to poměrně zásadní rozdíl. Jedna z prvních věcí tak je, že se ptáme, jakou má pacient pojišťovnu. VZP věří, že pokud pacienta indikujeme, uděláme to správně. U ostatních pojišťoven musíme žádat a vzniká prodleva. Kvůli nejistotě, jak dlouhá bude, nemůžeme plánovat další kroky. Někdy je to týden, někdy dva, dokonce i měsíc,“ popisuje vedoucí programu buněčné terapie z Interní hematologické a onkologické kliniky LF MU a FN Brno František Folber.

Problém přitom je, že pacient v mezičase potřebuje léčbu – jenže buňky je od pacienta nutné nasbírat v době, kdy jich má dost a nejsou poškozené. I týden nebo deset dní trvající prodleva u pojišťovny tak ve výsledku může znamenat čtyř či šestitýdenní odklad sběru buněk.
„Upřímně, za pár dní zvednu telefon a osobně na pojišťovnu telefonuji. Nemůžeme si dovolit hazardovat se životem pacienta ani s neefektivním použitím preparátu,“ podotýká Trněný s tím, že v posledním roce trvalo schvalování u dvou pacientů tři týdny.
Proveďme hodnocení nákladové efektivity
Proč k tomuto kroku svazové pojišťovny přistoupily? „Nevymysleli jsme si to jako administrativní blok. Někdo by to s cenou několik milionů mohl chtít označit za ekonomicky nejméně náročnou variantu, která je automaticky hrazená. Jenže nikdy nebyla hodnocená regulátorem a nebylo provedeno HTA. Proto chceme mít podklad pro úhradu, což je právě individuální žádost. A děkuji za dodatečný signál, který žádanku urguje, aby tam zbytečně nevisela,“ vysvětluje Mlynář.
Od tohoto roku má sice nově Státní ústav pro kontrolu léčiv možnost HTA čili hodnocení zdravotnických technologií, výsledkem ale není stanovení úhrady. Pokud ovšem bude výsledek hodnocení pozitivní, mohly by se k přístupu VZP přidat i další pojišťovny.
Za provedení HTA se přitom přimlouvá i sama VZP. „Potřebujeme vědět, jestli hodnota přípravku a klinického efektu je tolik, kolik v současné době stojí,“ dodává Miková.
Poděkování za podporu konference patří Všeobecné zdravotní pojišťovně a společnostem Bristol Myers Squibb a Gilead Sciences.